Tratos Medulares Descendentes
Vias Eferentes (Motor) — BMF P2 — Profa. Adriana Azevedo
1. Introdução — Vias Eferentes

Objetivos de Aprendizagem — A matéria está dividida em 3 partes:
Parte I: Tratos Medulares Descendentes — identificar os principais tratos, descrever trajetos e funções, diferenciar Vias Laterais e Ventromediais, compreender o Neurônio Motor Superior.
Parte II: Unidade Motora — definir e classificar NMI, descrever somatotopia do corno ventral, diferenciar neurônios alfa (⍺) e gama (𝛄).
Parte III: Correlações Clínicas — síndromes do NMS e NMI.

Vias Eferentes comunicam os centros suprassegmentares do SN aos órgãos efetuadores. Dividem-se em:
• Via Eferente Visceral (SNA) → Músculo liso, cardíaco e glândulas
• Via Eferente Somática (SNM) → Músculo esquelético
Macete: Aferente = Arriva (entrada); Eferente = Executa (saída).
Qual a diferença entre via eferente visceral e via eferente somática?
A via eferente visceral (SNA) inerva músculo liso, cardíaco e glândulas. A via eferente somática (SNM) inerva músculo esquelético (movimento voluntário).
O que significa "suprassegmentar" no contexto das vias eferentes?
Refere-se a centros acima dos segmentos medulares — córtex cerebral e tronco encefálico — que enviam comandos descendentes para a medula e nervos cranianos.
1. As vias eferentes comunicam centros suprassegmentares aos órgãos efetuadores. Qual via inerva musculatura esquelética?
A) Via eferente visceral
B) Via eferente somática
C) Via aferente somática
D) Via aferente visceral
2. Via Eferente Visceral (SNA)
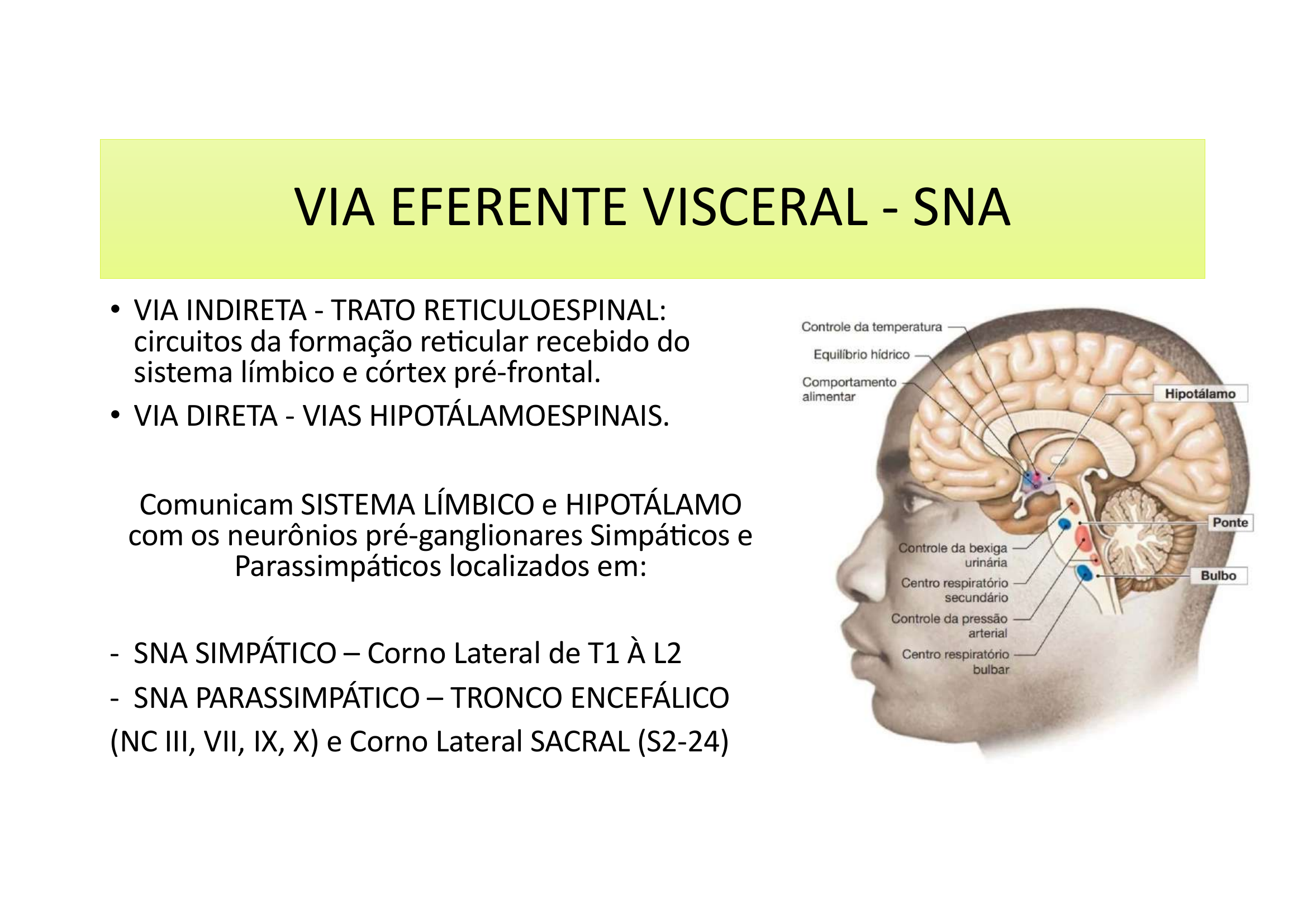
Via Eferente Visceral — SNA
• Via Indireta — Trato Reticuloespinal: circuitos da formação reticular recebidos do sistema límbico e córtex pré-frontal.
• Via Direta — Vias Hipotálamoespinais.
Comunicam o Sistema Límbico e Hipotálamo com neurônios pré-ganglionares:
• SNA Simpático — Corno lateral de T1 a L2
• SNA Parassimpático — Tronco encefálico (NC III, VII, IX, X) e corno lateral sacral (S2-S4)
Onde se localizam os neurônios pré-ganglionares do SNA simpático?
No corno lateral da medula, de T1 a L2 (segmento toracolombar).
Quais nervos cranianos fazem parte do SNA parassimpático?
NC III (oculomotor), NC VII (facial), NC IX (glossofaríngeo) e NC X (vago). Além do componente sacral (S2-S4).
2. Os neurônios pré-ganglionares simpáticos estão localizados em:
A) Corno ventral de C1-C8
B) Corno lateral de T1-L2
C) Corno dorsal de S2-S4
D) Núcleos da base
3. Áreas Motoras Corticais
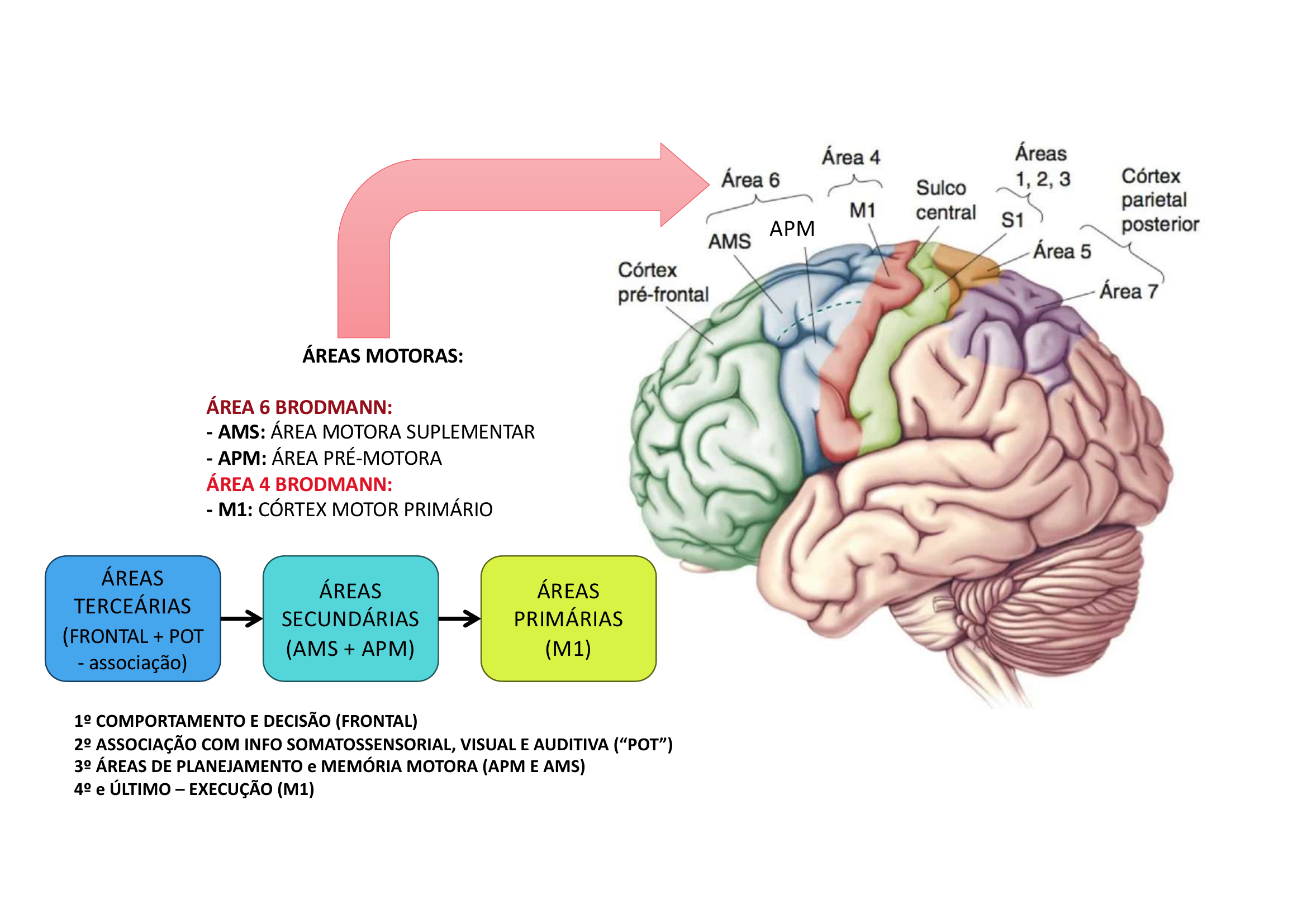
Áreas Motoras do Córtex:
• Área 6 de Brodmann: AMS (Área Motora Suplementar) + APM (Área Pré-Motora) — planejamento e memória motora.
• Área 4 de Brodmann: M1 (Córtex Motor Primário) — execução do movimento.
Fluxo hierárquico:
Áreas Terciárias (frontal + POT – associação) → Áreas Secundárias (AMS + APM) → Áreas Primárias (M1)
1º Comportamento e decisão (frontal) → 2º Associação com info somatossensorial, visual e auditiva ("POT") → 3º Planejamento e memória motora (APM e AMS) → 4º Execução (M1)
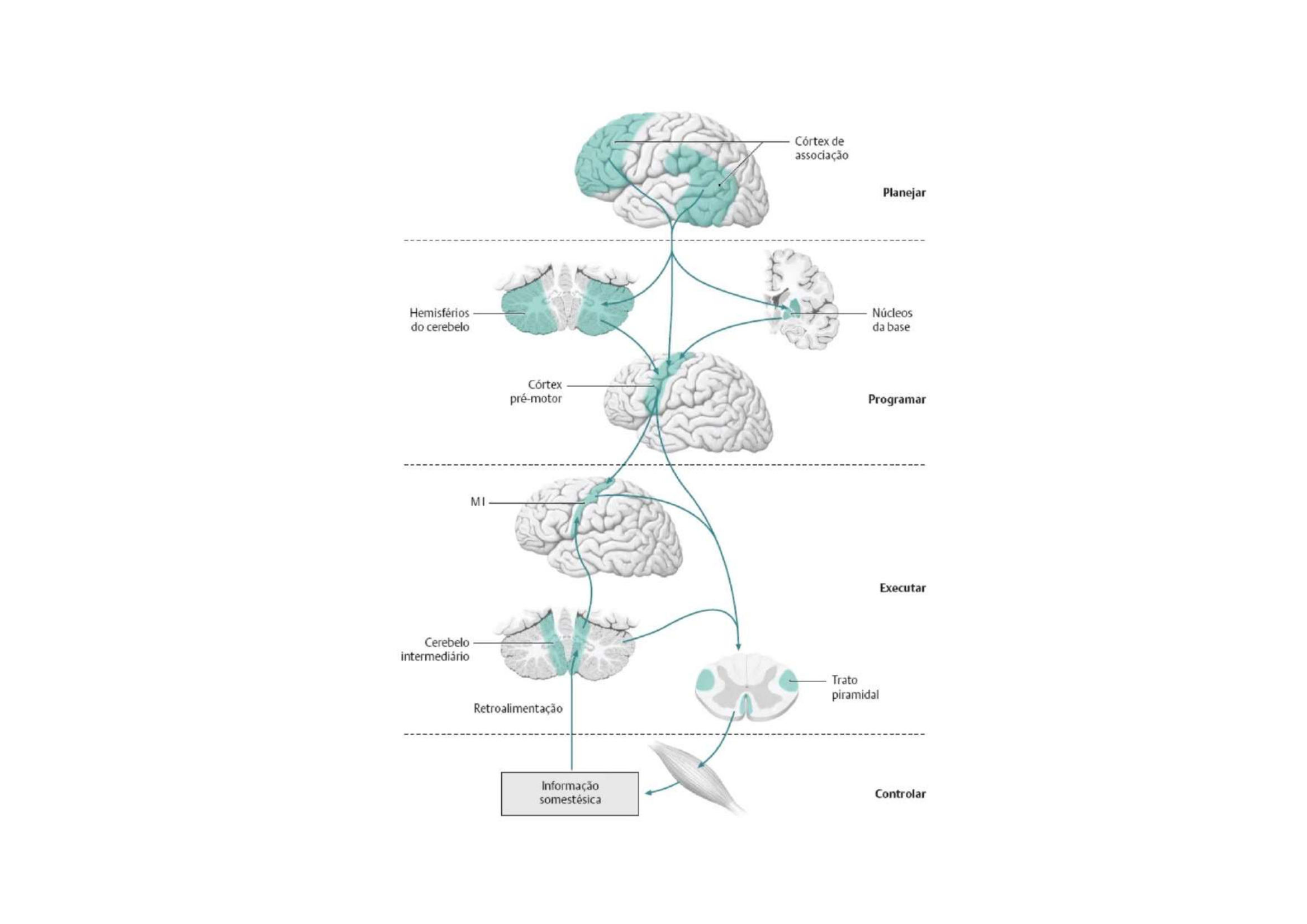
Ciclo do Movimento: Planejar → Programar → Executar → Controlar
O cerebelo e os núcleos da base participam como moduladores:
• Núcleos da base = "revisor do plano antes de enviar" (seleção e ajuste do programa motor)
• Cerebelo = "revisor ao vivo durante a execução" (correção em tempo real)
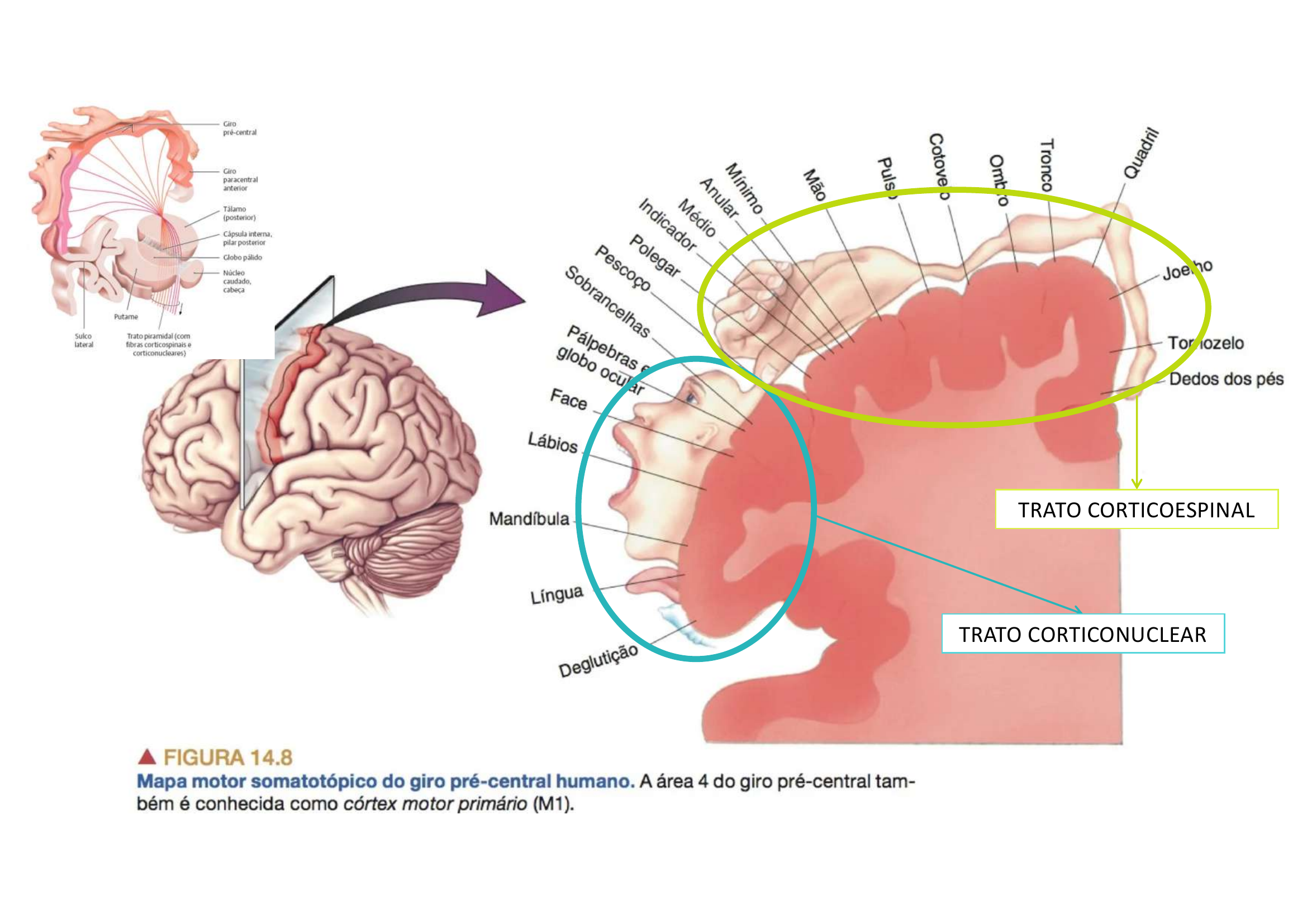
Homúnculo Motor (Somatotopia Cortical)
Mapa do corpo no córtex motor primário (giro pré-central). Áreas com maior representação cortical = maior precisão motora (mão, face, língua). A imagem mostra o homúnculo com as regiões do trato corticoespinal e corticonuclear.
Volição = Vontade. No livro-texto aparece muito o termo volição — é só um sinônimo erudito de vontade/decisão. Quem decide "quero andar até a garrafa de água" é o córtex pré-frontal. A sequência é: vi a garrafa (POT) → associei com memória de sede (frontal) → volição: vou até lá → mandei para áreas secundárias planejarem.
A memória motora (como andar, como abotoar camisa, como tocar piano) fica gravada nos córtex secundários (AMS + APM). Por isso, quando você aprende a dirigir ou a digitar, você "fica mais rápido com o tempo" — os secundários guardam a memória de como executar aquele movimento. Depois eles mandam a informação para os núcleos da base, que revisam/organizam o plano (contrai primeiro, inibe depois), devolvem para o secundário e só então M1 executa.
Somatotopia aparece em 3 lugares diferentes:
1️⃣ No córtex (giro pré-central — homúnculo clássico)
2️⃣ Na cápsula interna (formato de bumerangue: veja Seção 4)
3️⃣ Na medula (corno ventral — axial medial, distal lateral: veja Seção 14)
"Somatotopia" = representação do corpo mapeada. Mesma lógica, locais diferentes.
Dopamina, núcleos da base e movimento fino (curiosidade clínica)
A substância negra (mesencéfalo) e o núcleo subtalâmico não são núcleos da base stricto sensu, mas participam do sistema motor fino através da dopamina. Degeneração dos neurônios dopaminérgicos da substância negra = Doença de Parkinson.
👉 Curiosidade da professora: pessoas com TDAH frequentemente têm letra feia porque a falta de dopamina prejudica o ajuste fino do movimento da mão. E em pessoas ansiosas com excesso de dopamina, pode haver ruído no controle motor fino também — foco preservado, mas movimento dificultado.
Onde fica armazenada a "memória motora"?
Nos córtex secundários (AMS — área motora suplementar e APM — área pré-motora, ambas na área 6 de Brodmann). É por isso que aprender a dirigir ou digitar fica cada vez mais automático.
O que é "volição"?
Sinônimo de vontade/decisão. É o córtex pré-frontal que "tem a volição" — decide o que, quando e por que quer mexer. Termo comum nos livros de neurociência.
Qual a diferença funcional entre AMS/APM e M1?
AMS e APM (área 6) são responsáveis pelo planejamento e programação do movimento. O M1 (área 4) é o executador final — dispara o comando motor voluntário.
Qual a função dos núcleos da base vs cerebelo no controle motor?
Núcleos da base = seleção/ajuste do programa motor antes da execução. Cerebelo = correção e coordenação durante a execução (em tempo real).
O que é o homúnculo motor e onde se localiza?
É a representação somatotópica do corpo no giro pré-central (M1). Áreas com movimentos mais finos e precisos (mão, face, língua) têm maior representação cortical.
3. A área motora suplementar (AMS) e a área pré-motora (APM) correspondem a qual área de Brodmann?
A) Área 3, 1, 2
B) Área 6
C) Área 4
D) Área 8
4. No ciclo do controle motor, qual estrutura funciona como "revisora ao vivo" corrigindo o movimento durante a execução?
A) Núcleos da base
B) Cerebelo
C) Córtex pré-frontal
D) Tálamo
4. Trato Corticoespinal (Lateral e Anterior)
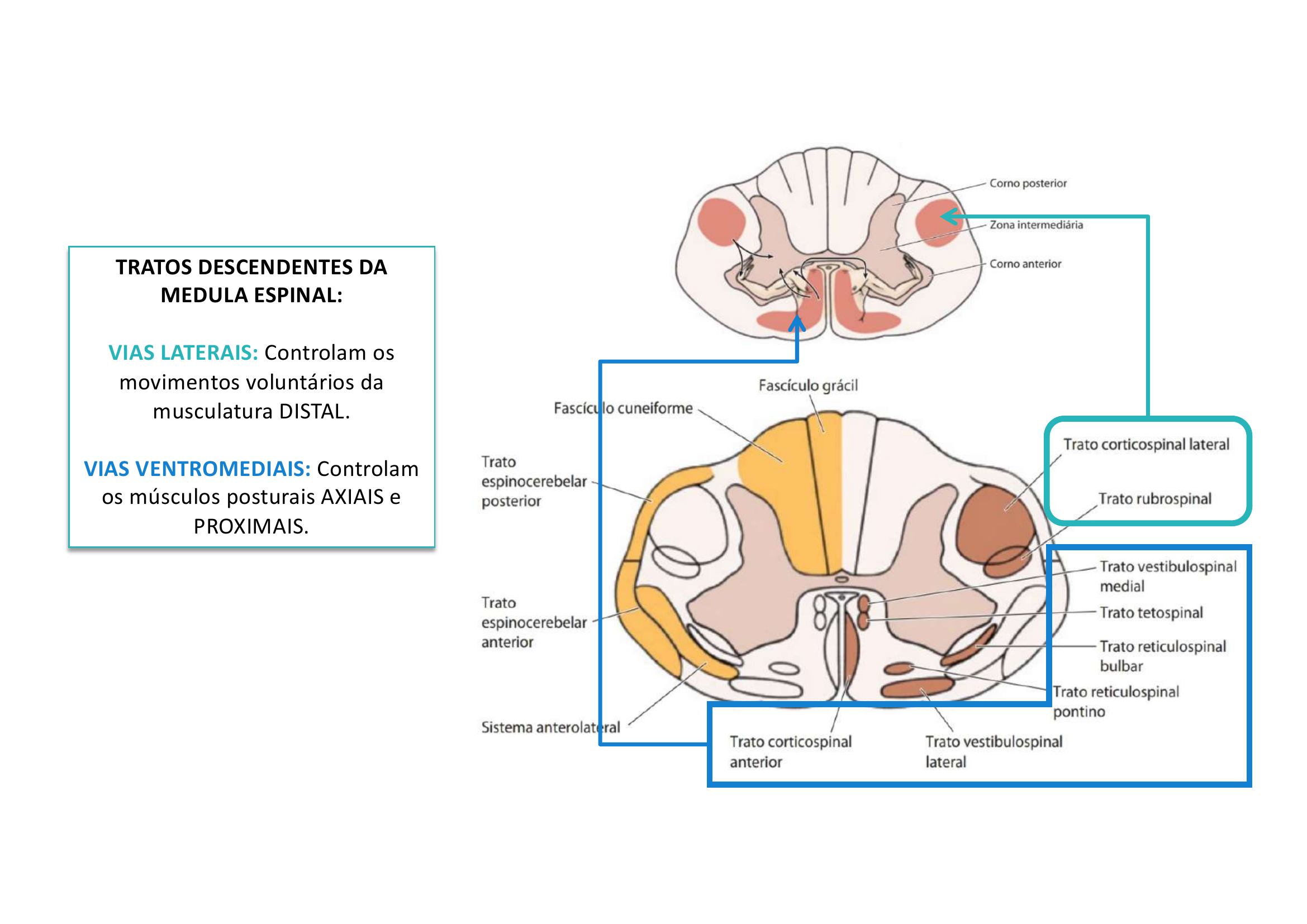
Tratos Descendentes da Medula Espinal:
• VIAS LATERAIS: Controlam movimentos voluntários da musculatura DISTAL. Lateral = Distal
• VIAS VENTROMEDIAIS: Controlam músculos posturais AXIAIS e PROXIMAIS. Ventromedial = Axial/Proximal

1. Tratos Corticoespinais — Unem o córtex aos neurônios motores da MEDULA.
1.A — Trato Corticoespinal ANTERIOR:
Ocupa o funículo anterior, cruza na comissura branca anterior — controla movimento voluntário da musculatura AXIAL.
1.B — Trato Corticoespinal LATERAL:
Cruza nas pirâmides bulbares (~90% das fibras), ocupa o funículo lateral — controla movimento voluntário da musculatura DISTAL dos membros.
Ambos são piramidais (passam pelas pirâmides bulbares).
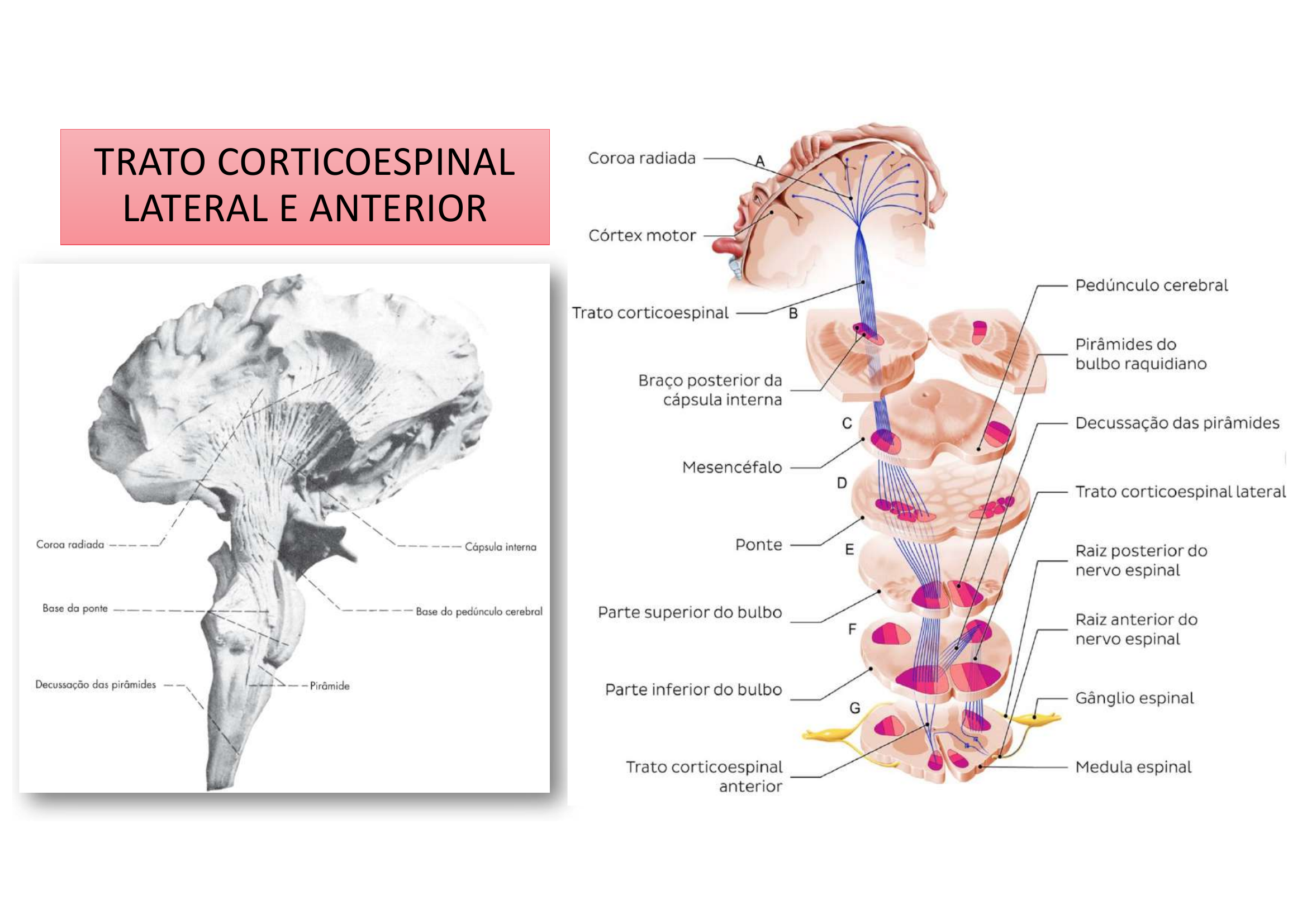
Diagrama anatômico do trajeto dos tratos corticoespinais:
Córtex motor → Cápsula interna → Pedúnculos cerebrais → Ponte → Pirâmides bulbares (onde ~90% cruzam = decussação das pirâmides) → Funículo lateral (T.C.E. Lateral) ou Funículo anterior (T.C.E. Anterior, cruza na comissura branca segmentar).
Elevador da medula — a professora usa a imagem do elevador para explicar por onde o neurônio "desce" até a medula:
🛗 Elevador lateral (funículo lateral) = transporta os tratos que vão à musculatura DISTAL (T. corticoespinal lateral + rubroespinal).
🛗 Elevador anterior/ventromedial = transporta os tratos que vão à musculatura AXIAL/PROXIMAL (T. corticoespinal anterior, tetoespinal, reticuloespinal, vestibuloespinal).
Dica de memorização: Lateral = Longe (distal) · Medial = Meio (axial).
Cápsula interna em formato de bumerangue 🪃
No corte axial, a cápsula interna parece um bumerangue com dois "bracinhos" + um joelho (curva). Existe uma somatotopia na cápsula interna:
• Braço POSTERIOR → trato corticoespinal (tronco e membros)
• JOELHO (a curva) → trato corticonuclear (face, língua, mastigação)
• Braço ANTERIOR → vias sensitivas (subindo!) — por isso um AVC de cápsula interna pode dar sintomas motores, sensitivos ou mistos dependendo da região exata afetada.
Por que a lesão de um lado do SNC causa sintoma do lado oposto?
Porque a decussação das pirâmides (no bulbo) faz as fibras corticoespinais mudarem de lado. Depois disso, o lado direito do córtex comanda o lado esquerdo do corpo (e vice-versa). Isso vale para o trato lateral (~90%) e também para o anterior (~10%), que só cruza quando chega na comissura branca anterior do segmento medular.
📌 Regra prática: lesão central → déficit contralateral. Lesão periférica (depois do nervo já cruzado) → déficit ipsilateral.
"Pode falar que quem gosta de fazer abdominal decussou 50% 😆. Faz muita abdominal, não consegue tocar piano nem escrever."
— Brincadeira para lembrar que o trato corticoespinal anterior (~10%, vai pra axial/abdominal) só cruza no nível da comissura branca segmentar, enquanto o lateral (~90%, vai pra movimento fino das mãos) cruza nas pirâmides. Moral anatômica: pouca fibra pra musculatura axial = pouco controle voluntário fino do tronco/abdômen.
Por que tão poucos neurônios vão para a musculatura axial (~10%)?
Porque o tronco não precisa de movimento fino: ele trabalha majoritariamente em postura/reflexo/automático. Quem controla postura = vias extrapiramidais (reticuloespinal, vestibuloespinal). Por isso, o TCE anterior tem poucas fibras — é o pouco de controle voluntário que o tronco recebe.
Bizarra mnemônica "Nosferatu" 🧛♂️
O diagrama clássico do Machado (livro base da aula) mostra o trajeto do corticoespinal em preto e branco, com aparência de filme de terror antigo — a profa. brinca que lembra o filme Nosferatu. Se você ver esse diagrama preto-e-branco no Machado, é provavelmente um corte do trajeto corticoespinal/corticonuclear do córtex até a medula.
Onde ocorre a decussação do trato corticoespinal lateral?
Nas pirâmides bulbares (bulbo). Cerca de 90% das fibras cruzam ali, por isso o lado direito do cérebro controla o lado esquerdo do corpo.
Qual a diferença entre o trato corticoespinal lateral e o anterior?
Lateral: cruza nas pirâmides bulbares, ocupa funículo lateral, controla musculatura distal. Anterior: cruza na comissura branca anterior (nível segmentar), ocupa funículo anterior, controla musculatura axial.
O trato corticoespinal anterior é piramidal ou extrapiramidal?
Piramidal! Apesar de estar no funículo anterior, ele passa pelas pirâmides bulbares. Piramidal = passa nas pirâmides, não é sinônimo de "funículo lateral".
💬 Profa. Adriana: "Por que eu, como futuro médico, preciso saber desse trato corticoespinal?"
Porque ele controla a motricidade voluntária dos músculos intrínsecos da mão — escrever, abotoar, tocar piano. Se eu entendo que um AVC de cápsula interna lesa esse trato, eu consigo prescrever fisioterapia, explicar ao paciente por que ele não consegue mais escrever, e guiar a recuperação pela neuroplasticidade.
💬 Profa. Adriana: "Minha vó teve um AVC total. Ela recuperou movimento?"
Sim — ela ficou espástica, mas conseguia pegar um copo e fazer movimento de pinça, abrir e fechar a mão. Isso é neuroplasticidade: os tratos extrapiramidais (especialmente o rubroespinal) que não passam pela cápsula interna assumem parte do controle distal. Mas não recupera movimentos finos como escrever.
💬 Profa. Adriana: "Quais são os 3 marcos anatômicos que o corticoespinal atravessa antes de chegar na medula?"
1) Cápsula interna (braço posterior) → 2) Pedúnculos cerebrais (base do mesencéfalo) → 3) Pirâmides bulbares (onde ~90% cruza = decussação das pirâmides). Só depois disso é que ele ocupa o funículo lateral (T.C.E. lateral) ou anterior (T.C.E. anterior).
5. Aproximadamente qual porcentagem das fibras do trato corticoespinal cruza nas pirâmides bulbares?
A) 50%
B) 75%
C) 90%
D) 100%
6. As vias laterais da medula controlam a musculatura:
A) Distal dos membros (movimento voluntário fino)
B) Axial e proximal (postura)
C) Lisa visceral
D) Cardíaca
Caso Clínico — Lesão Piramidal
Paciente de 62 anos, hipertenso, apresenta subitamente perda de força no membro superior esquerdo com dificuldade de realizar movimentos finos (abotoar camisa, escrever). Exame neurológico: hemiparesia esquerda desproporcionada (braço > perna), hiperreflexia e sinal de Babinski à esquerda.
Pergunta: Qual trato provavelmente foi lesado e onde?
Ver resposta
Trato corticoespinal lateral — a perda de motricidade fina distal, com sinais piramidais (hiperreflexia, Babinski), indica lesão de NMS. A lateralidade cruzada (lesão à direita → déficit à esquerda) e o predomínio braquial sugerem lesão na cápsula interna direita (AVC).
5. Trato Corticonuclear
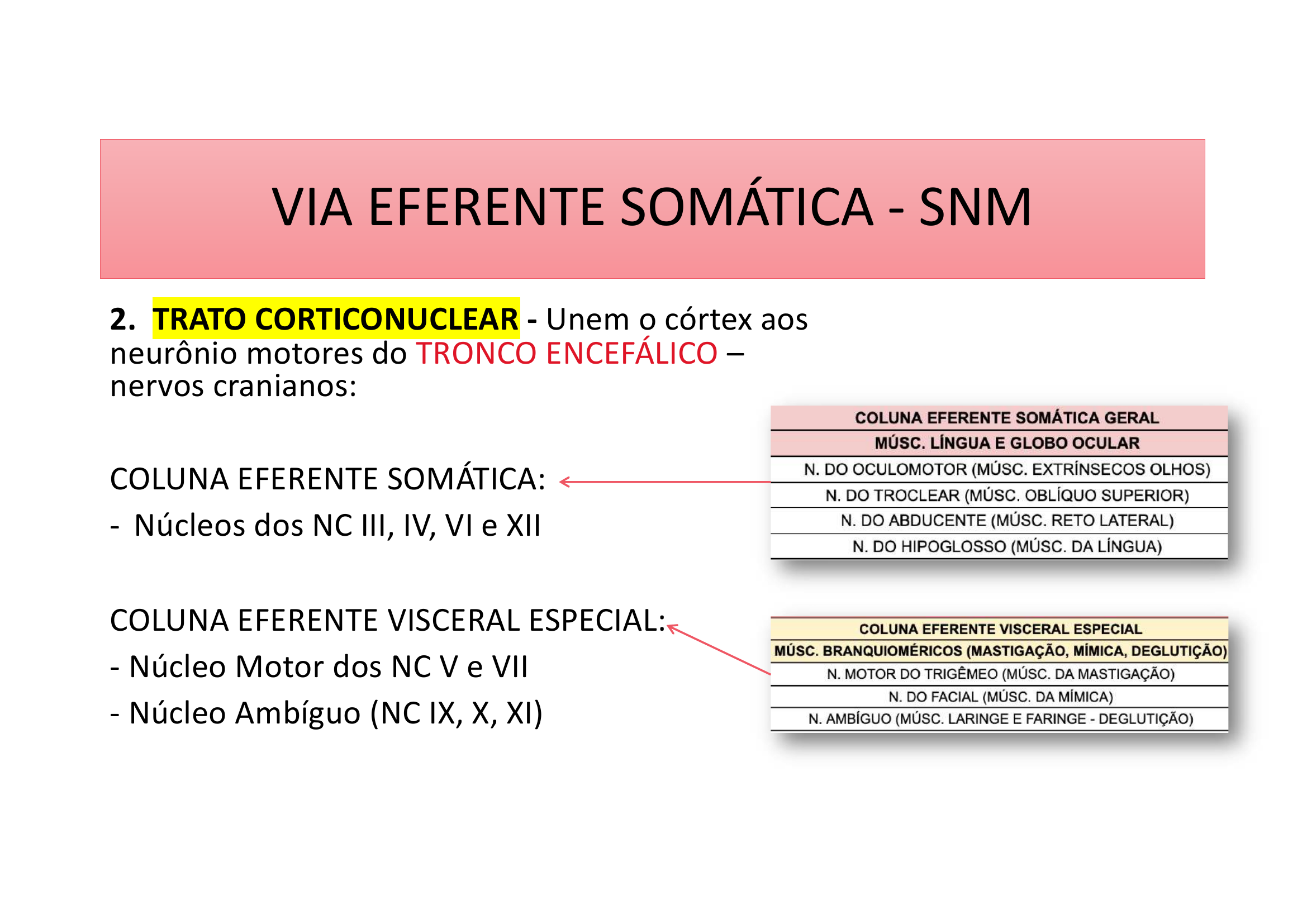
2. Trato Corticonuclear — Une o córtex aos neurônios motores do TRONCO ENCEFÁLICO (nervos cranianos).
Coluna Eferente Somática: Núcleos dos NC III, IV, VI e XII
Coluna Eferente Visceral Especial: Núcleo Motor dos NC V e VII + Núcleo Ambíguo (NC IX, X, XI)
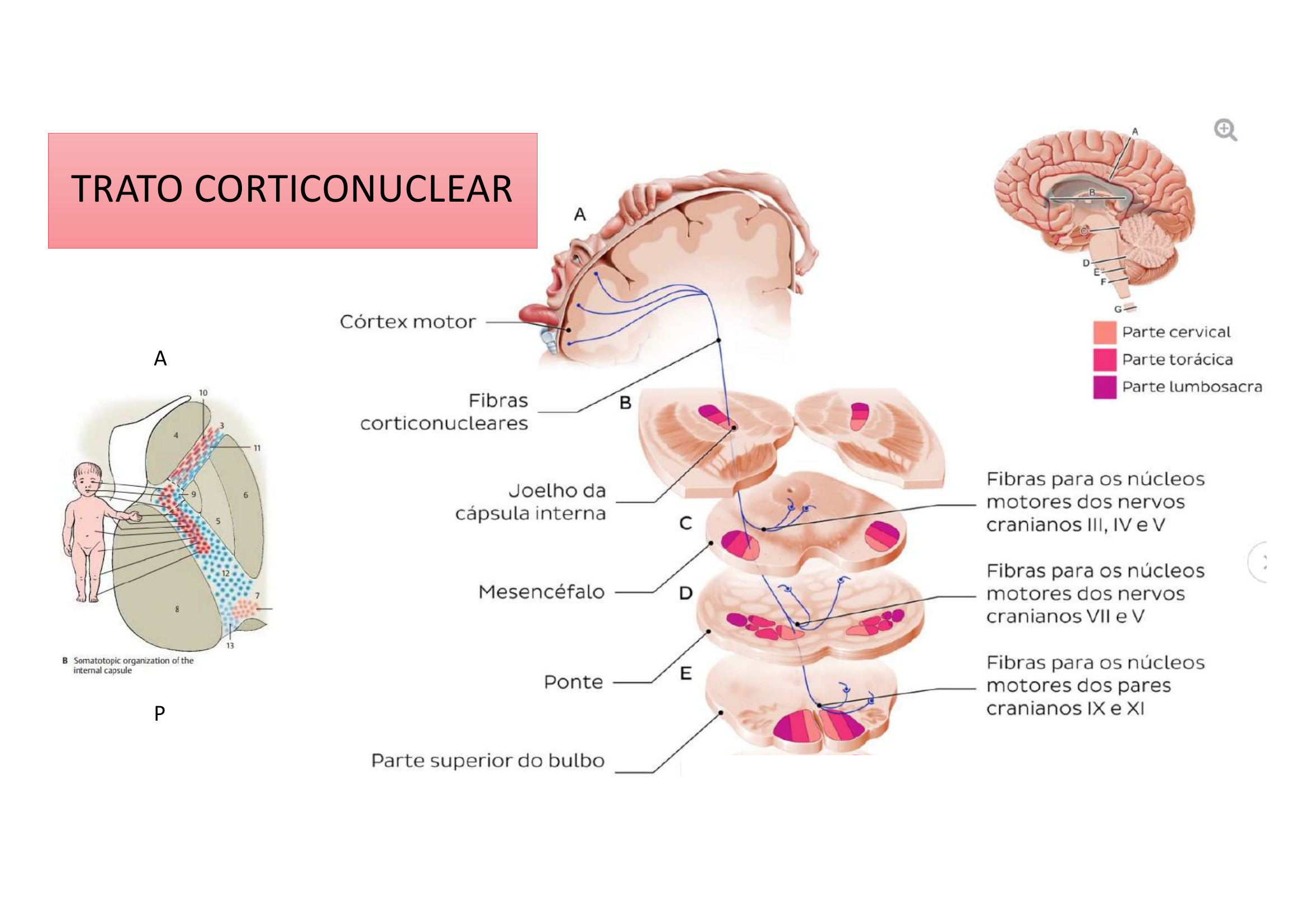
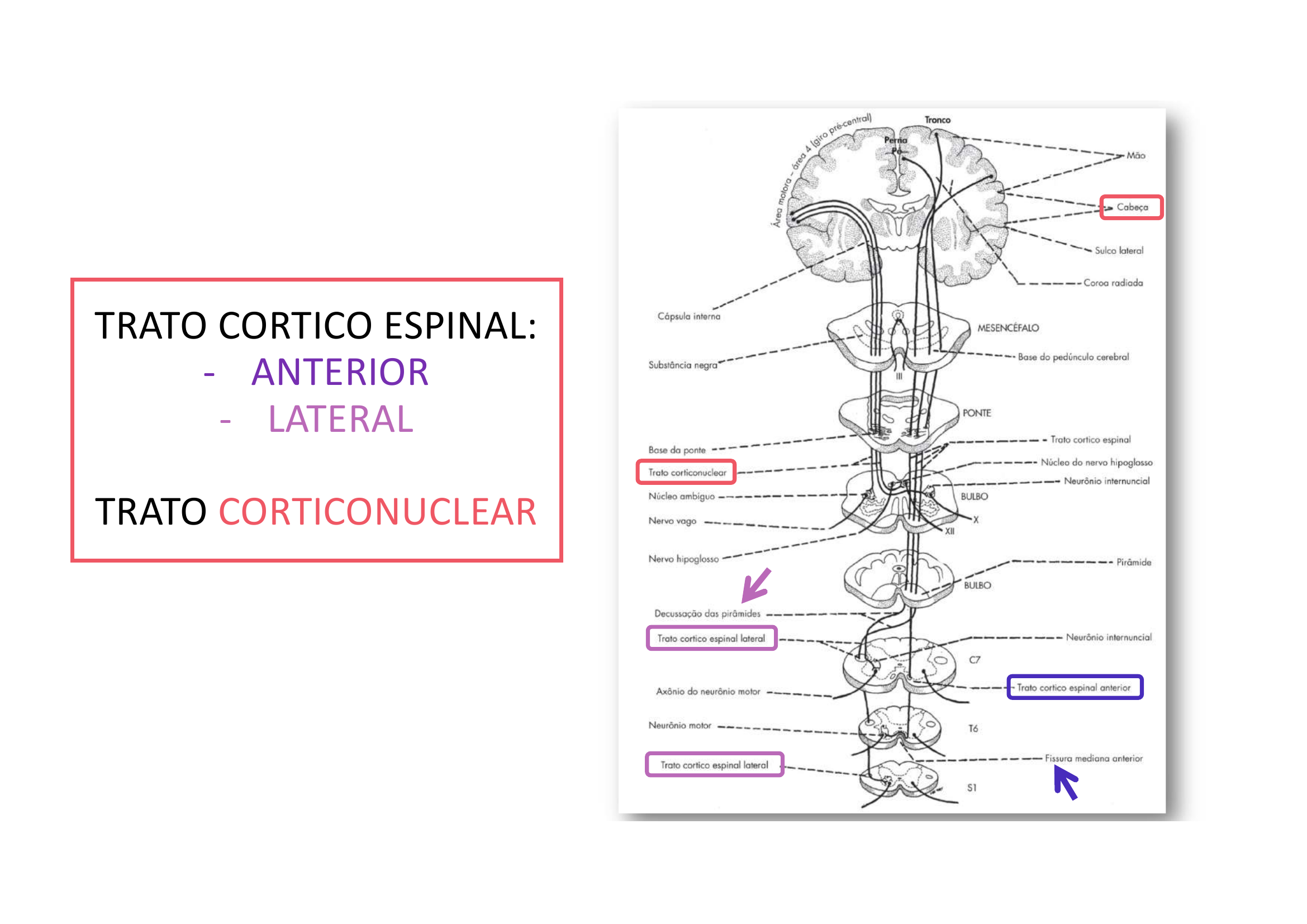
Esquema anatômico combinado: Trato Corticoespinal Anterior + Lateral + Corticonuclear, mostrando a origem cortical, trajeto pela cápsula interna e distribuição para medula (corticoespinal) e tronco encefálico (corticonuclear).
O corticonuclear passa no JOELHO da cápsula interna 🪃
Lembre do bumerangue: o "joelho" (curva) é a passagem da face/língua/mastigação. Pense assim:
• Corticoespinal → braço posterior (tronco/membros)
• Corticonuclear → JOELHO (face)
• Vias sensitivas (subindo) → braço anterior
Por isso um AVC no joelho da cápsula interna dá paralisia central da hemiface contralateral, preservando a testa (veja Seção 6).
Por que se chama "Coluna Eferente Visceral ESPECIAL" se inerva músculo esquelético?
Curiosidade evolutiva/embriológica: essa musculatura (mastigação, mímica, laringe, faringe) vem dos arcos branquiais (peixes têm guelras). No desenvolvimento embrionário, ela é derivada do mesoderma branquial — foi chamada historicamente de "visceral" porque nasce do mesmo folheto das vísceras branquiais, embora seja músculo estriado esquelético. Chamada também de musculatura branquiométrica.
Resumo: o nome é histórico, mas o músculo é esquelético sim.
Em que parte da cápsula interna passa o trato corticonuclear?
No joelho (a curva do bumerangue). O corticoespinal passa no braço posterior e as vias sensitivas sobem pelo braço anterior.
Qual a diferença entre trato corticoespinal e corticonuclear?
Corticoespinal vai do córtex até neurônios motores da medula (músculo esquelético do tronco/membros). Corticonuclear vai do córtex até núcleos motores do tronco encefálico (nervos cranianos — músculos da face, olhos, língua, etc.).
Quais nervos cranianos recebem fibras do trato corticonuclear pela coluna eferente somática?
NC III (oculomotor), NC IV (troclear), NC VI (abducente) e NC XII (hipoglosso) — musculatura dos olhos e da língua.
7. O trato corticonuclear termina em neurônios motores localizados no:
A) Corno ventral da medula
B) Tronco encefálico (núcleos de nervos cranianos)
C) Gânglios da raiz dorsal
D) Cerebelo
6. Paralisia Facial — Central vs Periférica
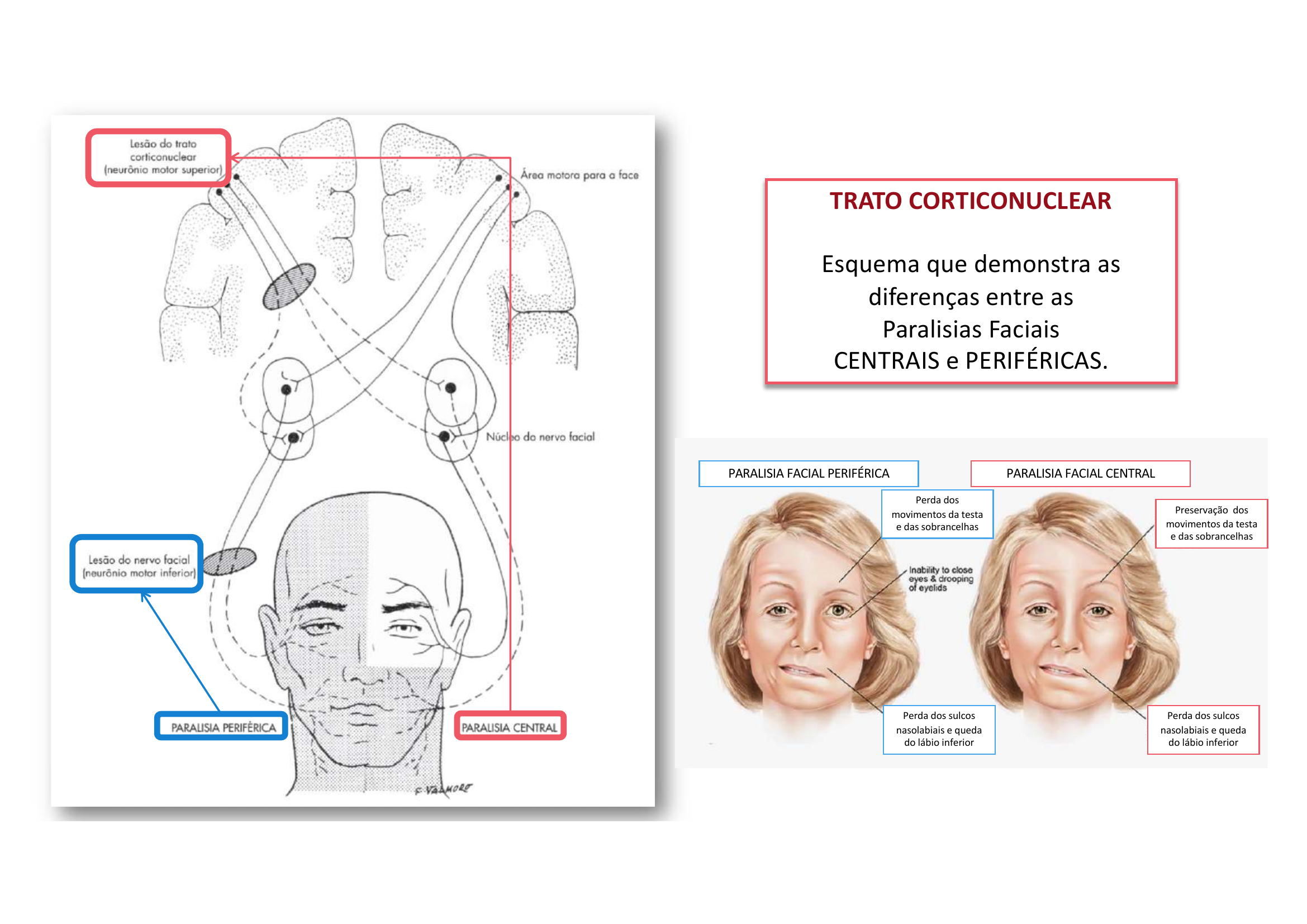
Paralisia Facial PERIFÉRICA (lesão do NC VII):
→ Perda dos movimentos da testa e sobrancelhas (toda hemiface)
→ Perda dos sulcos nasolabiais e queda do lábio inferior
Paralisia Facial CENTRAL (lesão do NMS/trato corticonuclear):
→ Preservação dos movimentos da testa e sobrancelhas
→ Perda dos sulcos nasolabiais e queda do lábio inferior
Por quê? A metade superior da face (testa) recebe inervação bilateral do córtex. Na lesão central, o lado contralateral compensa. Na periférica, o próprio nervo está lesado.
Como diferenciar paralisia facial central de periférica no exame clínico?
Central: preserva movimentos da testa (inervação bilateral cortical). Periférica: toda a hemiface afetada, incluindo testa — o paciente não consegue franzir a testa nem fechar o olho do lado lesado.
Por que quase sempre a paralisia facial central é UNILATERAL?
Porque o AVC/tumor na prática clínica pega só um hemisfério em 99% das vezes. Para a testa parar de mexer nos DOIS lados você precisaria de uma lesão bilateral do córtex (raríssimo, só em situações catastróficas). Então, na prática:
• Lesão cortical direita → paralisia central da hemiface esquerda (só a parte de baixo — testa preservada pela inervação bilateral vinda do córtex direito).
• Lesão do nervo facial periférico direito → paralisia periférica de toda a hemiface direita (o nervo já cruzou lá dentro; no nível do nervo, a informação é toda ipsilateral).
"Se cortou o inferior, fica mole. Se cortou o superior, fica duro porque fica esperando o sinal que nunca chega."
Essa é a frase-chave da profa. para lembrar a diferença NMS vs NMI:
• NMI cortado = não chega comando no músculo → músculo flácido/mole.
• NMS cortado = NMI intacto e o músculo continua recebendo comandos reflexos exacerbados (sem a inibição cortical) → espástico/duro, "esperando o sinal consciente que nunca chega".
8. Na paralisia facial CENTRAL, os movimentos da testa e sobrancelhas estão:
A) Preservados, pois a testa recebe inervação cortical bilateral
B) Abolidos em ambos os lados
C) Abolidos apenas ipsilateral
D) Preservados por inervação do NC V
Caso Clínico — Paralisia Facial
Paciente de 45 anos acorda com incapacidade de fechar o olho direito, desvio da comissura labial para a esquerda, ausência de rugas na testa à direita e lagoftalmia. Não há outros déficits neurológicos.
Pergunta: Esta paralisia é central ou periférica? Justifique.
Ver resposta
Paralisia facial PERIFÉRICA (tipo Bell). O acometimento de toda a hemiface (incluindo testa — ausência de rugas) indica lesão do próprio nervo facial (NC VII). Na paralisia central, a testa estaria preservada.
7. Trato Rubroespinal
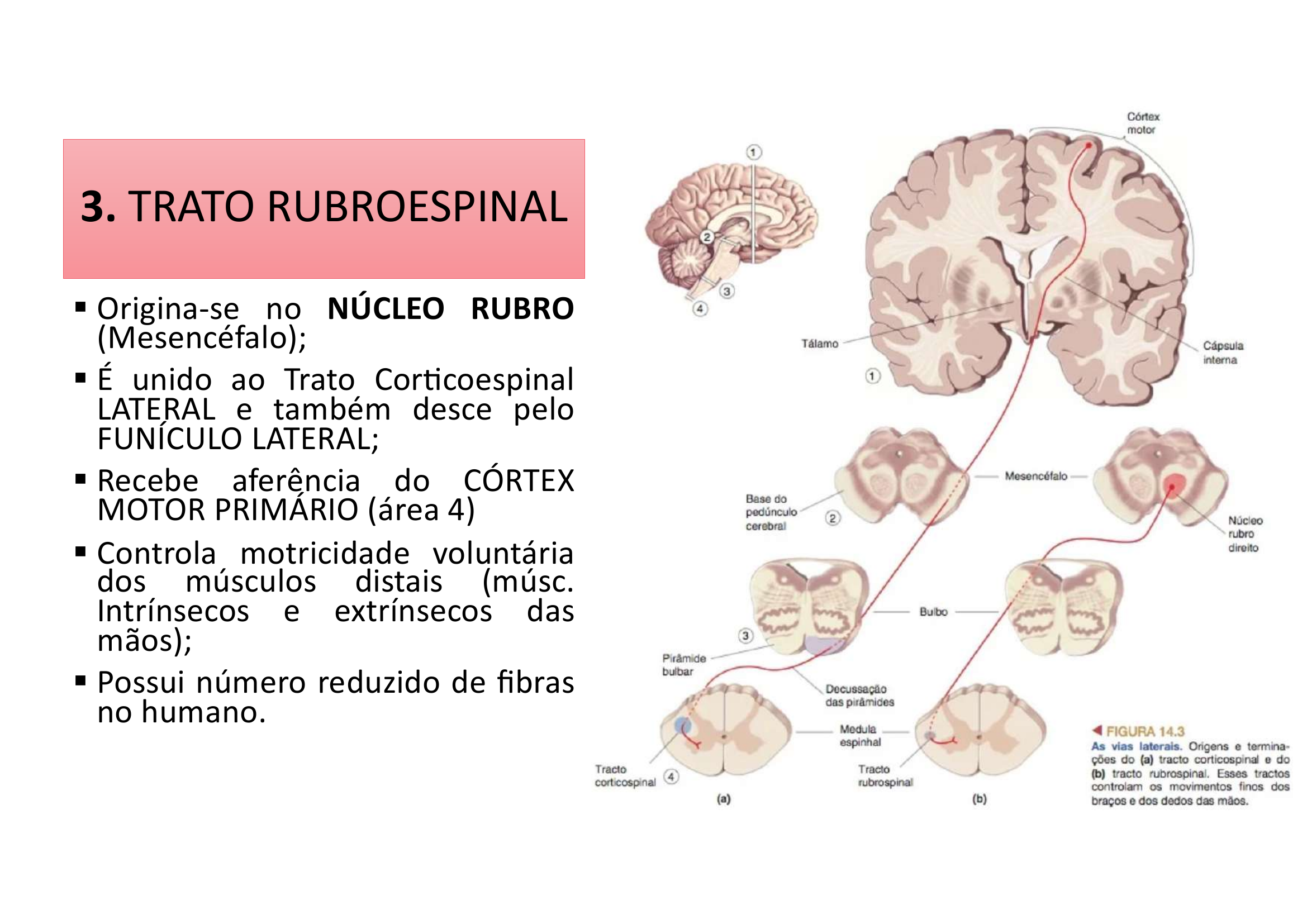
Trato Rubroespinal Via Lateral Extrapiramidal
• Origina-se no Núcleo Rubro (Mesencéfalo)
• Unido ao Trato Corticoespinal Lateral — desce pelo funículo lateral
• Recebe aferência do Córtex Motor Primário (área 4)
• Controla motricidade voluntária dos músculos distais (intrínsecos e extrínsecos das mãos)
• Possui número reduzido de fibras no humano
Dica clínica: Após AVC com lesão do corticoespinal, o rubroespinal pode contribuir para recuperação parcial de movimentos (neuroplasticidade), mas não substitui a precisão fina.
Rubroespinal = salvou o movimento de pinça depois do AVC 🤏
O trato corticoespinal é responsável pela motricidade fina e precisa (escrever, tocar piano, abotoar). Quando ele é destruído por um AVC da cápsula interna, o paciente perde tudo isso. Mas o rubroespinal fica intacto (origem no núcleo rubro do mesencéfalo — não passa na cápsula interna). Ele dá a sobrevida do movimento de pinça e abrir/fechar a mão.
💪 Por isso fisioterapia intensiva funciona: estímulo repetido ativa a neuroplasticidade do rubroespinal, que "pega emprestado" parte da função perdida do corticoespinal. Não recupera piano nem escrita (motricidade fina), mas recupera pegar copo e abrir/fechar a mão.
Por que o rubroespinal é EXTRA-piramidal se vai para a musculatura distal (como o corticoespinal lateral)?
Porque extrapiramidal é definido pelo trajeto (passa ou não na pirâmide bulbar), não pela função. O rubroespinal nasce no núcleo rubro (mesencéfalo), cruza em outro nível (não no bulbo), desce pelo funículo lateral e vai para musculatura distal. Ele é "amiguinho" do corticoespinal lateral no elevador, mas não é piramidal.
De onde se origina o trato rubroespinal e em qual funículo ele desce?
Origina-se no Núcleo Rubro (mesencéfalo) e desce no funículo lateral, junto ao trato corticoespinal lateral.
Por que após AVC de cápsula interna o paciente recupera movimento de pinça mas não consegue escrever?
Porque o rubroespinal (extrapiramidal, núcleo rubro → funículo lateral) permanece intacto (não passa na cápsula interna) e, com fisioterapia, assume parte do controle distal por neuroplasticidade. Mas ele não alcança a precisão fina do corticoespinal lateral destruído — por isso só recupera movimentos grosseiros como pinça.
O trato rubroespinal é piramidal ou extrapiramidal?
Extrapiramidal — não passa pelas pirâmides bulbares. Origina-se no tronco encefálico (núcleo rubro) e cruza em outro nível.
💬 Profa. Adriana: "No diagrama do Machado, o rubro tem o braço levantado — por quê?"
Porque o rubroespinal vai só pro braço 💪 — ele inerva principalmente a musculatura distal do membro superior (mãos). Na hora do AVC, esse trato não pode ser negligenciado, porque é ele quem dá a "descoberta fixa" (preensão) e permite alguma recuperação do movimento de pinça.
💬 Profa. Adriana: "O rubroespinal não é movimento fino nem voluntário — então pra que serve?"
Ele cuida do tônus e da motricidade distal automática. Recebe pouca informação do córtex motor primário (área 4). Não é pra escrever nem pra tocar piano (isso é corticoespinal lateral) — é o suporte grosseiro da mão. Por isso no AVC, o rubroespinal "salva" a pinça, mas não a escrita.
💬 Profa. Adriana: "Se eu pegava uma garrafa cheia, tinha força pra segurar e apertar. Se eu perco o rubroespinal, o que acontece?"
Perdo a capacidade de manter a preensão sustentada na mão. Mesmo com o corticoespinal intacto, o rubroespinal é quem sustenta a força distal automática de segurar. A profa. usa esse exemplo pra dizer que o rubroespinal não é substituível pelo corticoespinal — eles fazem coisas diferentes.
9. O trato rubroespinal origina-se no:
A) Colículo superior
B) Núcleo rubro do mesencéfalo
C) Formação reticular pontina
D) Núcleo vestibular lateral
8. Tratos Tetoespinal e Vestibuloespinal

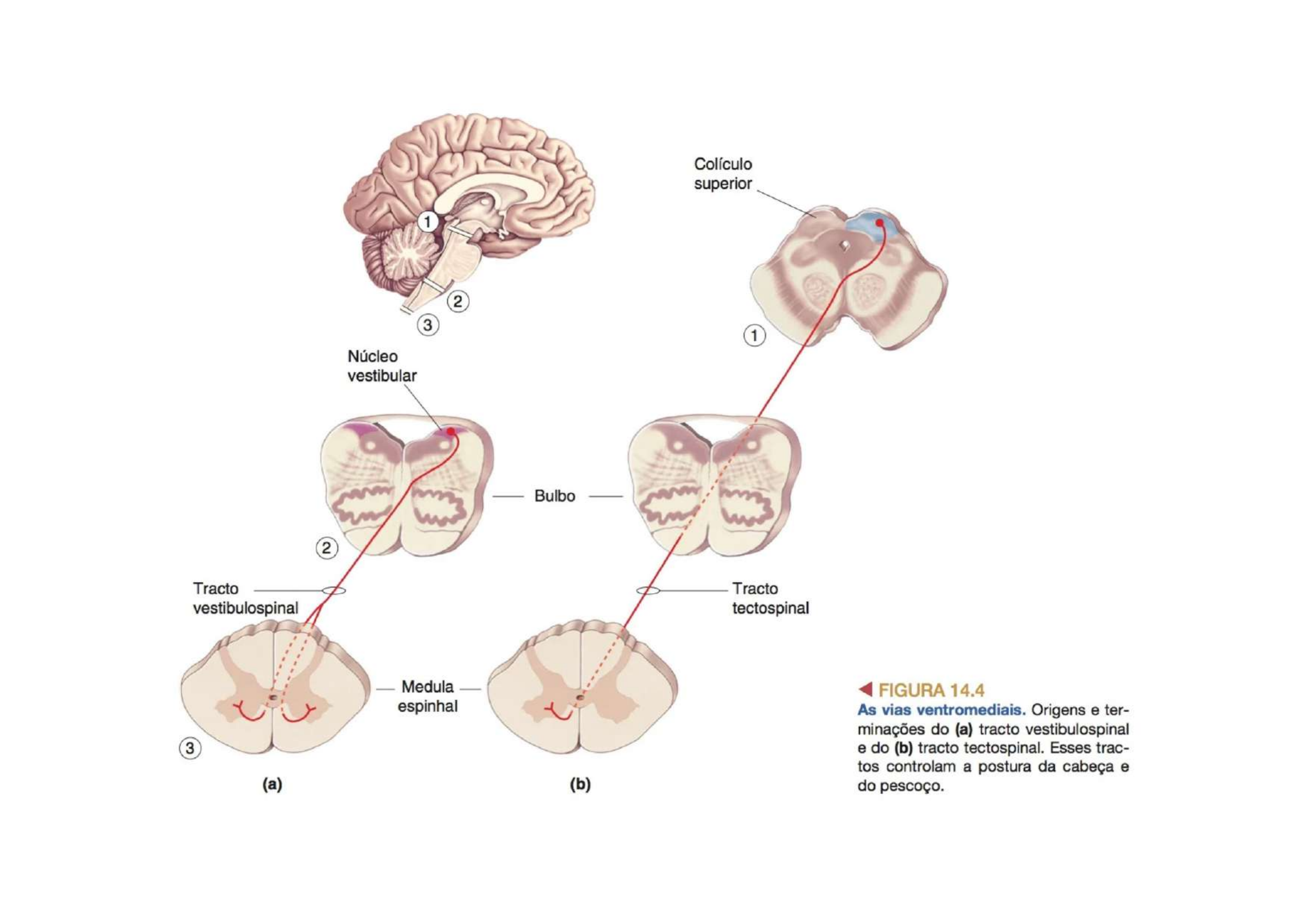
4. Trato Tetoespinal Via Ventromedial Extrapiramidal
• Origina-se no Colículo Superior (mesencéfalo)
• Situa-se no funículo anterior
• Relacionado a movimentos da cabeça norteados pela retina/córtex visual
• Envolvido nos reflexos visuomotores (ex.: virar a cabeça ao ver algo no canto do olho)
5. Tratos Vestibuloespinais Via Ventromedial Extrapiramidal
• São dois: MEDIAL (ajustes da cabeça e tronco) e LATERAL (equilíbrio)
• Originam-se dos Núcleos Vestibulares (Ponte e Bulbo)
• Relacionados à manutenção do equilíbrio (sistema vestibular e vestibulocerebelar)
• Na medula lombar: ativam músculos extensores antigravitacionais das pernas
Tetoespinal = reflexo de "susto/proteção" 🫣
Imagine que alguém joga uma bolinha perto da sua cabeça. Você se esquiva, levanta o braço para proteger, vira o pescoço — sem pensar. Isso é tetoespinal em ação:
• Info visual chega no colículo superior (teto) → ele dispara comando para pescoço/tronco/braço.
• "Você assusta primeiro, depois percebe o que foi" — a profa. explicou que o reflexo é tão rápido que a consciência só chega depois.
• É extrapiramidal (não passa na pirâmide), funículo anterior.
Vestibuloespinal MEDIAL vs LATERAL — origem por tipo de aceleração 🧭
Lembrando que o sistema vestibular tem 2 tipos de receptores:
• Canais semicirculares → aceleração angular (girar a cabeça)
• Utrículo e sáculo → aceleração linear (pra frente, pra trás, gravidade)
Regra da professora:
🔹 Trato vestibuloespinal MEDIAL = mais dos canais semicirculares → ajustes finos da cabeça/pescoço (reflexo vestíbulo-ocular, manter olhos estáveis).
🔹 Trato vestibuloespinal LATERAL = mais do utrículo/sáculo → equilíbrio geral, ativa extensores antigravitacionais das pernas (não cair quando desce escada).
Por que reflexos visuomotores NÃO vêm do córtex?
Porque se tivessem que passar pelo córtex (consciência), seriam lentos demais para proteger. O colículo superior (mesencéfalo, tronco) é subcortical — dispara ação motora em milissegundos. O córtex só é notificado depois.
Qual a origem do trato tetoespinal e qual sua função principal?
Origina-se no Colículo Superior (mesencéfalo). Função: reflexos visuomotores — movimentos automáticos da cabeça em resposta a estímulos visuais.
Diferencie o trato vestibuloespinal medial do lateral.
Medial: ajustes da cabeça e tronco (canais semicirculares → aceleração angular), mantém olhos estáveis durante movimento. Lateral: manutenção do equilíbrio (utrículo/sáculo → aceleração linear), ativa músculos extensores antigravitacionais (especialmente pernas).
Por que um reflexo de esquiva da cabeça é tão rápido?
Porque ele é mediado pelo tetoespinal (colículo superior → medula), circuito subcortical. O córtex (consciência) só "descobre" o que aconteceu depois que você já se esquivou. Você assusta primeiro, percebe depois.
💬 Profa. Adriana: "Quantos núcleos vestibulares existem e onde ficam?"
São 4 núcleos vestibulares, localizados entre a ponte e o bulbo. Eles recebem informação do nervo vestíbulo-coclear (NC VIII) e são imunos — mandam informação pra cima (tronco, cerebelo) e pra baixo (medula, via trato vestibuloespinal).
💬 Profa. Adriana: "Quando joguei a bolinha perto da cabeça de vocês, o que vocês fizeram?"
Vocês esquivaram, levantaram a mão, viraram o pescoço — tudo sem pensar. Isso é o tetoespinal em ação: info visual chega ao colículo superior → comanda pescoço, tronco e braço pro movimento de retirada/proteção. É reflexo visuomotor, instintivo, não passa pelo córtex.
💬 Profa. Adriana: "Se eu ando pra frente ou desço uma escada, qual receptor vestibular está mandando informação?"
Utrículo e sáculo — eles detectam aceleração LINEAR (pra frente, pra trás, gravidade). A informação vai pelo trato vestibuloespinal LATERAL, que ativa os extensores antigravitacionais das pernas (pra não cair).
💬 Profa. Adriana: "Se eu giro a cabeça, qual receptor é ativado?"
Os canais semicirculares — detectam aceleração ANGULAR (rotação). A informação vai pelo trato vestibuloespinal MEDIAL, que ajusta cabeça e pescoço e mantém os olhos estáveis durante o movimento (reflexo vestíbulo-ocular).
10. Os reflexos visuomotores de orientação da cabeça são mediados pelo:
A) Trato reticuloespinal
B) Trato vestibuloespinal lateral
C) Trato tetoespinal
D) Trato corticoespinal anterior
11. Os tratos vestibuloespinais originam-se nos:
A) Colículos superiores
B) Núcleo rubro
C) Núcleos vestibulares (ponte e bulbo)
D) Formação reticular bulbar
9. Trato Reticuloespinal

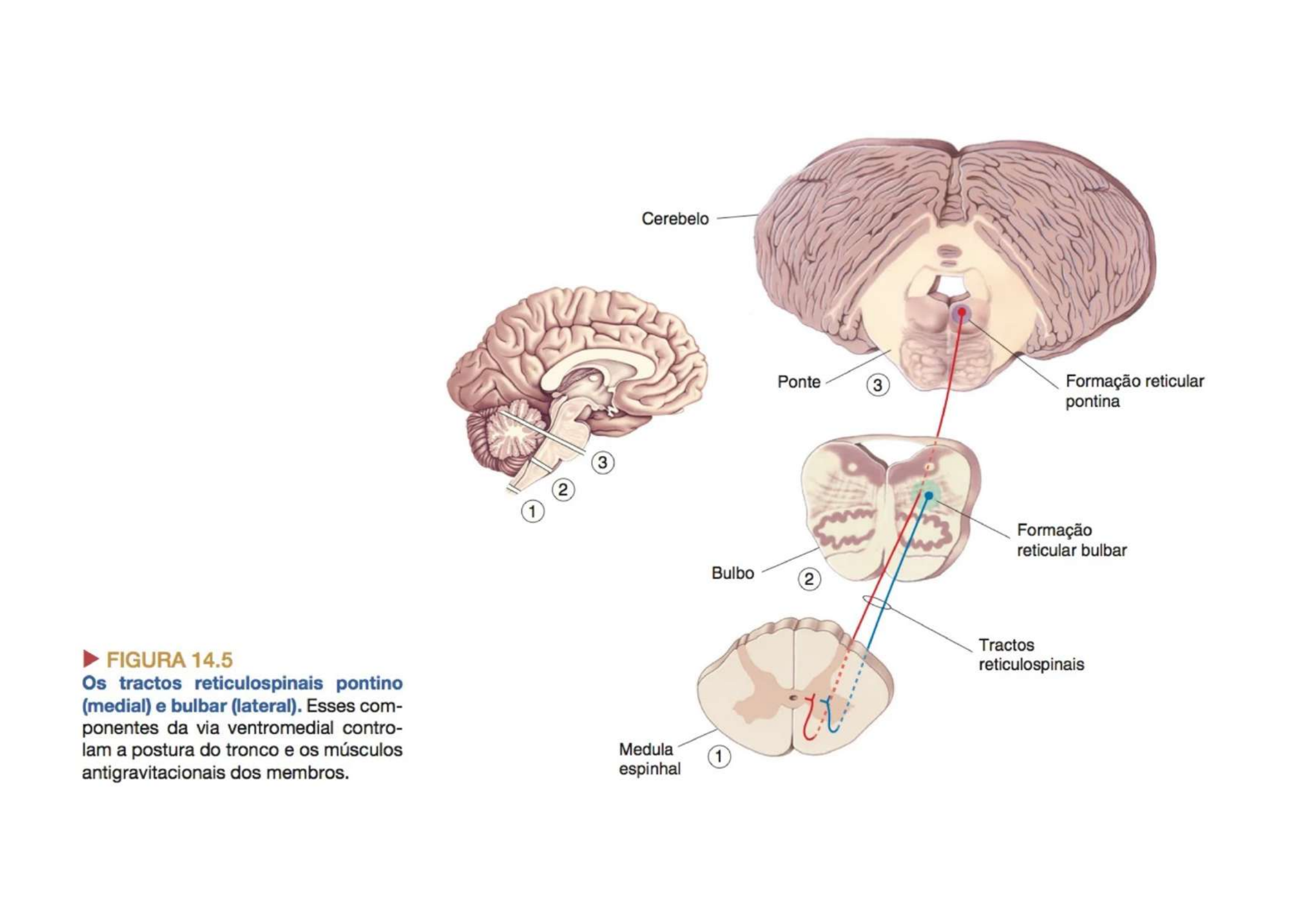
6. Trato Reticuloespinal Via Ventromedial Extrapiramidal
São dois:
• PONTINO — Aumenta os reflexos antigravitacionais da medula, manutenção da postura ereta (comprimento e tensão muscular)
• BULBAR — Efeito oposto — relaxa os reflexos antigravitacionais
Originam-se da Formação Reticular (rede difusa de neurônios no tronco encefálico).
Controlam movimentos tanto voluntários quanto automáticos relacionados a reflexos antigravitacionais.
⚠️ PROVA: Falta de inibição desta via = sintomas de ESPASTICIDADE (AVC).
Quando o trato corticoespinal é lesado, a inibição sobre o reticuloespinal pontino é perdida → reflexos antigravitacionais ficam exacerbados → espasticidade.
Cabo de guerra entre pontino e bulbar 🪢
A formação reticular tem duas forças antagônicas puxando o mesmo "neurônio motor alfa":
🟢 Pontino puxa para aumentar o tônus extensor (fica em pé, postura ereta).
🔴 Bulbar puxa para relaxar o tônus extensor.
Em condições normais, nenhum dos dois ganha — é um cabo de guerra equilibrado. Quando eu quero sentar, o bulbar ganha um pouquinho; quando eu levanto, o pontino ganha.
💥 AVC do corticoespinal = remove a inibição cortical sobre o pontino → pontino "ganha o cabo de guerra" → reflexos extensores exacerbados → espasticidade.
SARA — Sistema Ativador Reticular Ascendente (curiosidade clínica)
A formação reticular não é só motora — ela também é responsável pelo ciclo sono/vigília. Quando a gente "apaga" (dorme, anestesia), o que desativa primeiro é a formação reticular. É por isso que lesões de tronco encefálico causam coma (falência do SARA). Interessante para correlação com a aula futura de consciência.
O mesmo neurônio motor alfa recebe TODOS esses comandos 🎛️
No corno ventral, o neurônio motor alfa (NMI) recebe simultaneamente:
→ Corticoespinal (voluntário)
→ Rubroespinal (motricidade distal automática)
→ Reticuloespinal pontino (aumenta tônus)
→ Reticuloespinal bulbar (diminui tônus)
→ Tetoespinal (reflexos visuais)
→ Vestibuloespinal (equilíbrio)
→ Interneurônios locais + aferências Ia/Ib (fusos e Golgi)
Ele soma tudo e decide contrair o quanto e quando. Por isso é chamado de "via motora final comum" (veja Seção 12).
Qual a diferença entre o reticuloespinal pontino e o bulbar?
Pontino: AUMENTA reflexos antigravitacionais (postura ereta). Bulbar: RELAXA reflexos antigravitacionais (efeito oposto). Funcionam como "acelerador e freio" do tônus postural — um cabo de guerra sobre o neurônio motor alfa.
Por que ocorre espasticidade após AVC?
A lesão do trato corticoespinal remove a inibição sobre o reticuloespinal pontino. Sem essa inibição, os reflexos antigravitacionais ficam exacerbados → aumento de tônus = espasticidade.
💬 Profa. Adriana: "No corte do tronco, o que é aquele 'joguinho de xadrez' / 'jogo da velha'?"
É a formação reticular 🎲 — uma rede difusa de neurônios e fibras entrelaçadas. O branco são fibras e os escuros são corpos de neurônios, formando esse padrão quadriculado. Passa por todo o tronco: mesencéfalo, ponte e bulbo.
💬 Profa. Adriana: "O que são músculos antigravitacionais e por que o reticuloespinal importa pra eles?"
São os músculos que te mantêm em pé 🧍 — tronco, pescoço, coxas, pernas. O reticuloespinal PONTINO aumenta esses reflexos (postura ereta); o BULBAR os relaxa. É por isso que você "cai em pé" automaticamente quando tropeça: é o pontino ganhando o cabo de guerra por um instante.
💬 Profa. Adriana: "Qual a função da formação reticular além de motora?"
O SARA — Sistema Ativador Reticular Ascendente. Ela controla o ciclo sono-vigília, a consciência e a atenção. Quando a gente "apaga" pra dormir ou por anestesia, o que desativa é a formação reticular. Lesão do SARA = coma.
💬 Profa. Adriana: "Por que a formação reticular é como um 'tálamo difuso'?"
Porque ela conecta quase todo mundo no tronco — como uma secretária geral que sobe e desce informações. Mas, diferente do tálamo (que é específico e distribui pra áreas corticais determinadas), a reticular é difusa e tônica, controlando níveis gerais de ativação/alerta e o tônus antigravitacional.
12. A espasticidade pós-AVC está relacionada à perda de inibição do trato:
A) Trato tetoespinal
B) Trato vestibuloespinal medial
C) Trato reticuloespinal (falta de inibição do pontino)
D) Trato rubroespinal
10. Tabela Resumo dos Tratos
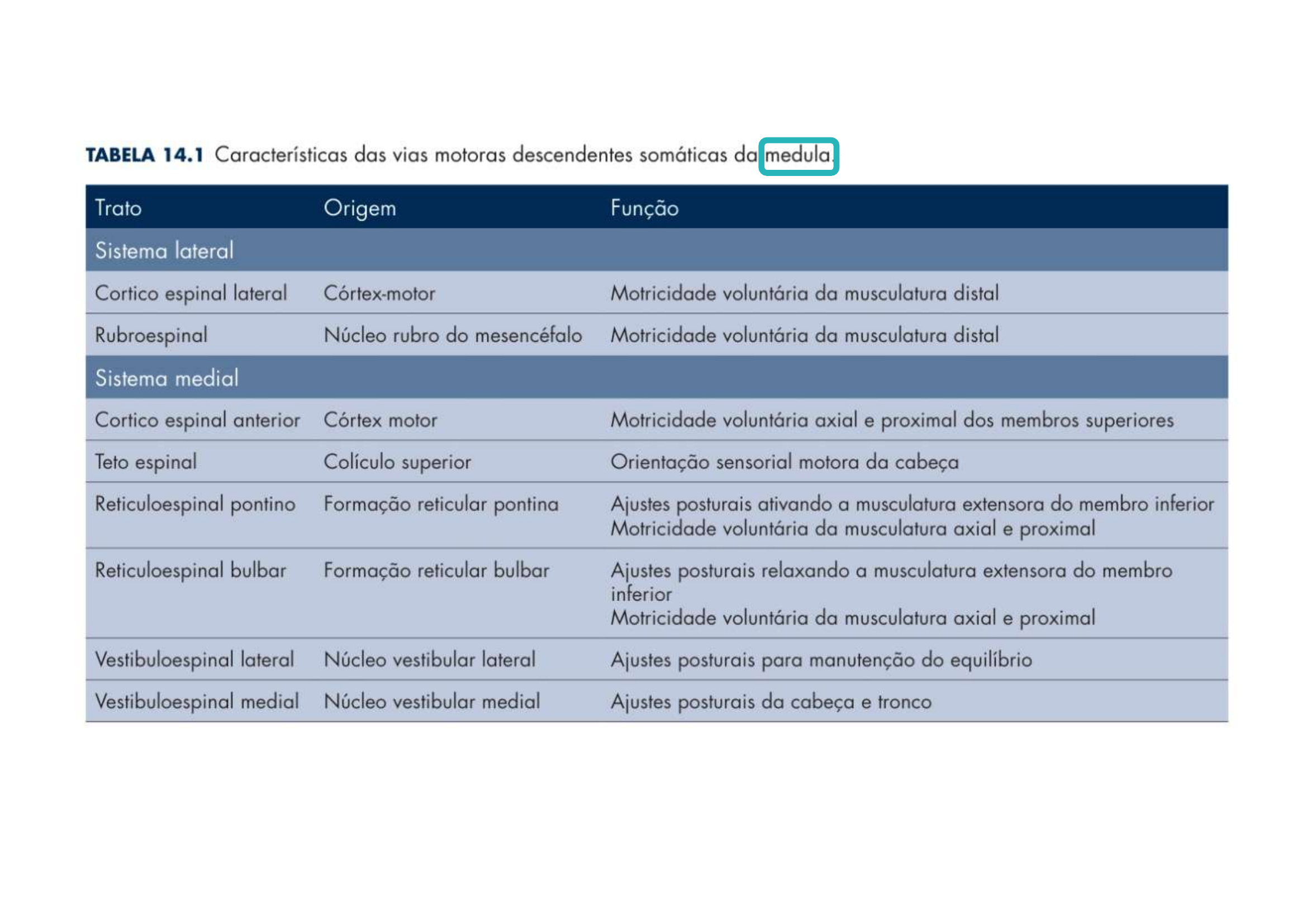
Tabela 14.1 — Características das vias motoras descendentes somáticas da medula
SISTEMA LATERAL:
• Corticoespinal lateral → Córtex motor → Motricidade voluntária distal
• Rubroespinal → Núcleo rubro → Motricidade voluntária distal
SISTEMA MEDIAL (Ventromedial):
• Corticoespinal anterior → Córtex motor → Motricidade voluntária axial e proximal
• Tetoespinal → Colículo superior → Orientação sensorial motora da cabeça
• Reticuloespinal pontino → Formação reticular pontina → Ajustes posturais (extensora) + motricidade axial e proximal
• Reticuloespinal bulbar → Formação reticular bulbar → Relaxa extensora + motricidade axial e proximal
• Vestibuloespinal lateral → Núcleo vestibular lateral → Equilíbrio
• Vestibuloespinal medial → Núcleo vestibular medial → Postura da cabeça e tronco
Quais tratos compõem o sistema lateral da medula?
Corticoespinal lateral e Rubroespinal — ambos no funículo lateral, controlam musculatura distal.
Quais tratos compõem o sistema ventromedial?
Corticoespinal anterior, Tetoespinal, Reticuloespinal (pontino e bulbar), Vestibuloespinal (lateral e medial) — controlam musculatura axial e proximal (postura/equilíbrio).
13. Qual dos tratos abaixo NÃO faz parte do sistema lateral da medula?
A) Trato corticoespinal lateral
B) Trato rubroespinal
C) Trato vestibuloespinal lateral
D) Nenhuma das anteriores
11. Via Piramidal vs Via Extrapiramidal
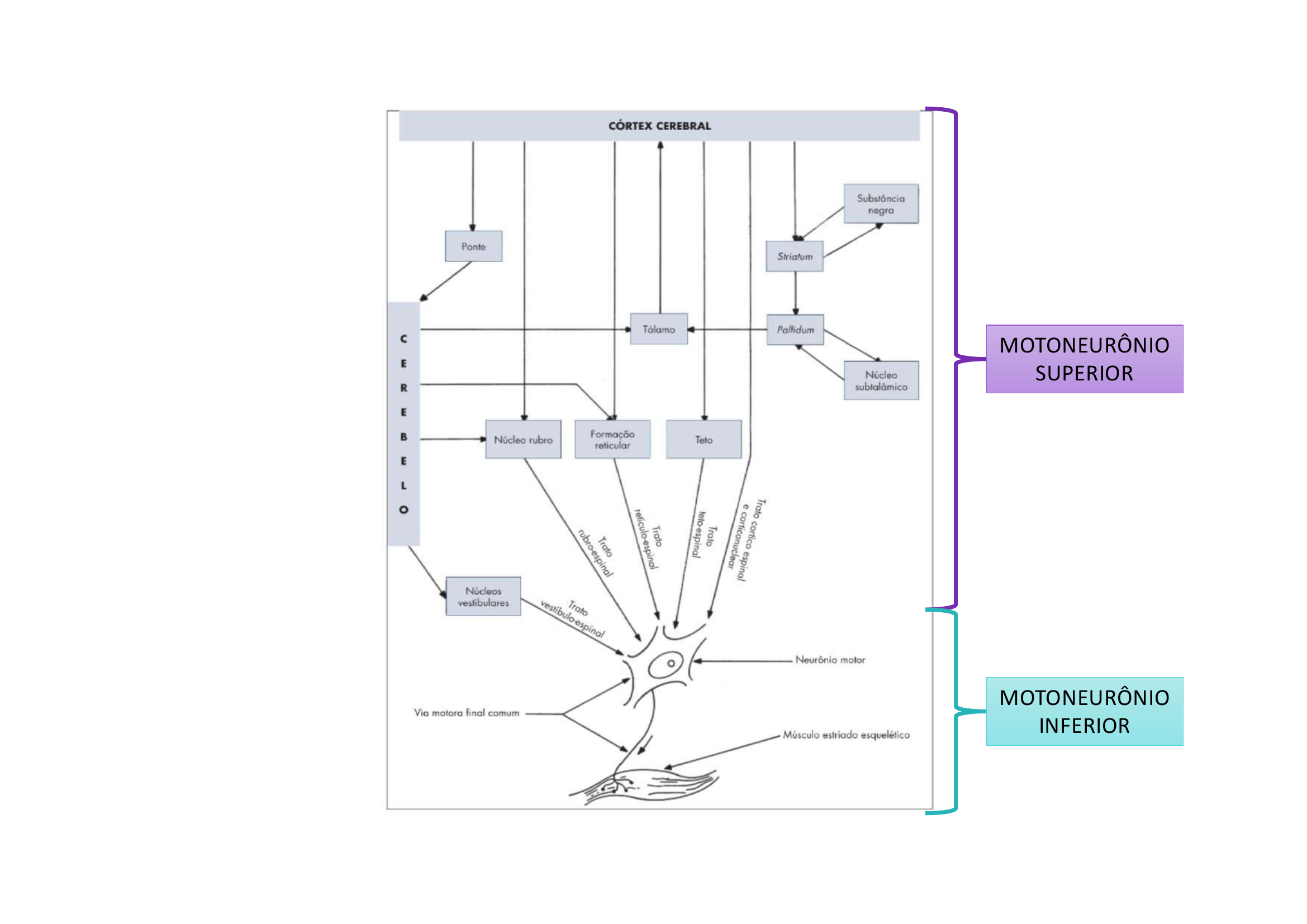
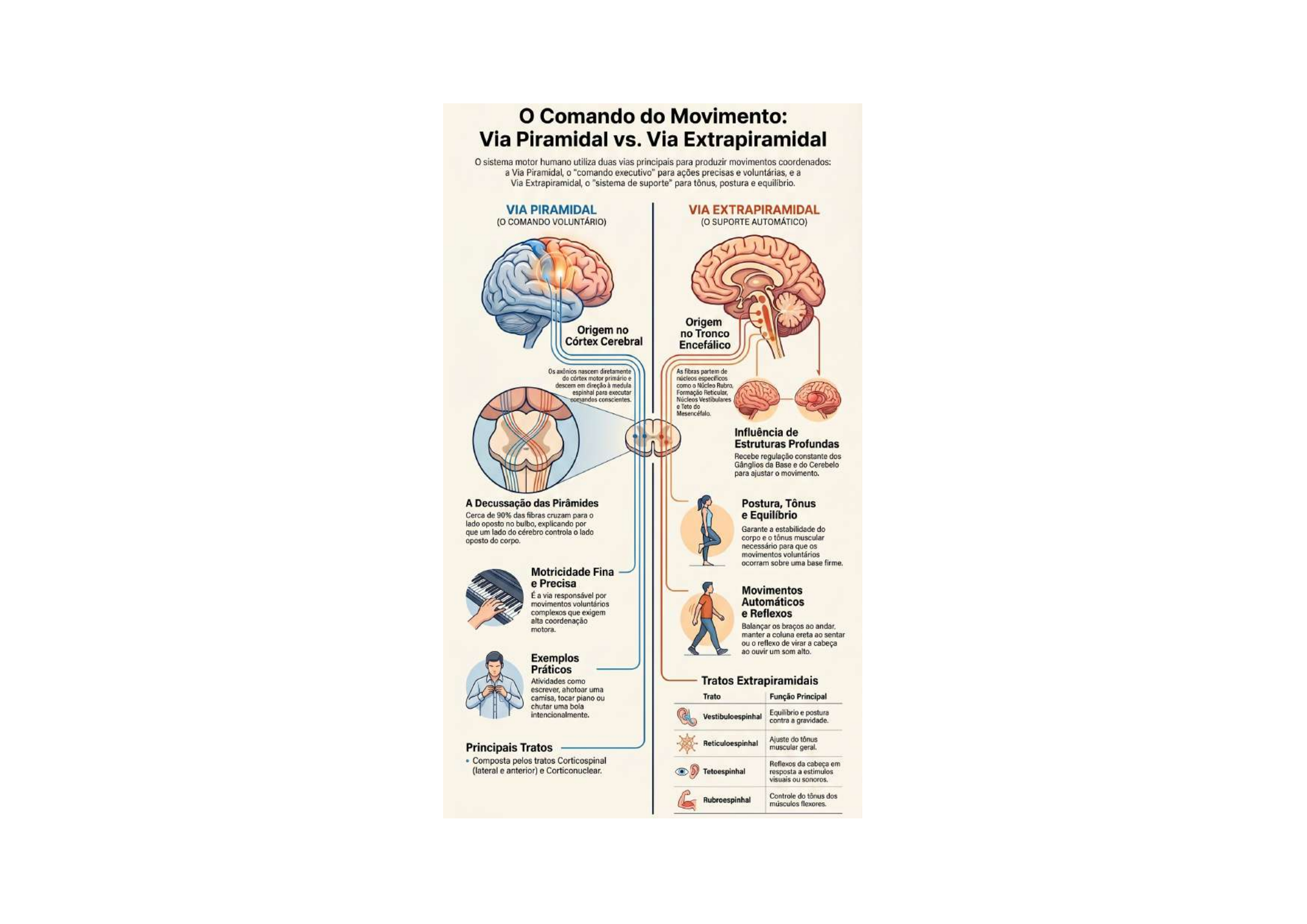

1. VIA PIRAMIDAL (o comando voluntário):
• Nasce no Córtex Cerebral (principalmente M1)
• Desce até a medula. ~90% das fibras cruzam nas pirâmides bulbares
• Função: motricidade voluntária, fina e precisa
• Exemplos: escrever, abotoar camisa, tocar piano
• Tratos: Corticoespinal (lateral e anterior) e Corticonuclear
2. VIA EXTRAPIRAMIDAL (o suporte automático):
• Parte do Tronco Encefálico (Núcleo Rubro, Formação Reticular, Núcleos Vestibulares, Tecto)
• Recebe influência dos Gânglios da Base e Cerebelo
• Função: controlam postura, tônus muscular, equilíbrio e movimentos automáticos
• Sem eles, o sistema piramidal não conseguiria movimentos finos (corpo instável)
• Tratos: Vestibuloespinal, Reticuloespinal, Tetoespinal, Rubroespinal
Quero andar de carro 🚗 — analogia perfeita da profa.
Imagine que você quer dirigir. Você pensa no volante, no trânsito, em ligar o carro, trocar de marcha. Tudo isso é via PIRAMIDAL — comando consciente, voluntário, fino.
MAS o carro só anda se tiver:
🔋 Bateria · 🛣️ Chão · 🌡️ Arrefecimento · 💧 Líquido no motor · 🛞 Rodas calibradas
Nada disso você "pensa" na hora de dirigir — mas sem isso o carro não anda. Essa infraestrutura silenciosa = via EXTRAPIRAMIDAL (postura, tônus, equilíbrio, reflexos).
🚨 Conclusão: Sem extrapiramidal, a piramidal não funciona — o corpo fica instável demais para executar movimento fino.
ANATOMÊS vs CLÍNICA — por que existem duas classificações?
No livro do Machado (anatomia pura) a gente divide por localização na medula:
🟢 Vias LATERAIS (funículo lateral) = corticoespinal lateral + rubroespinal
🔵 Vias VENTROMEDIAIS (funículo anterior) = corticoespinal anterior, tetoespinal, reticuloespinal, vestibuloespinal
Na prática clínica, a gente divide por trajeto pela pirâmide (= função):
🟥 PIRAMIDAL = passa na pirâmide bulbar = voluntário/consciente (corticoespinal lateral + anterior + corticonuclear)
🟧 EXTRAPIRAMIDAL = NÃO passa na pirâmide = automático/postural (rubro, teto, retículo, vestíbulo)
⚠️ Cuidado com a pegadinha: o corticoespinal ANTERIOR fica no funículo ANTERIOR/VENTRO-MEDIAL (pela anatomia) MAS é PIRAMIDAL (pela clínica — passa na pirâmide!). "Piramidal" = passa, não obrigatoriamente cruza ali.
Palavra-chave: "passa" na pirâmide, não "cruza"
Cruzar ≠ passar. Os três piramidais passam pelas pirâmides bulbares:
• Corticoespinal lateral → passa e cruza (~90%)
• Corticoespinal anterior → passa, mas NÃO cruza ali (cruza no nível da comissura branca segmentar, ~10%)
• Corticonuclear → passa (e cruza no nível dos respectivos núcleos do tronco)
Todos os três são piramidais porque fisicamente atravessam a pirâmide.
O que define um trato como "piramidal"?
É um trato que passa pelas pirâmides bulbares. Piramidal ≠ "cruza ali" necessariamente — é "passa ali". Os tratos corticoespinais (lateral e anterior) e corticonuclear são piramidais.
Qual a analogia do carro para piramidal vs extrapiramidal?
Piramidal = o que você pensa ativamente pra dirigir (volante, marcha, trânsito) — movimento voluntário e fino. Extrapiramidal = o que o carro precisa pra andar sem você pensar (bateria, chão, arrefecimento, líquido) — postura, tônus, equilíbrio. Sem a infraestrutura extrapiramidal, a piramidal não funciona.
Qual a diferença entre classificação "anatômica" (Machado) e "clínica" dos tratos?
Anatômica: divide por localização medular — Laterais vs Ventromediais. Clínica: divide por trajeto/função — Piramidais (passam na pirâmide, voluntários) vs Extrapiramidais (não passam, automáticos). Cuidado: o corticoespinal ANTERIOR é ventromedial (anatomia) MAS piramidal (clínica).
Por que o sistema extrapiramidal é essencial mesmo sem ser "voluntário"?
Ele fornece a infraestrutura automática (postura, tônus, equilíbrio) que sustenta o corpo. Sem ele, o sistema piramidal não conseguiria fazer movimentos finos — o corpo estaria instável.
💬 Profa. Adriana: "Por que o livro do Machado NÃO usa os termos 'piramidal' e 'extrapiramidal'?"
Porque o Machado é um livro de ANATOMIA pura — ele olha só o lugar na medula e divide por funículo (laterais vs ventromediais). "Caiu em deslato" = caiu em desuso na anatomia. Mas na clínica médica, a gente precisa saber da função, por isso usa piramidal vs extrapiramidal.
💬 Profa. Adriana — analogia do carro 🚗: "O que é a via piramidal no carro?"
É tudo em que você PENSA pra dirigir: ligar o carro, volante, marcha, trânsito, onde você quer ir. Controle voluntário, consciente, fino. Na clínica: escrever, abotoar camisa, tocar piano, chutar uma bola de propósito.
💬 Profa. Adriana — analogia do carro 🚗: "O que é a via extrapiramidal no carro?"
É tudo que o carro precisa TER pra andar, mas você não pensa nisso: bateria 🔋, chão 🛣️, arrefecimento 🌡️, líquido no motor 💧. No corpo: postura, tônus, equilíbrio, respiração, movimentos automáticos. Se falta, o carro não anda — e a via piramidal não consegue fazer movimento fino se o corpo estiver instável.
💬 Profa. Adriana: "Me dê 3 exemplos PRÁTICOS de movimento piramidal."
1) Abotoar botão de camisa (motricidade fina da mão) · 2) Tocar piano (dedos independentes) · 3) Chutar uma bola de propósito (movimento voluntário programado). Todos começam no córtex, passam na pirâmide, e vão até o músculo distal.
💬 Profa. Adriana: "Me dê exemplos de função EXTRA-piramidal."
Postura, tônus muscular, equilíbrio, movimentos automáticos tipo RESPIRAÇÃO. Você não decide respirar — acontece. Você não pensa em manter-se em pé — acontece. Tudo isso é extrapiramidal. Também trabalham junto com cerebelo e núcleos da base.
💬 Profa. Adriana: "Se o rubroespinal vai pra musculatura distal como o corticoespinal lateral, por que ele é extrapiramidal?"
Porque 'piramidal' é definido pelo TRAJETO (passa na pirâmide), não pela FUNÇÃO. O rubroespinal nasce no núcleo rubro do mesencéfalo, cruza em outro lugar (não no bulbo) e desce pelo funículo lateral. É "amiguinho" do corticoespinal lateral no elevador lateral, mas não passa pela pirâmide.
14. Assinale a alternativa CORRETA sobre a via piramidal:
A) Origina-se nos núcleos vestibulares
B) Controla principalmente postura e equilíbrio
C) É responsável pela motricidade voluntária fina e precisa
D) Não passa pelas pirâmides bulbares
15. Qual das afirmações sobre a via extrapiramidal está INCORRETA?
A) Controla postura e tônus muscular
B) Origina-se exclusivamente no córtex motor primário
C) Recebe influência do cerebelo e gânglios da base
D) Inclui os tratos vestibuloespinal e reticuloespinal
Caso Clínico — Piramidal vs Extrapiramidal
Paciente de 68 anos com AVC na cápsula interna direita apresenta hemiplegia esquerda espástica. Após 6 meses de reabilitação intensa, consegue recuperar parcialmente movimentos grosseiros do braço esquerdo (abrir/fechar mão), mas não consegue movimentos finos como escrever.
Pergunta: Por que o paciente recupera movimentos grosseiros mas não finos? Qual sistema permite essa recuperação parcial?
Ver resposta
O AVC na cápsula interna lesou o trato corticoespinal (via piramidal), que controla movimentos finos. Porém, as vias extrapiramidais (especialmente rubroespinal e reticuloespinal), que descem pelo tronco encefálico e não passam pela cápsula interna, permanecem intactas. Elas permitem recuperação de movimentos grosseiros via neuroplasticidade, mas não substituem a precisão da via piramidal.
12. NMS vs NMI — Motoneurônio Superior e Inferior
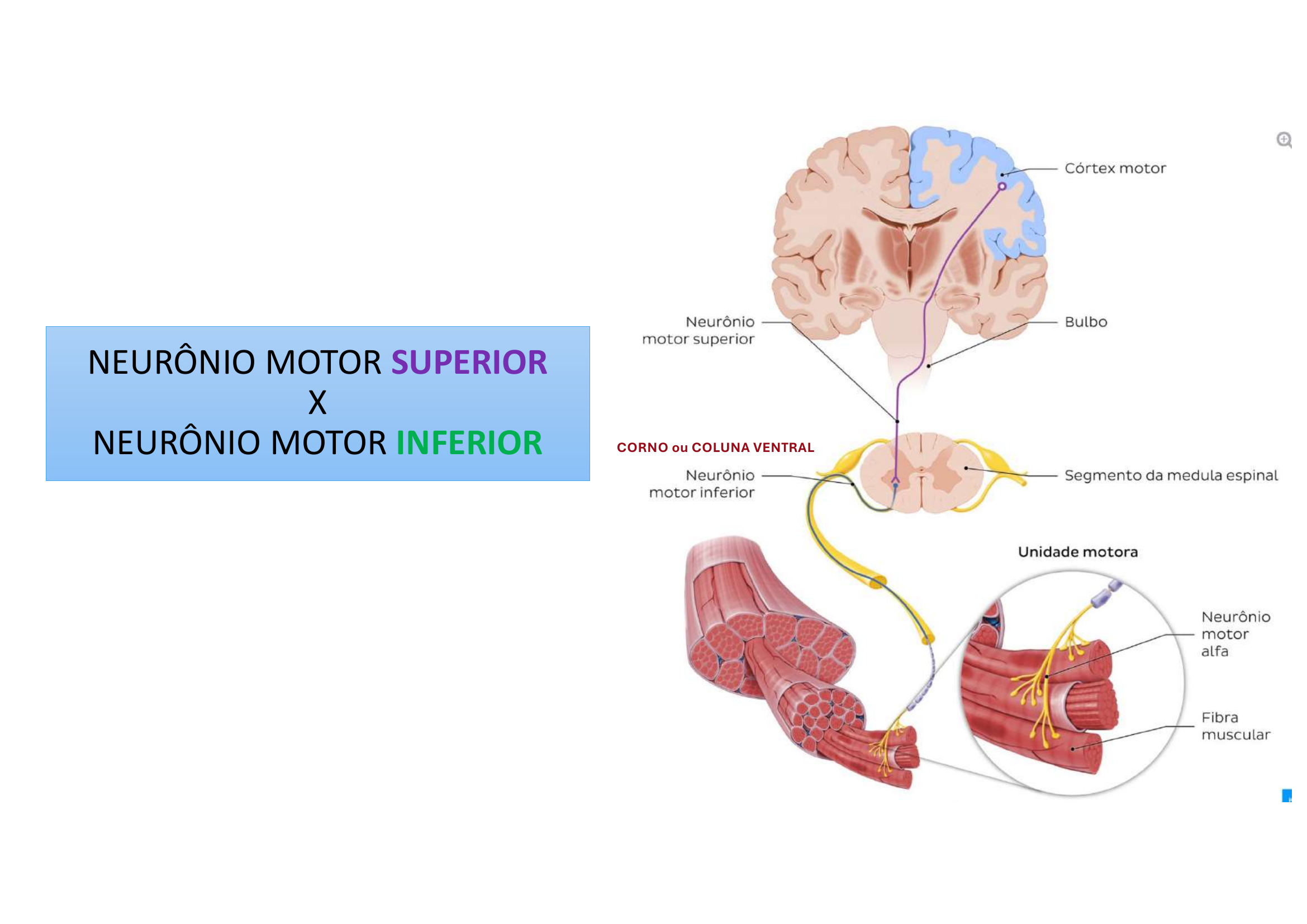
Neurônio Motor SUPERIOR (NMS) — Nasce no encéfalo (córtex motor, tronco encefálico). Desce influenciando a medula.
Neurônio Motor INFERIOR (NMI) — Localizado no Corno Ventral da medula. Sai pelo nervo periférico até o músculo.
Hierarquia: NMS (comando) → NMI (execução) → Músculo (contração)
O NMI é a "via motora final comum" — tudo converge nele para chegar ao músculo.
"Tico e Teco" — NMS + NMI são dois, não um só 🐿️🐿️
A profa. brinca que "diferente da via sensorial, que também tem dois neurônios, a motora tem Tico e Teco": um NMS (o comando, nasce no córtex ou tronco) e um NMI (o executor, corno ventral). A sinapse entre eles é na medula (ou no núcleo do NC, para o corticonuclear).
Importante: enquanto a via sensorial tem vários neurônios (1º na raiz, 2º no bulbo/medula, 3º no tálamo → córtex), a via motora é mais direta — só NMS + NMI.
🔑 FRASE-CHAVE DA PROFA. PRA MEMORIZAR:
"Se você corta o inferior, ele fica mole. Se você corta o superior, ele fica duro porque ele fica esperando o sinal que nunca chega."
👉 Lesão NMI = músculo mole/flácido (sem comando nenhum — nem voluntário nem reflexo).
👉 Lesão NMS = músculo duro/espástico (o NMI está intacto, continua recebendo reflexos e comandos da formação reticular; só falta a inibição/modulação cortical).
Onde está localizado o neurônio motor inferior?
No corno ventral (anterior) da medula espinal. Seu axônio sai pela raiz ventral e vai até o músculo esquelético via nervo periférico.
O que significa "via motora final comum"?
O NMI é chamado assim porque todos os comandos motores (voluntários, reflexos, automáticos) convergem para ele antes de alcançar o músculo. É o "último neurônio" antes da placa motora.
💬 Profa. Adriana — FRASE-CHAVE PRA PROVA: "Se eu corto o NMI, ele fica ____. Se eu corto o NMS, ele fica ____."
NMI cortado → fica MOLE (flácida). Não chega comando nenhum (nem voluntário, nem reflexo). NMS cortado → fica DURO (espástica). O NMI tá intacto, continua recebendo reflexos e o comando da formação reticular (sem inibição cortical). "Superior fica duro esperando o sinal que nunca chega."
💬 Profa. Adriana: "Quantos neurônios tem a via motora? E a via sensorial?"
Via motora = 2 neurônios (NMS + NMI, "Tico e Teco"). Mais direta. Via sensorial = 3 neurônios (1º na raiz dorsal / gânglio, 2º no bulbo ou na medula, 3º no tálamo → córtex). A motora é enxuta porque precisa ser rápida e direta pra executar comandos.
💬 Profa. Adriana: "Onde acontece a sinapse entre NMS e NMI?"
Na medula (no corno ventral), quando é trato corticoespinal. No tronco encefálico (nos núcleos dos NC), quando é trato corticonuclear. Sempre onde o NMI fica — que é no SNC ainda, antes do nervo periférico sair.
16. A "via motora final comum" refere-se ao:
A) Neurônio motor superior no córtex
B) Neurônio motor inferior no corno ventral
C) Interneurônio medular
D) Fibra sensitiva Ia do fuso muscular
13. Unidade Motora
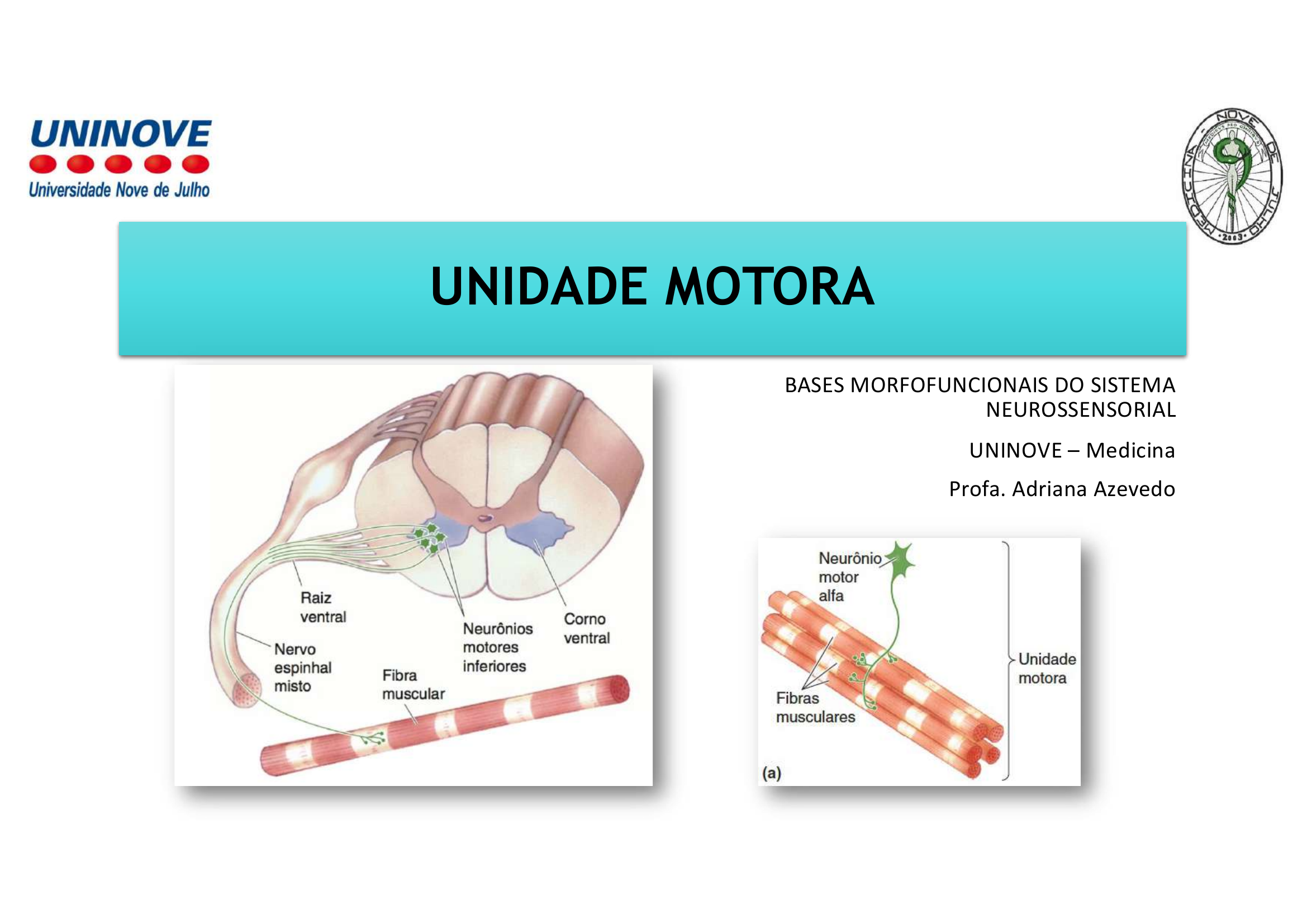
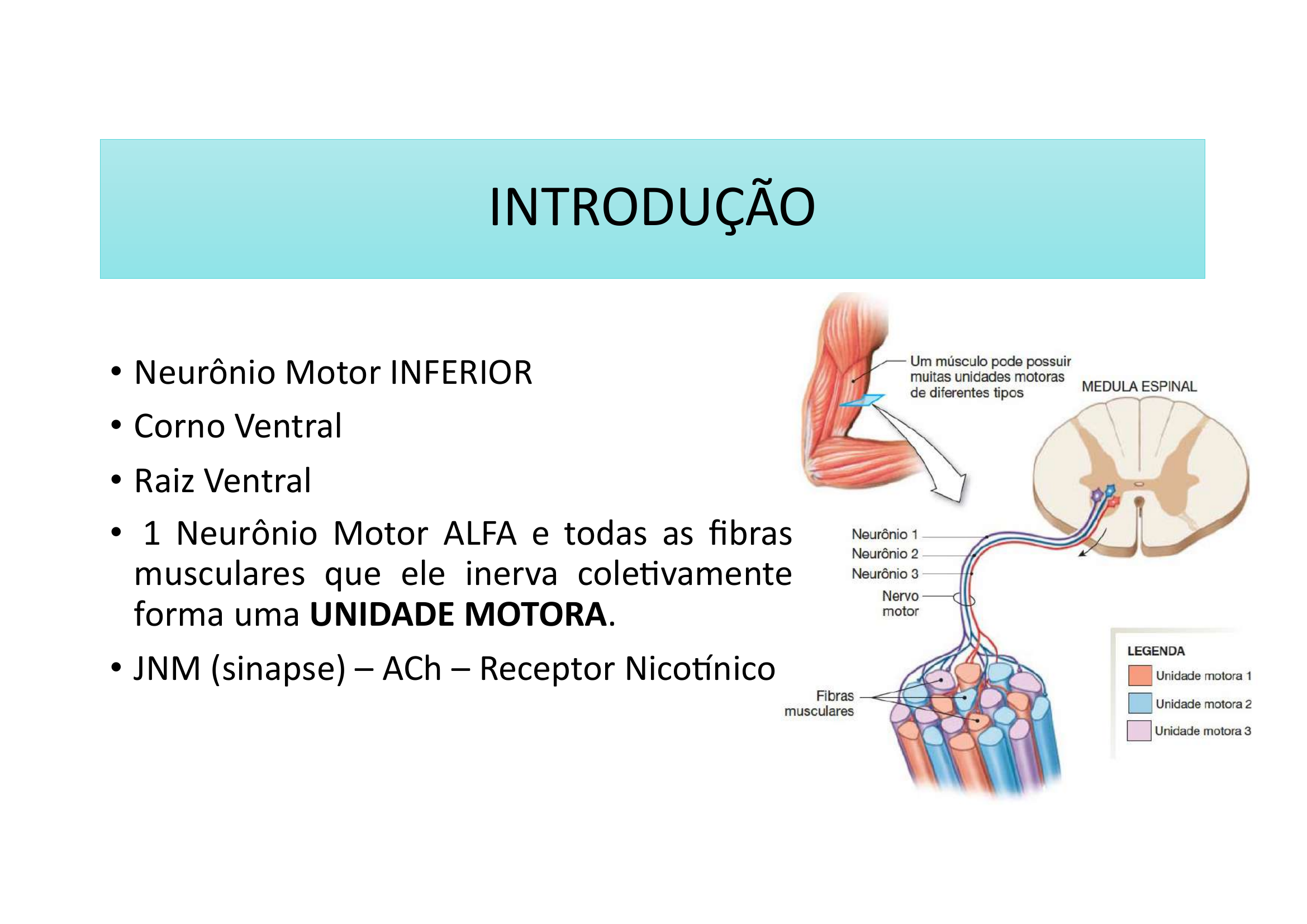
Unidade Motora = 1 Neurônio Motor ALFA (⍺) + todas as fibras musculares que ele inerva.
• Neurônio Motor Inferior → Corno Ventral → Raiz Ventral
• Junção Neuromuscular (JNM): sinapse entre o axônio do NMI e o músculo
• Neurotransmissor: Acetilcolina (ACh) → Receptor Nicotínico
Regra:
→ Unidade motora com muitas fibras por neurônio = Muita FORÇA (ex.: quadríceps)
→ Unidade motora com poucas fibras por neurônio = Mais PRECISÃO (ex.: músculos da mão, olho)
O que é uma unidade motora?
É o conjunto formado por 1 neurônio motor alfa e todas as fibras musculares esqueléticas que ele inerva. É a unidade funcional mínima do controle motor.
Qual neurotransmissor atua na junção neuromuscular e em qual receptor?
Acetilcolina (ACh) atua no receptor nicotínico da placa motora (junção neuromuscular).
Por que os músculos do olho são mais precisos que o quadríceps?
Porque possuem unidades motoras com poucas fibras por neurônio (alta precisão). O quadríceps tem unidades motoras com muitas fibras por neurônio (muita força, menos precisão).
17. A unidade motora é formada por:
A) Um neurônio motor gama e fibras intrafusais
B) Um neurônio motor alfa e todas as fibras extrafusais que ele inerva
C) Um interneurônio e fibras sensitivas
D) Neurônio motor superior e seus axônios
18. Para maior PRECISÃO do movimento, a unidade motora deve ter:
A) Poucas fibras musculares por neurônio
B) Muitas fibras musculares por neurônio
C) Apenas fibras intrafusais
D) Apenas neurônios motores gama
14. Somatotopia Medular
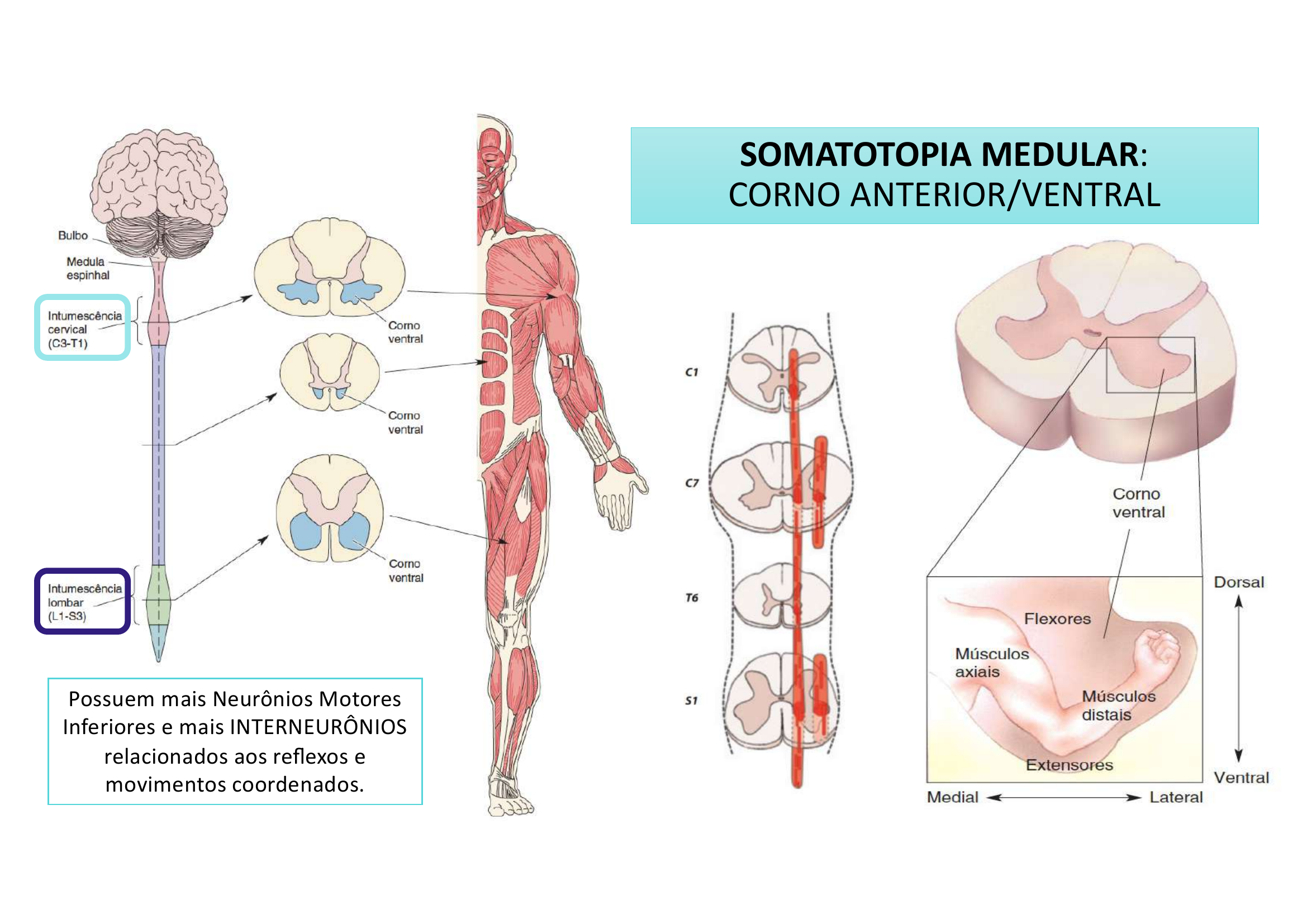
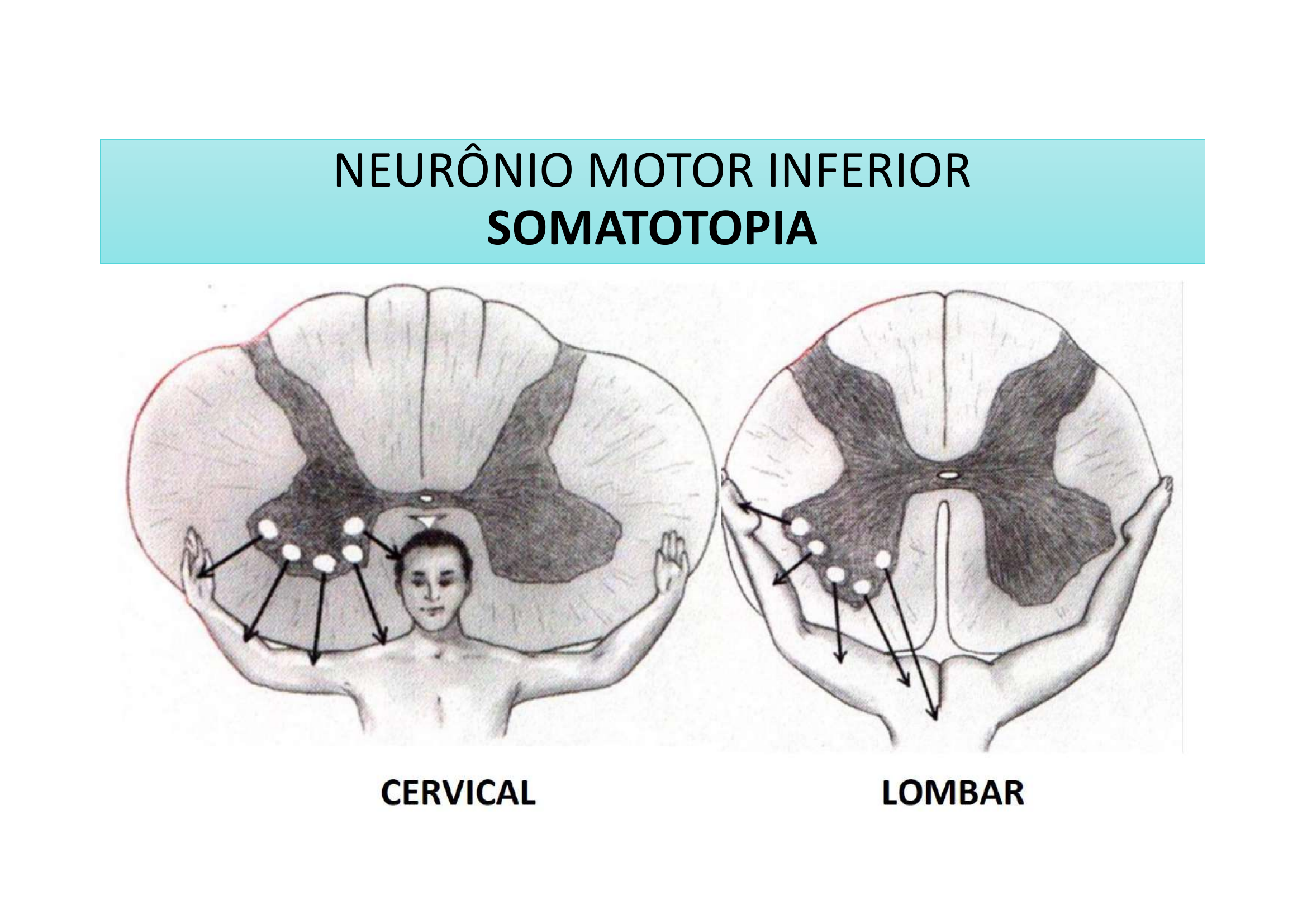
Somatotopia do Corno Ventral:
• Medial → Neurônios para musculatura AXIAL (tronco)
• Lateral → Neurônios para musculatura DISTAL (membros)
• Ventral → Neurônios para EXTENSORES
• Dorsal → Neurônios para FLEXORES
As intumescências cervical e lombar possuem mais neurônios motores inferiores e mais interneurônios (relacionados aos reflexos e movimentos coordenados), porque inervam os membros superiores e inferiores respectivamente.
Na somatotopia do corno ventral, onde ficam os neurônios que inervam musculatura distal?
Na porção lateral do corno ventral. Neurônios para musculatura axial ficam na porção medial.
Por que as intumescências cervical e lombar são maiores?
Porque essas regiões inervam os membros (superiores e inferiores), que necessitam de mais neurônios motores e interneurônios para movimentos coordenados e reflexos.
19. Na somatotopia do corno ventral, os neurônios que inervam músculos extensores estão localizados na porção:
A) Dorsal
B) Ventral
C) Lateral
D) Medial
15. Aferências do Corno Ventral
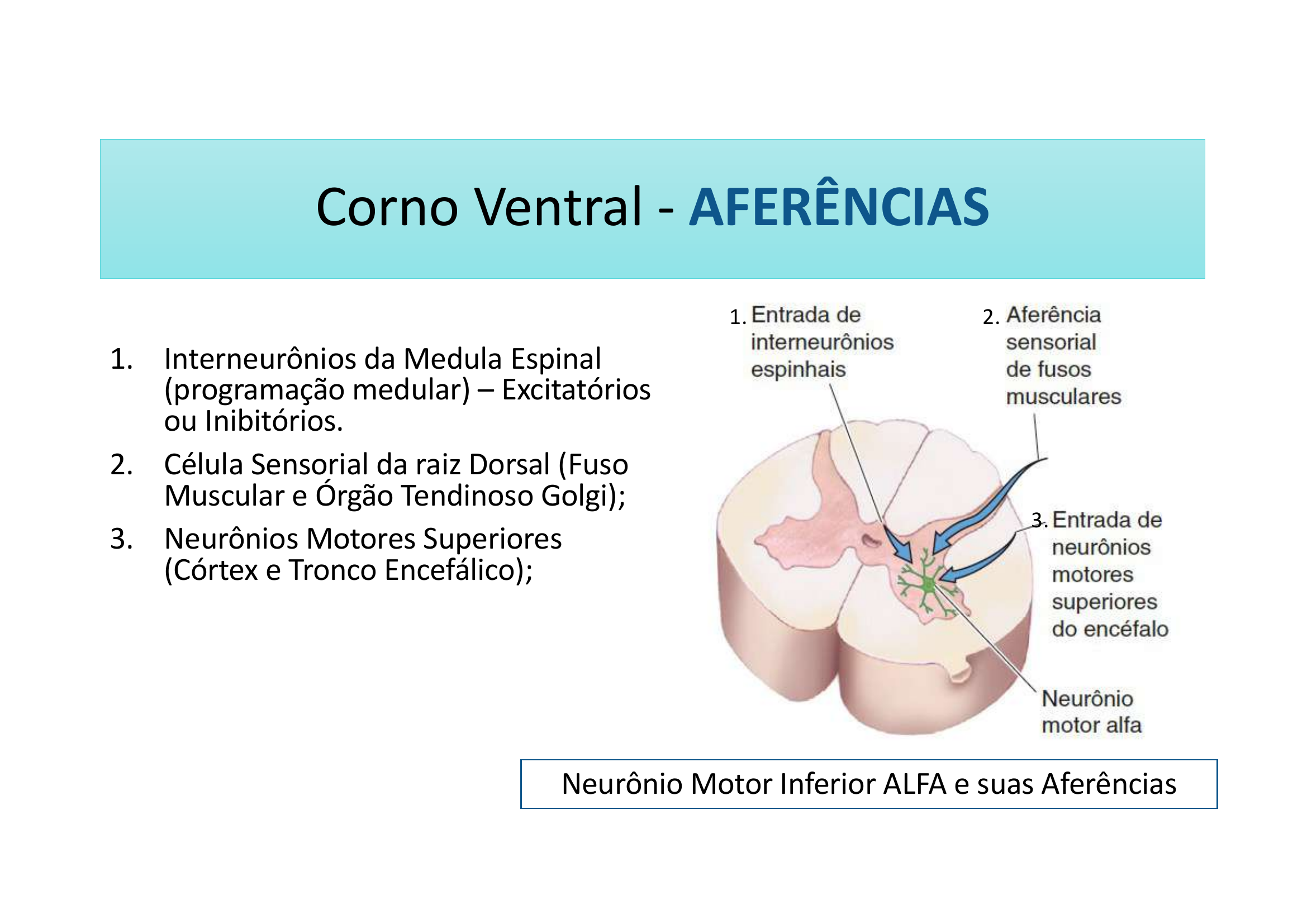
Aferências do Neurônio Motor Alfa:
1. Interneurônios da Medula Espinal (programação medular) — Excitatórios ou Inibitórios
2. Célula Sensorial da raiz Dorsal — Fuso Muscular e Órgão Tendinoso de Golgi (propriocepção)
3. Neurônios Motores Superiores — do Córtex e Tronco Encefálico (todos os tratos descendentes)
O neurônio motor alfa é influenciado por múltiplas fontes — por isso é a "via final comum".
Quais são as 3 fontes de aferência para o neurônio motor alfa?
1) Interneurônios medulares (excitatórios/inibitórios), 2) Aferentes sensoriais da raiz dorsal (fuso muscular Ia e Golgi Ib), 3) Neurônios motores superiores (córtex e tronco encefálico).
20. Dentre as aferências do neurônio motor inferior alfa, a fibra Ia provém do:
A) Fuso muscular
B) Órgão tendinoso de Golgi
C) Córtex motor primário
D) Cerebelo
16. Neurônios Motores Inferiores (Alfa e Gama)
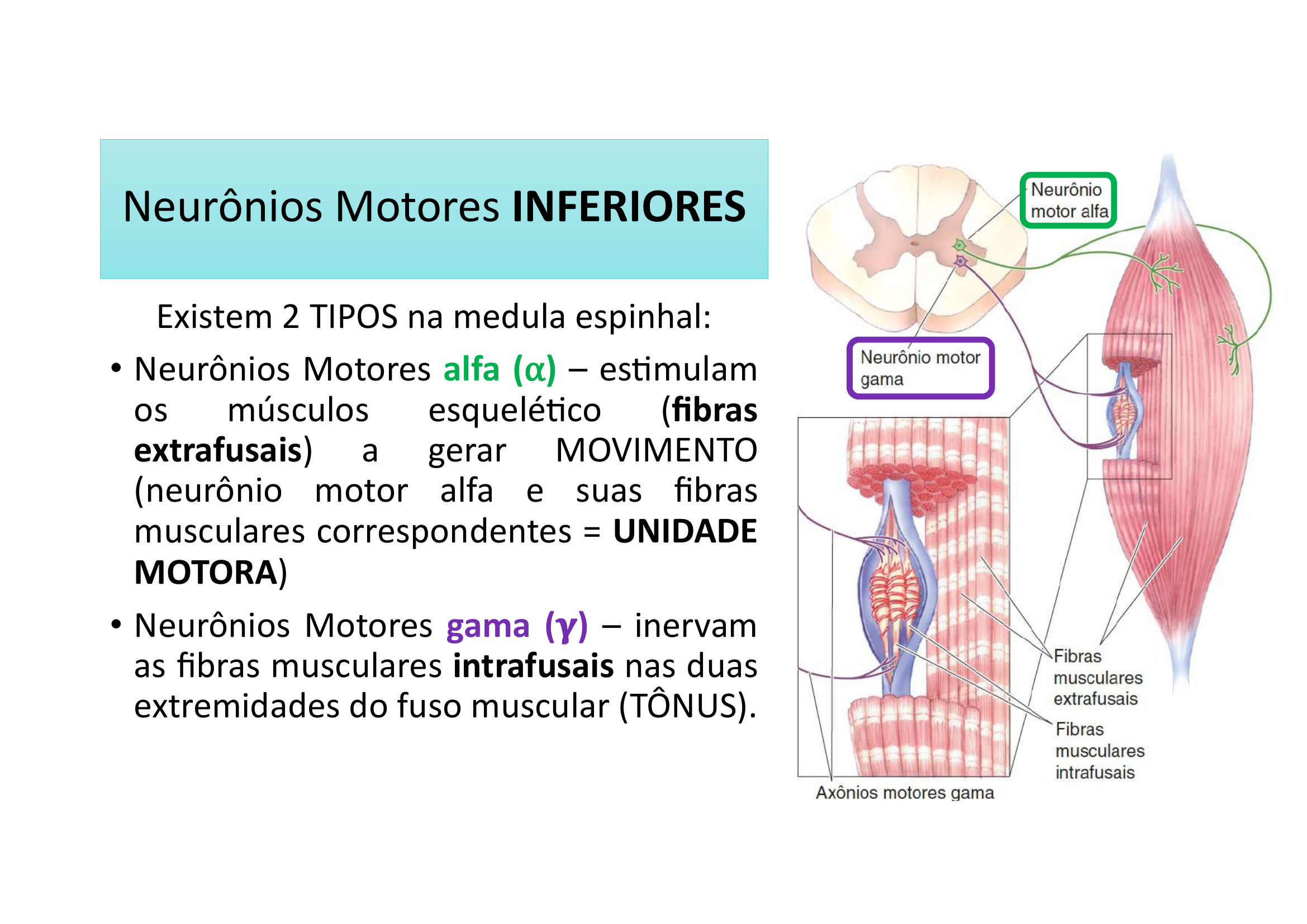
Neurônios Motores Inferiores — 2 tipos na medula:
Neurônio Motor Alfa (⍺):
• Estimula músculos esqueléticos (fibras extrafusais)
• Gera MOVIMENTO
• Neurônio motor alfa + suas fibras musculares = UNIDADE MOTORA
Neurônio Motor Gama (𝛄):
• Inerva fibras intrafusais (nas duas extremidades do fuso muscular)
• Função: manutenção do TÔNUS MUSCULAR
• Mantém o fuso muscular "esticado" para que ele continue sensível ao estiramento
Qual a diferença entre neurônio motor alfa e gama?
Alfa (⍺): inerva fibras extrafusais (músculo esquelético) → gera movimento. Gama (𝛄): inerva fibras intrafusais (dentro do fuso muscular) → regula tônus e sensibilidade do fuso.
O que são fibras intrafusais e extrafusais?
Extrafusais: fibras musculares "normais" que geram força e movimento (inervadas pelo neurônio alfa). Intrafusais: fibras dentro do fuso muscular, sensor proprioceptivo (inervadas pelo neurônio gama nas extremidades).
21. O neurônio motor gama (𝛄) inerva:
A) Fibras extrafusais do músculo esquelético
B) Fibras intrafusais do fuso muscular
C) Músculo liso visceral
D) Órgão tendinoso de Golgi
17. Força de Contração e Propriocepção
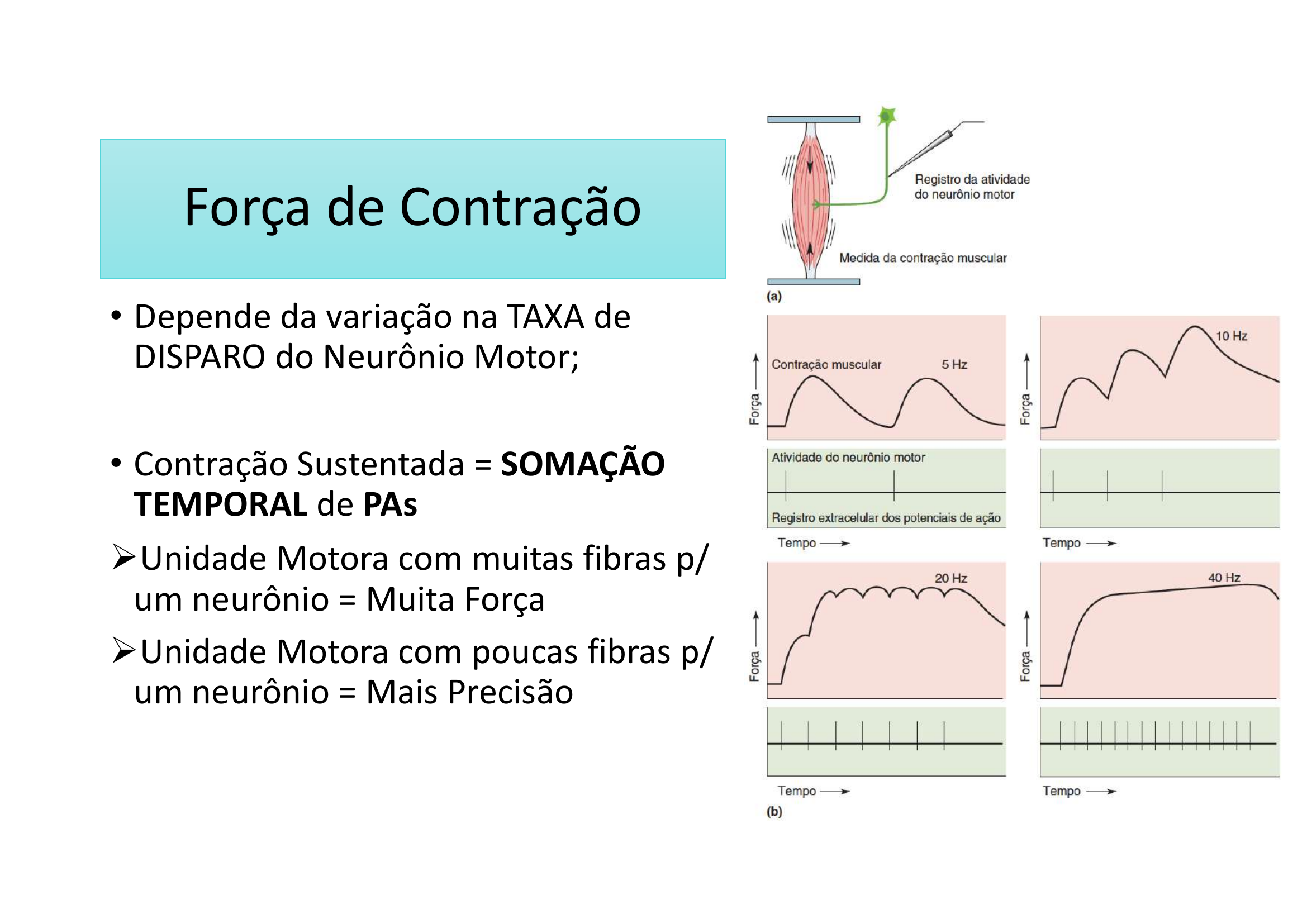
Força de Contração
• Depende da variação na TAXA DE DISPARO do neurônio motor
• Contração sustentada = SOMAÇÃO TEMPORAL de potenciais de ação
• Unidade motora com muitas fibras/neurônio = Muita Força
• Unidade motora com poucas fibras/neurônio = Mais Precisão
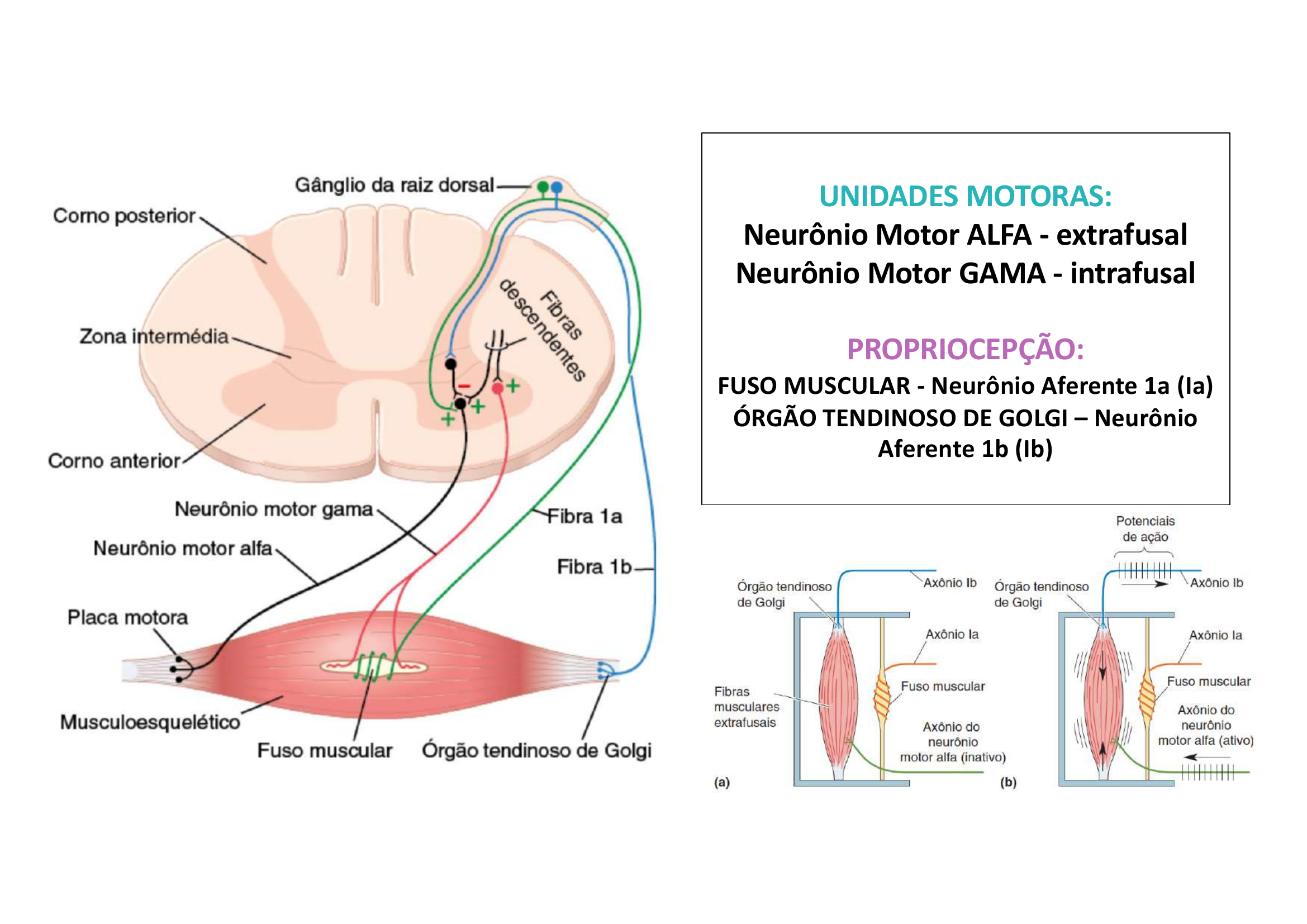
Resumo — Unidades Motoras e Propriocepção:
UNIDADES MOTORAS:
• Neurônio Motor ALFA → fibra extrafusal (movimento)
• Neurônio Motor GAMA → fibra intrafusal (tônus)
PROPRIOCEPÇÃO:
• FUSO MUSCULAR → Neurônio Aferente Ia (detecta estiramento)
• ÓRGÃO TENDINOSO DE GOLGI → Neurônio Aferente Ib (detecta tensão)
O que é somação temporal no contexto motor?
É o acúmulo de potenciais de ação disparados em alta frequência pelo neurônio motor, gerando uma contração sustentada (tetania). Quanto maior a taxa de disparo, maior a força.
Qual a diferença entre a fibra aferente Ia e Ib?
Ia: vem do fuso muscular — detecta estiramento do músculo (comprimento). Ib: vem do órgão tendinoso de Golgi — detecta tensão no tendão (força).
22. O órgão tendinoso de Golgi é inervado pela fibra aferente:
A) Ia
B) Ib
C) II
D) C
23. A contração muscular sustentada depende da:
A) Inibição recíproca
B) Somação temporal de potenciais de ação
C) Ativação exclusiva de neurônios gama
D) Reflexo de Golgi
18. Correlações Clínicas


⚠️ SÍNDROME DO NEURÔNIO MOTOR INFERIOR:
• Paralisia FLÁCIDA, perda de reflexos (hiporreflexia), perda de tônus (hipotonia)
• A longo prazo: atrofia/hipotrofia muscular
• Ex: Paralisia Infantil (Poliomielite), Atrofia Muscular Espinal (AME)
⚠️ SÍNDROME DO NEURÔNIO MOTOR SUPERIOR:
• Paralisia ESPÁSTICA, hiperreflexia e hipertonia
• Ex: AVCs (cápsula interna)
• ESPASTICIDADE = aumento da excitabilidade dos motoneurônios alfa e gama (falta de inibição do Trato Reticuloespinal)
• SINAL DE BABINSKI = sinal exclusivo de lesão do Trato Corticoespinal
Terminologia clínica:
• PARESIA: diminuição da força muscular | HEMIPARESIA: de um lado
• PARALISIA (PLEGIA): ausência total de força | HEMIPLEGIA: de um lado
• ATONIA: perda total do tônus | HIPERTONIA/HIPOTONIA
• ARREFLEXIA: perda total dos reflexos | HIPORREFLEXIA/HIPERREFLEXIA
REGRA DE PROVA:
→ Paralisia FLÁCIDA = NMI: hiporreflexia + hipotonia + atrofia
→ Paralisia ESPÁSTICA = NMS: hiperreflexia + hipertonia + Babinski (+)

Sinal de Babinski (sinal patognomônico de lesão do NMS/Trato Corticoespinal):
• Normal: ao estimular a planta do pé, os dedos se fletem
• Babinski positivo: hálux se estende (aponta para cima) e os demais dedos se espalham (em leque)
• Indica lesão da via piramidal (trato corticoespinal)
🧠 Quadro-resumo MÃO NA PROVA — NMS vs NMI
| Sinal | NMS (superior) | NMI (inferior) |
|---|
| Paralisia | ESPÁSTICA (duro) | FLÁCIDA (mole) |
| Tônus | HIPERtonia | HIPOtonia/atonia |
| Reflexos | HIPERreflexia | HIPOrreflexia/arreflexia |
| Babinski | POSITIVO (+) | Negativo (–) |
| Atrofia | Pouca (tardia, desuso) | MARCANTE (denervação) |
| Fasciculações | Ausentes | PRESENTES |
| Ex. doença | AVC cortical/cápsula interna, tumor | Poliomielite, AME, Guillain-Barré |
📌 Memorização da profa.: "
Superior = duro; Inferior = mole" + "Babinski é o cartão de visita do piramidal lesado".
Quais os sinais da síndrome do neurônio motor superior?
Paralisia espástica, hiperreflexia, hipertonia e sinal de Babinski positivo. Não há atrofia muscular significativa (o músculo mantém trofismo porque o NMI está intacto).
Quais os sinais da síndrome do neurônio motor inferior?
Paralisia flácida, hiporreflexia/arreflexia, hipotonia/atonia e atrofia muscular (denervação). Babinski é negativo.
O que é o sinal de Babinski e o que ele indica?
Ao estimular a planta do pé, o hálux se estende e os demais dedos se espalham em leque. É sinal exclusivo de lesão do trato corticoespinal (NMS). Em adultos normais, os dedos se fletem.
Por que a lesão do NMS causa espasticidade?
Porque a lesão remove a inibição cortical sobre o trato reticuloespinal pontino, que exacerba os reflexos antigravitacionais. Os motoneurônios alfa e gama ficam hiperexcitáveis → hipertonia e hiperreflexia.
💬 Profa. Adriana: "Paciente com AVC em cápsula interna tem atrofia marcante?"
NÃO (pelo menos não precoce). Na lesão do NMS o NMI está intacto e o músculo continua recebendo estímulos reflexos — trofismo preservado. A atrofia do NMS é tardia e por desuso. Já na lesão do NMI (poliomielite, AME), a atrofia é precoce e marcante por denervação.
💬 Profa. Adriana: "Por que o paciente AVC tem hiperreflexia ao bater o martelinho no joelho?"
Porque o arco reflexo (fuso → Ia → NMI alfa → músculo) está intacto e desinibido. Normalmente o NMS exerce uma modulação inibitória sobre os reflexos medulares. Quando o NMS é lesado (AVC), essa inibição some e o reflexo fica exacerbado = hiperreflexia.
💬 Profa. Adriana: "Fasciculações são sinal de NMS ou NMI?"
NMI exclusivamente. Quando o corpo do motoneurônio alfa degenera (ex.: AME, ELA), as fibras musculares que ele inervava ficam "solteiras" e disparam espontaneamente, gerando contrações visíveis embaixo da pele (fasciculações). No NMS isso não acontece, porque o NMI está intacto e quem comanda é ele.
24. O sinal de Babinski positivo é patognomônico de lesão do:
A) Neurônio motor inferior
B) Trato corticoespinal (neurônio motor superior)
C) Cerebelo
D) Gânglios da base
25. Paciente com paralisia flácida, arreflexia e atrofia muscular apresenta lesão do:
A) Neurônio motor inferior
B) Neurônio motor superior
C) Cerebelo
D) Trato reticuloespinal
Caso Clínico — NMS vs NMI
Criança de 3 anos apresenta fraqueza progressiva nos membros inferiores, dificuldade para andar e ficar de pé. Ao exame: hipotonia generalizada, arreflexia patelar bilateral, fasciculações nos músculos da coxa. RNM da medula é normal. Investigação genética confirma deleção homozigota do gene SMN1.
Pergunta: Trata-se de síndrome do NMS ou NMI? Qual a doença?
Ver resposta
Síndrome do Neurônio Motor INFERIOR. Os achados de hipotonia, arreflexia, fasciculações e atrofia indicam lesão do NMI. A deleção do gene SMN1 confirma Atrofia Muscular Espinal (AME) — doença que degenera neurônios motores do corno ventral da medula.

☕ "Acorda, véi!" — Hora de revisar tudo de novo!


































