Arquitetura e Defesa Pulmonar
Antes de ver doença, entenda o "terreno": zonas do pulmão e como ele se defende. Quando os mecanismos de defesa falham, surge a pneumonia.
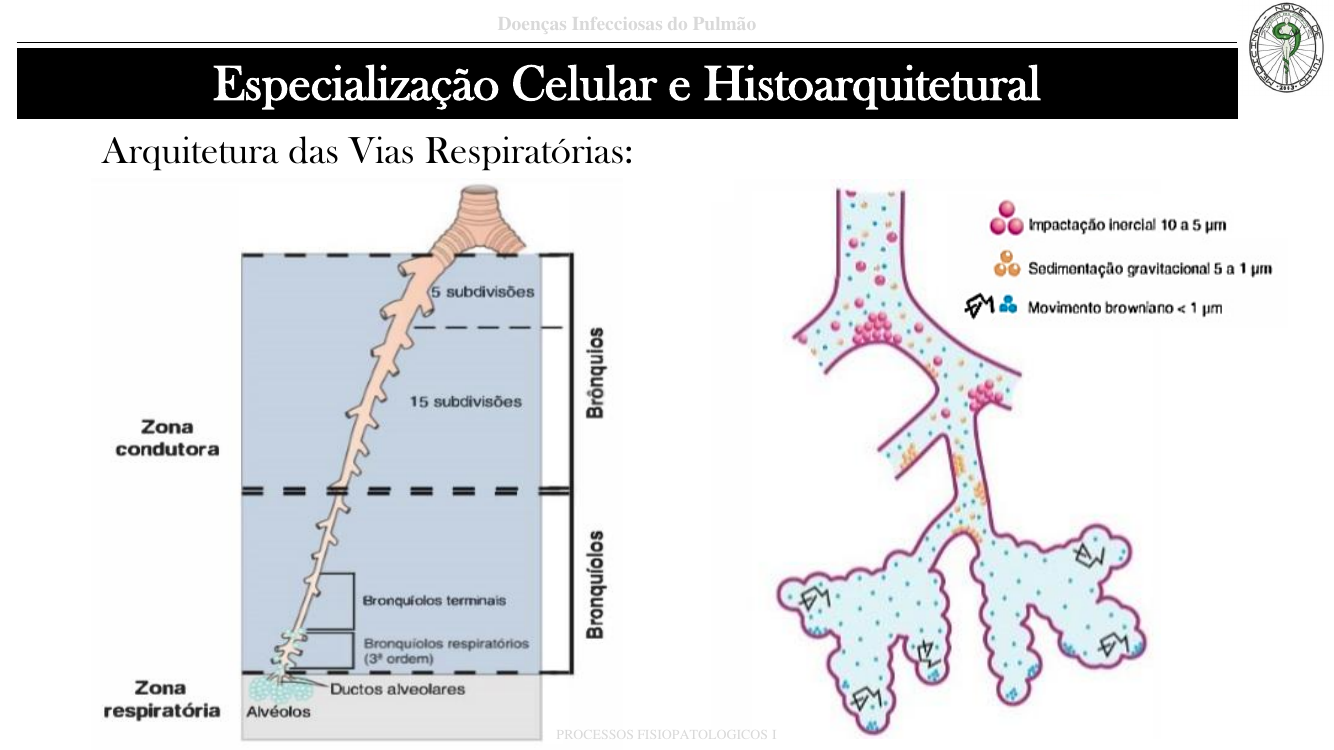

Pontos-chave
- Zona condutora (traqueia → bronquíolos terminais): só conduz ar, não faz troca. Zona respiratória (bronquíolos respiratórios, ductos e alvéolos): troca gasosa.
- Defesas inespecíficas: barreira epitelial, tosse, tapete mucociliar, IgA, lisozima, macrófagos alveolares.
- Defesas específicas: BALT, linfócitos, imunidade humoral e celular.
- Fatores que comprometem defesa (→ pneumonia): tabagismo, etilismo, senilidade, DM, ICC, anemia falciforme, VM, imunossupressão, anóxia, obstrução brônquica, doenças virais prévias (necrose epitelial → facilita aderência bacteriana).
Tríade ecológica da doença
Hospedeiro × Agente × Meio ambiente. Agente: infectividade, patogenicidade, virulência. Hospedeiro: suscetibilidade, imunidade. Meio: exposição, aglomeração, poluição.
Flashcards
Pneumonia Lobar — S. pneumoniae
Homem, 46 anos, 5 dias de tosse produtiva em piora, dor torácica, mal-estar, mialgia, sudorese, cefaleia, febre alta e dispneia. Ao exame: FR 30 ipm, SpO₂ 89%, T 39 °C. RX de tórax: infiltrados em lobo direito. HMG: leucocitose. Internado, evolui com hipoxemia refratária → IOT + VM. Hemocultura: Streptococcus pneumoniae. Óbito em 2 dias apesar da VM com FiO₂ alta.
🤔 PENSE ANTES DE LER — Responda mentalmente:
- Qual a doença que levou ao óbito?
- Qual a via de entrada mais provável do agente?
- Como classificar a distribuição da lesão no parênquima?
- Qual o processo patológico específico?
- Quais as 4 fases macro/microscópicas da pneumonia lobar?
- Por que ele morreu mesmo com VM?
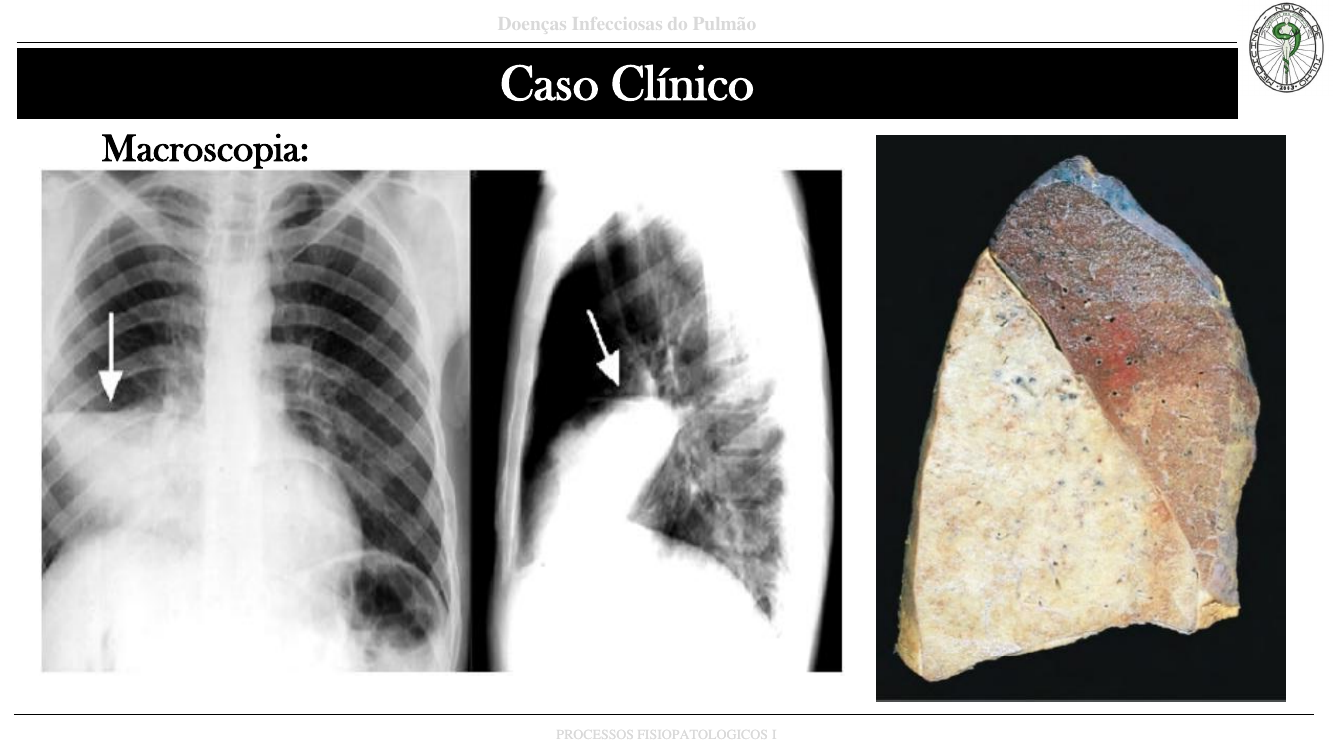
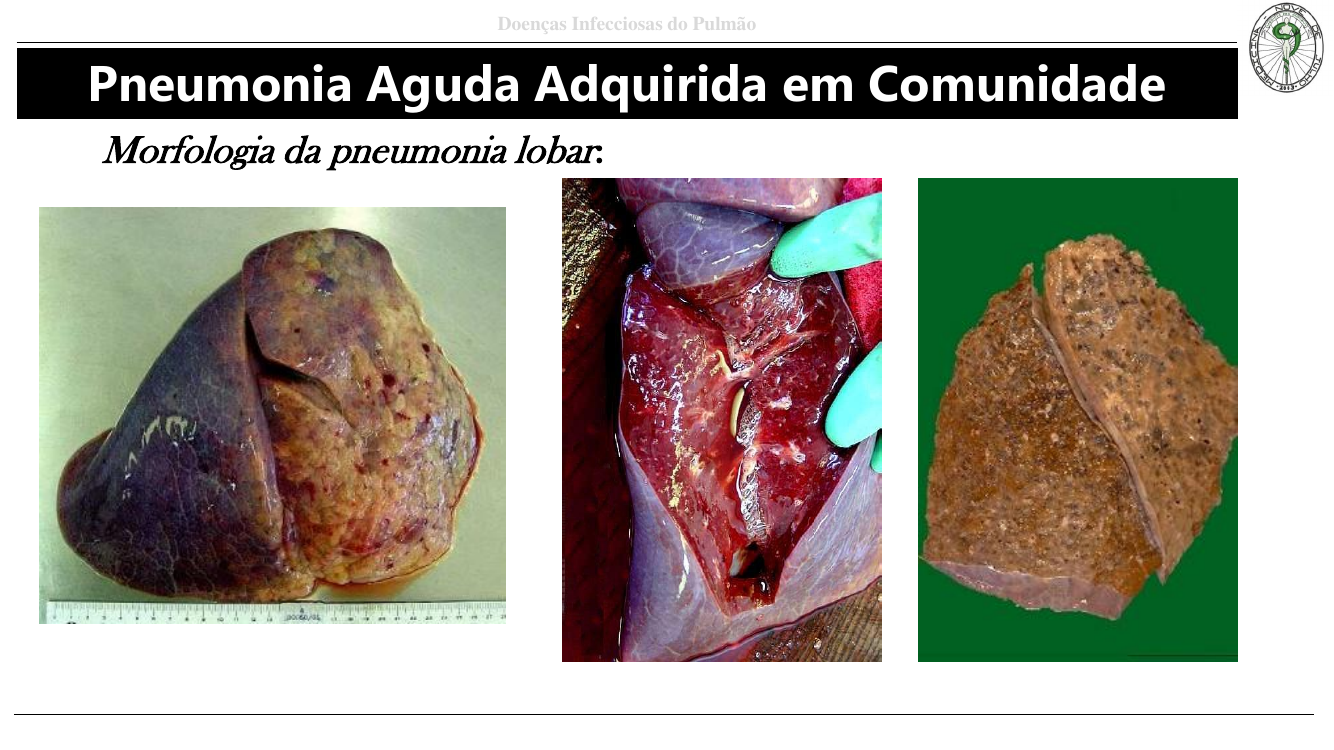
Observe o RX: opacidade triangular em base direita (consolidação lobar) e a peça: hepatização cinzenta de um lobo inteiro.
Distribuição da lesão — 3 padrões
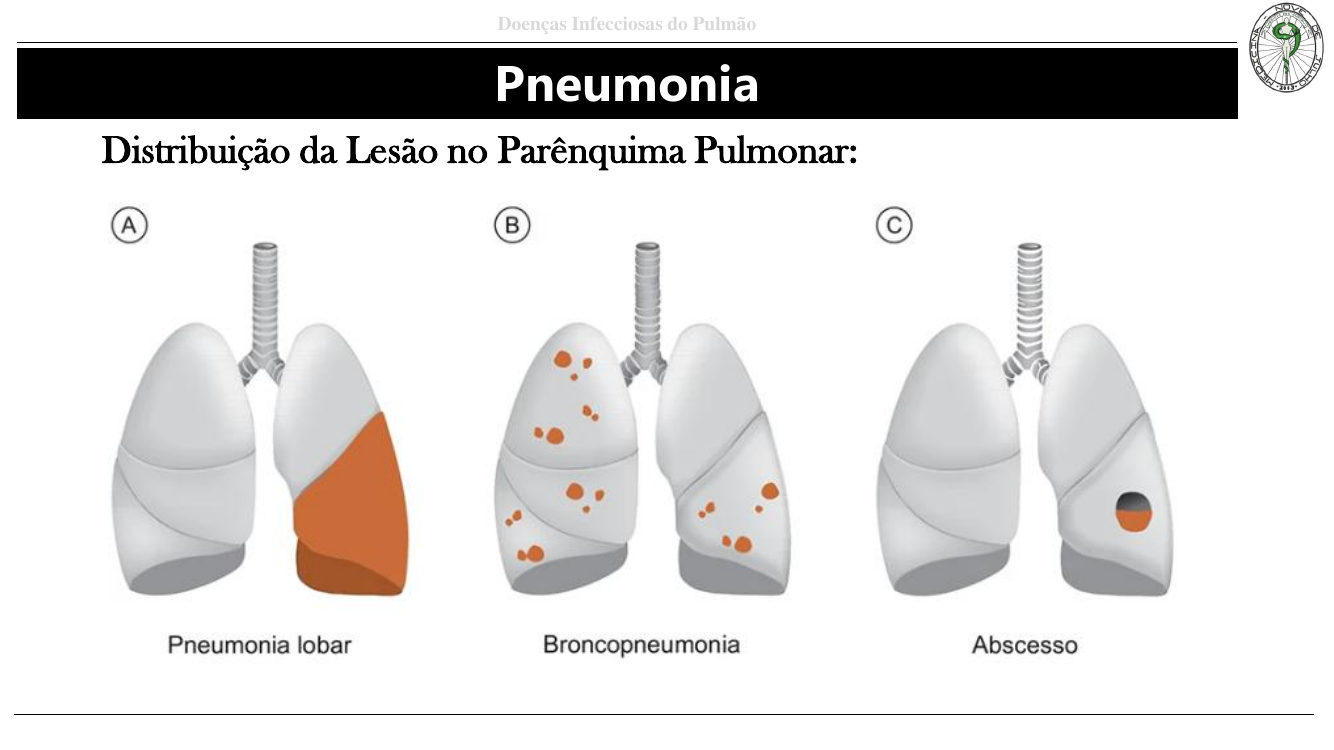
- Pneumonia lobar: consolidação de um lobo inteiro (clássico do pneumococo).
- Broncopneumonia: focos em vários lobos, ao redor dos bronquíolos.
- Abscesso: cavidade de necrose liquefativa (ex. S. aureus, anaeróbios).
Classificação geral da pneumonia
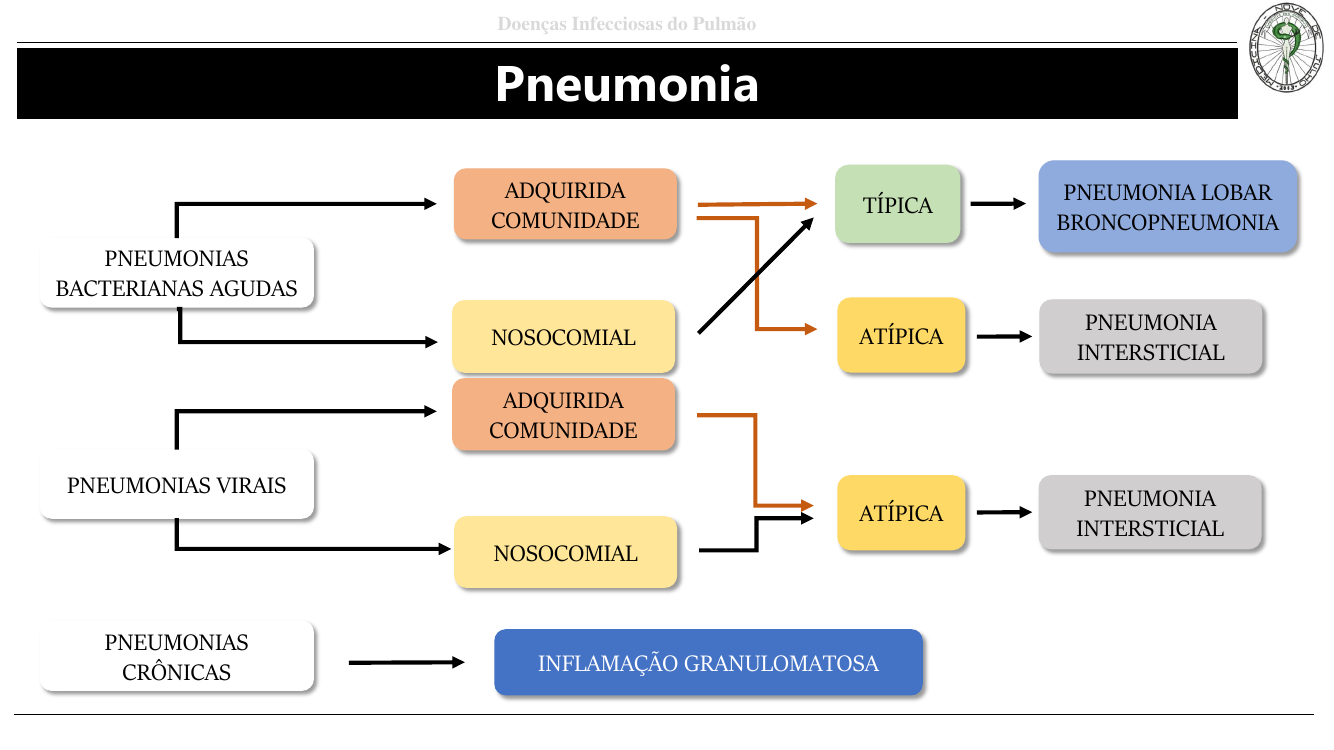
Agudas bacterianas (típicas, PAC ou nosocomial) → lobar ou broncopneumonia. Virais/Mycoplasma → atípicas, intersticiais. Crônicas → inflamação granulomatosa (ex. TB).
O agente: Streptococcus pneumoniae

- Diplococos Gram+ em lanceta, 90 sorotipos capsulares.
- 90% das pneumonias lobares, adultos 30–50 anos. 20% da população é portadora nasofaríngea.
- Vacina = cápsula polissacarídica (pneumocócica).
- Fatores de virulência: cápsula (evasão fagocitose), pneumolisina (TNF/IL-1 like, paralisa cílios), autolisina, IgA1 protease, peptídeos permeases (adesão).
As 4 fases da pneumonia lobar (MEMORIZE!)
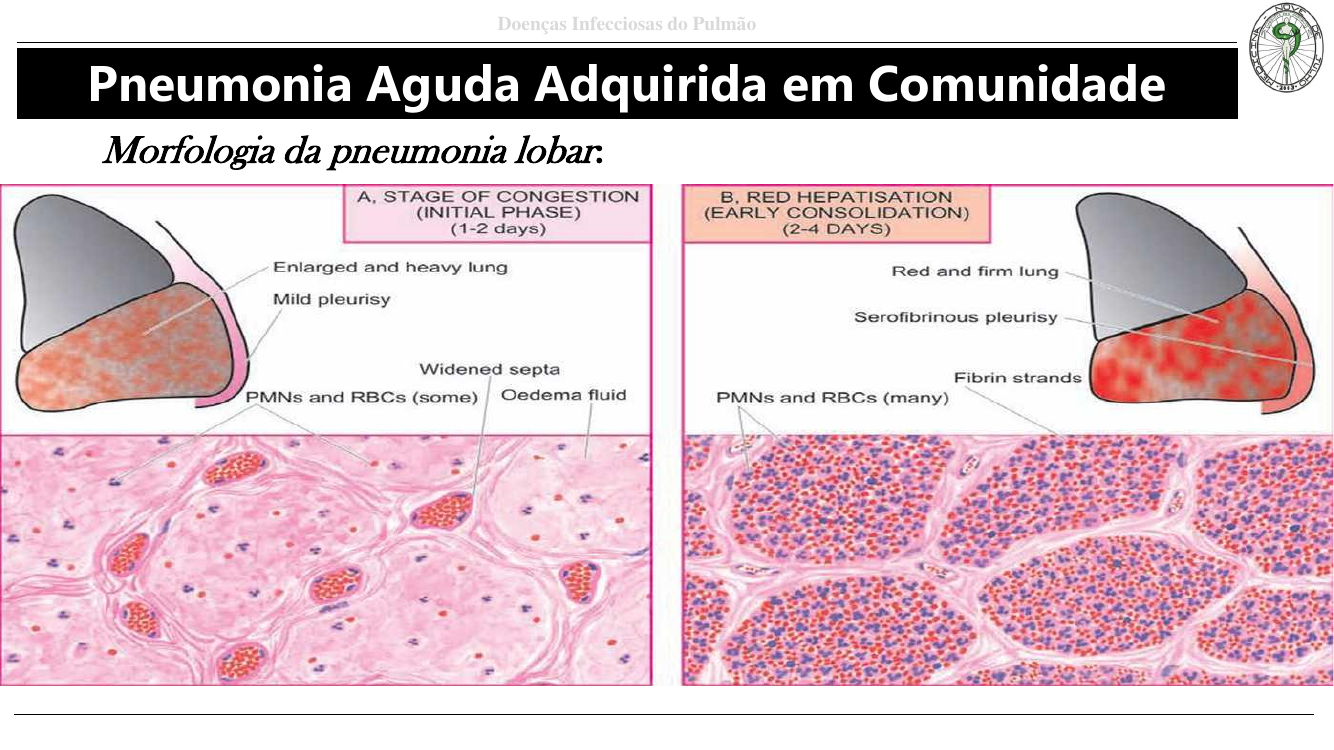
- Congestão (1–2 dias): vasos alveolares ingurgitados, líquido de edema + poucos PMNs + bactérias. Lobo pesado, úmido, vermelho.
- Hepatização vermelha (2–4 dias): alvéolos repletos de PMNs, hemácias e fibrina → pulmão firme, vermelho, consistência de fígado. Pleurite serofibrinosa.
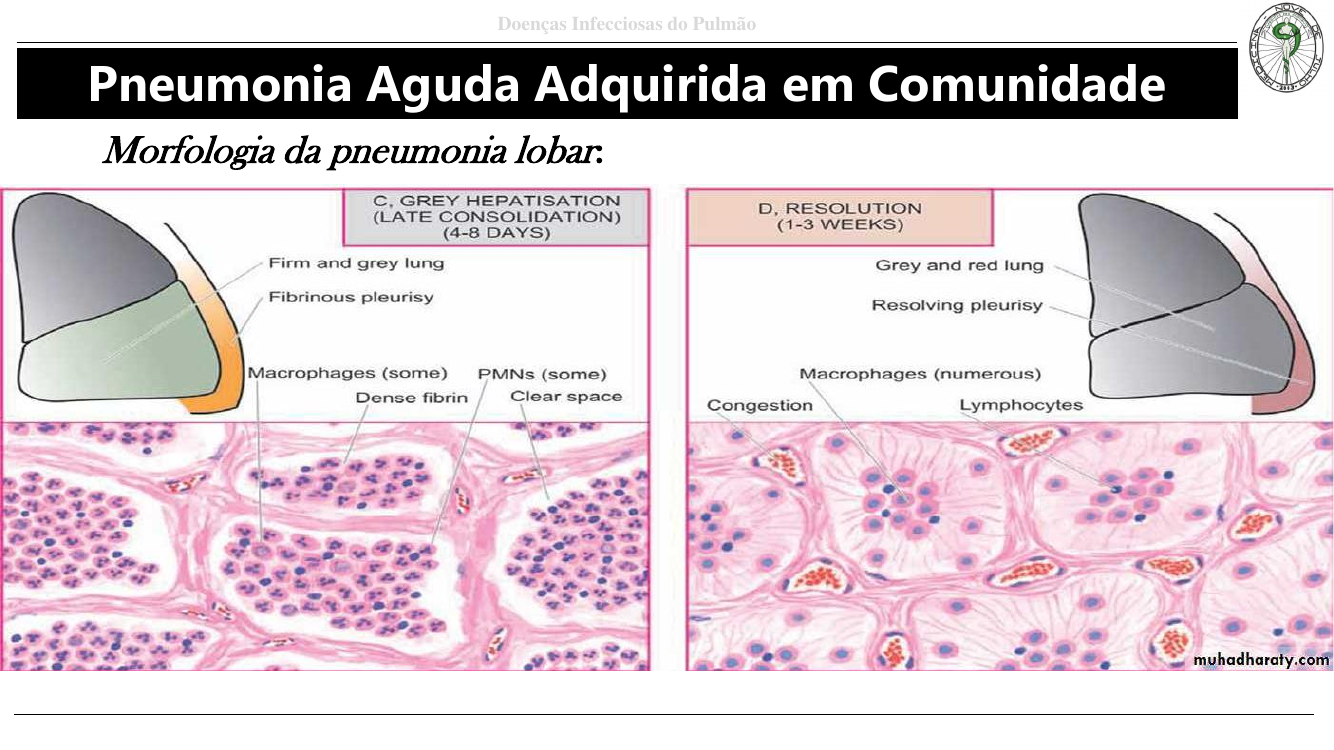
- Hepatização cinzenta (4–8 dias): hemácias se desintegram, permanece fibrina densa + PMNs + macrófagos. Pulmão firme, seco, acinzentado.
- Resolução (1–3 semanas): macrófagos digerem exsudato, restauração do alvéolo ou organização fibrosa se houver dano.
Complicações
Abscesso, empiema (derrame purulento pleural), disseminação bacterêmica (endocardite, meningite, artrite), organização → fibrose.
Flashcards
Questões objetivas
Outros Agentes da Pneumonia Adquirida na Comunidade

Cola visual dos agentes
- S. pneumoniae — Gram+, 90% lobares, adultos.
- Haemophilus influenzae — Gram–, crianças, DPOC, bronquiectasias. Otite média em crianças; meningite/epiglotite.
- Moraxella catarrhalis — idosos, DPOC, otite média em crianças.
- Staphylococcus aureus — focos hemorrágicos/abscessos, empiema; associado à pós-viral (pós-influenza) e nosocomial.
- Legionella pneumophila — imunossuprimidos, pneumonia fibrinopurulenta, transmissão por aerossóis de água.
- Klebsiella pneumoniae — Gram–, alcoólatras, escarro em "geleia de groselha", lobar mucoide, abscessos, pleurite fibrinosa.
- Pseudomonas spp. — Gram–, pulmonar crônico, queimados, imunossupressão, neoplasia hematológica.
Patogênese do H. influenzae
Adesinas/pili + IgA1 protease + cápsula antifagocítica + LPS (ativa complemento, inflamação) + catalase/oxidase. Sorotipo b é o mais patogênico em crianças.
Flashcards
Questões objetivas
Pneumonia Nosocomial (PAH/PAVM)
Homem, 55 anos, doença arterial periférica, internado para revascularização por estenose da poplítea. No 3º dia pós-op surge dispneia, hipóxia e tosse produtiva. Ausculta: ↓MV em base direita. Leucócitos 11.000 (em subida). RX AP no leito: opacidades pulmonares. Óbito em 3 dias.
🤔 PENSE ANTES — Responda:
- Qual a via de entrada provável?
- Que tipo de pneumonia é essa (classificação)?
- Como distinguir PAH de PAVM?
- Quais os agentes mais prováveis?
Definições (DECORE!)
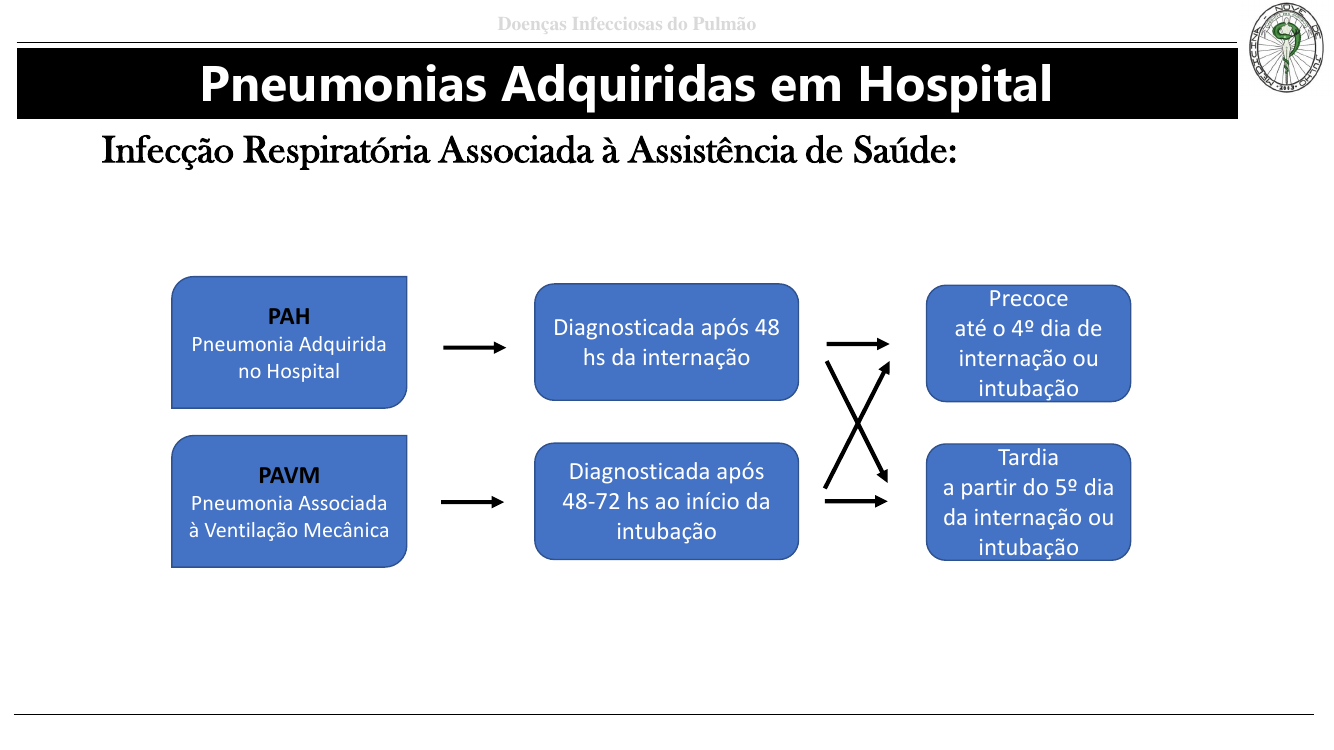
- PAH (Pneumonia Adquirida no Hospital): diagnosticada ≥ 48 h após a internação.
- PAVM (Associada à VM): diagnosticada ≥ 48–72 h após o início da intubação.
- Precoce: até o 4º dia — germes mais sensíveis. Tardia: ≥ 5º dia — multirresistentes.
Agente clássico: Staphylococcus aureus
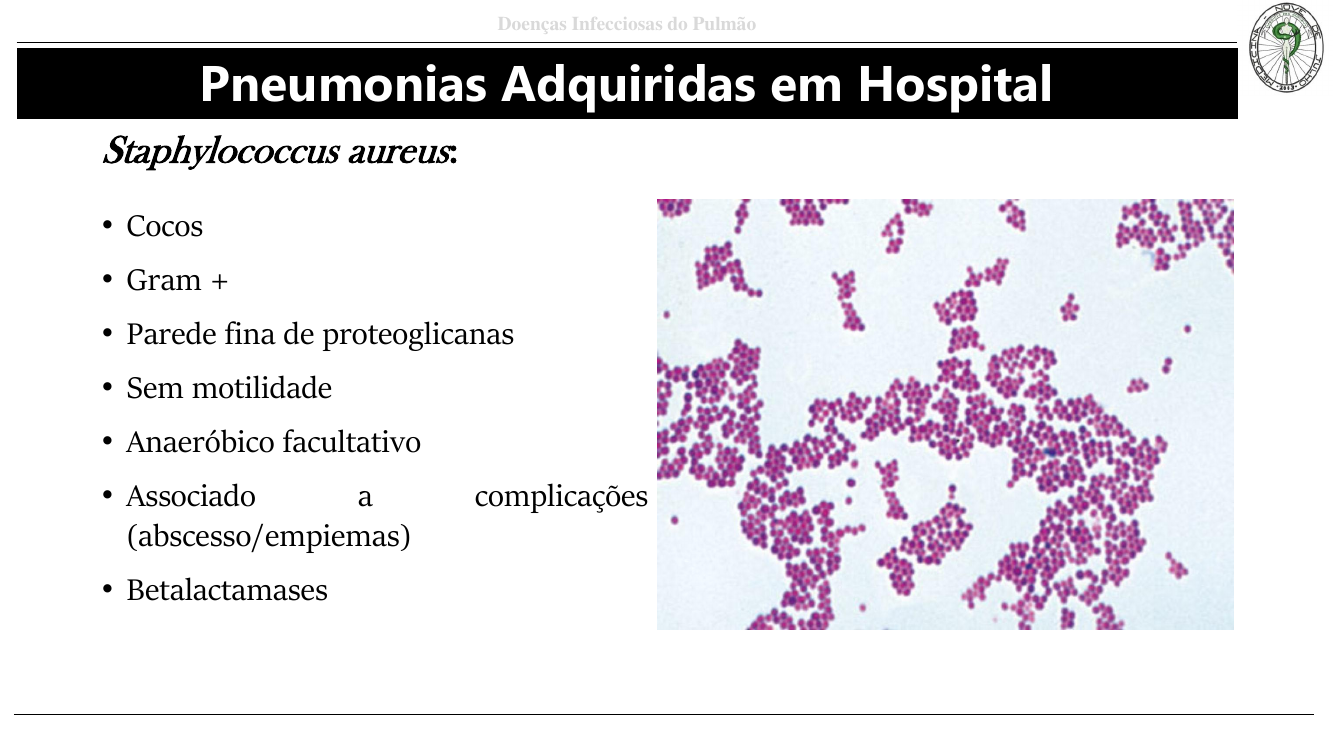
- Cocos Gram+ em cachos, anaeróbico facultativo, sem motilidade, betalactamases.
- Fatores de virulência: PVL (Panton-Valentine leucocidina — lise de PMN), catalase, coagulase, proteína A (bloqueia Fc das IgG), adesinas, hialuronidases.
- Complicações típicas: abscessos múltiplos, empiema, pneumatoceles (principalmente em crianças e pós-influenza).
- MRSA (meticilino-resistente) é problema nosocomial sério.
Por que a pneumonia pós-operatória é tão grave?
Combinação de: repouso + dor → tosse ineficaz; atelectasia; microaspiração (principalmente se IOT); flora hospitalar multirresistente; imunossupressão pelo estresse cirúrgico.
Flashcards
Questões objetivas
Pneumonia Atípica — Mycoplasma, Vírus
Mulher, 14 anos, tosse há 7 dias, febre e desconforto respiratório no dia anterior. Já teve 2 pneumonias. Internação: FR 50 ipm, FC 140 bpm, T 37 °C. Ausculta: estertores crepitantes à direita. RX: infiltrados difusos bilaterais. Em 24 h piora — TC: derrame pleural bilateral e aumento dos infiltrados. Sorologia M. pneumoniae positiva + aglutininas frias +. Óbito em 1 dia.
🤔 PENSE — O que chama atenção?
- Por que "atípica"?
- Por que o padrão radiológico é difuso e bilateral, diferente da lobar?
- O que são aglutininas frias?
- Por que a ausculta é "pobre" em relação à imagem ("silent chest sign")?
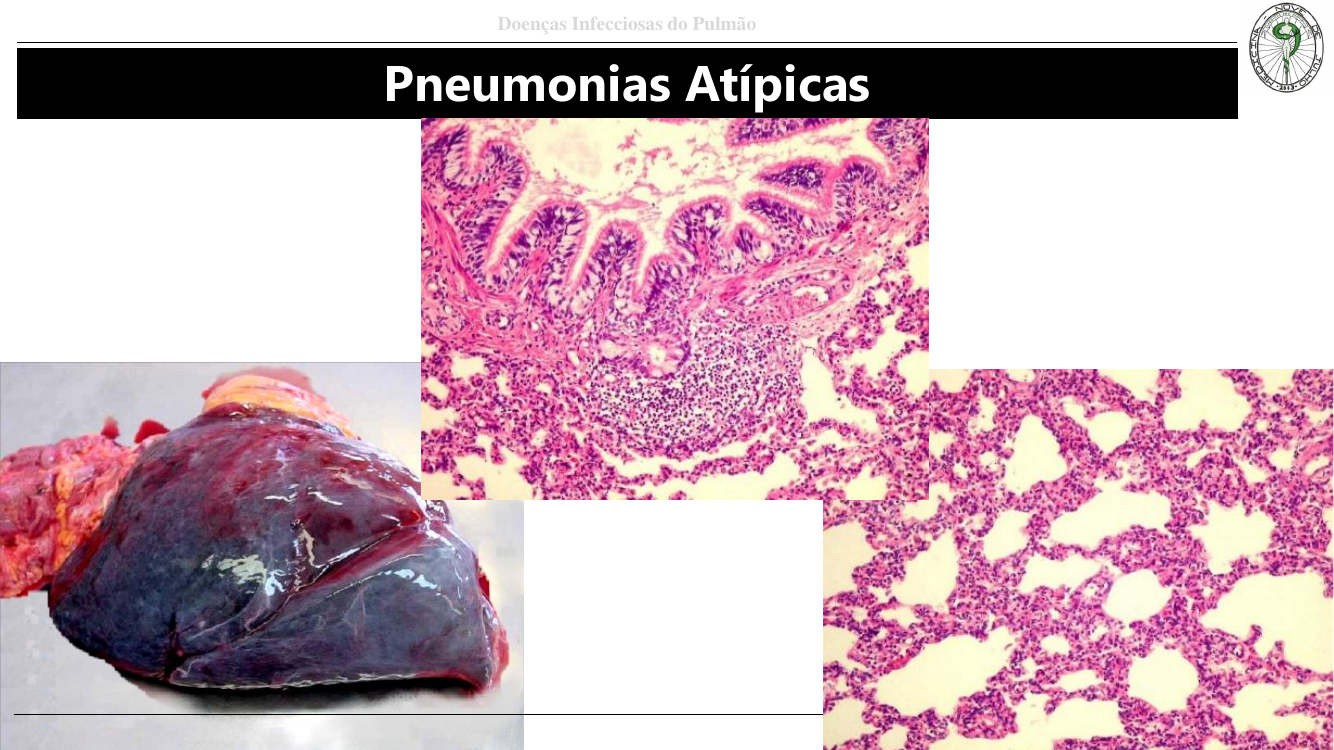

Características das atípicas
- Padrão intersticial (não consolida alvéolo) → RX difuso bilateral em "vidro fosco" ou reticular.
- Clínica arrastada: tosse seca, febre baixa, cefaleia, mialgia — "walking pneumonia".
- Dissociação clínico-radiológica: RX pior que o exame físico.
- Micro: infiltrado linfocítico no septo alveolar, membranas hialinas em casos graves (DAD).
Agentes
- Mycoplasma pneumoniae — sem parede celular (β-lactâmicos não funcionam!), crianças/jovens, aglutininas frias (hemólise), encefalite pós-infecção.
- Chlamydia pneumoniae, C. psittaci, C. trachomatis
- Coxiella burnetii (febre Q)
- Vírus: VSR, metapneumovírus, parainfluenza (crianças), influenza A/B (adultos), adenovírus (recrutas militares).
Influenza e SARS-CoV-2
- Influenza: RNA vírus, hemaglutinina (H1–H5) + neuraminidase (N1/N2). Destrói epitélio mucociliar → pneumonia bacteriana secundária (S. aureus, pneumococo).
- SARS-CoV-2: RNA vírus envelopado, usa receptor ECA-2 (alvéolo tipo II). Causa DAD (dano alveolar difuso), microtrombos, vasculopatia.
Flashcards
Questões objetivas
Tuberculose
Homem, 89 anos, perda ponderal de 12 kg em 4 anos. Na adolescência teve "problema no pulmão" não tratado. PA 123/72, T 37,2 °C, aspecto caquético e frágil. Óbito 2 dias após admissão. Autópsia: pulmões, baço, suprarrenais e rins com inúmeros pequenos granulomas. Cultura pulmonar: M. tuberculosis +.
🤔 PENSE — Raciocínio de TB:
- Primária ou secundária?
- Progressiva ou miliar?
- Como ocorreu a disseminação extrapulmonar?
- Qual citocina é essencial para ativar macrófagos e conter bacilos?
- Por que o idoso descompensou agora?
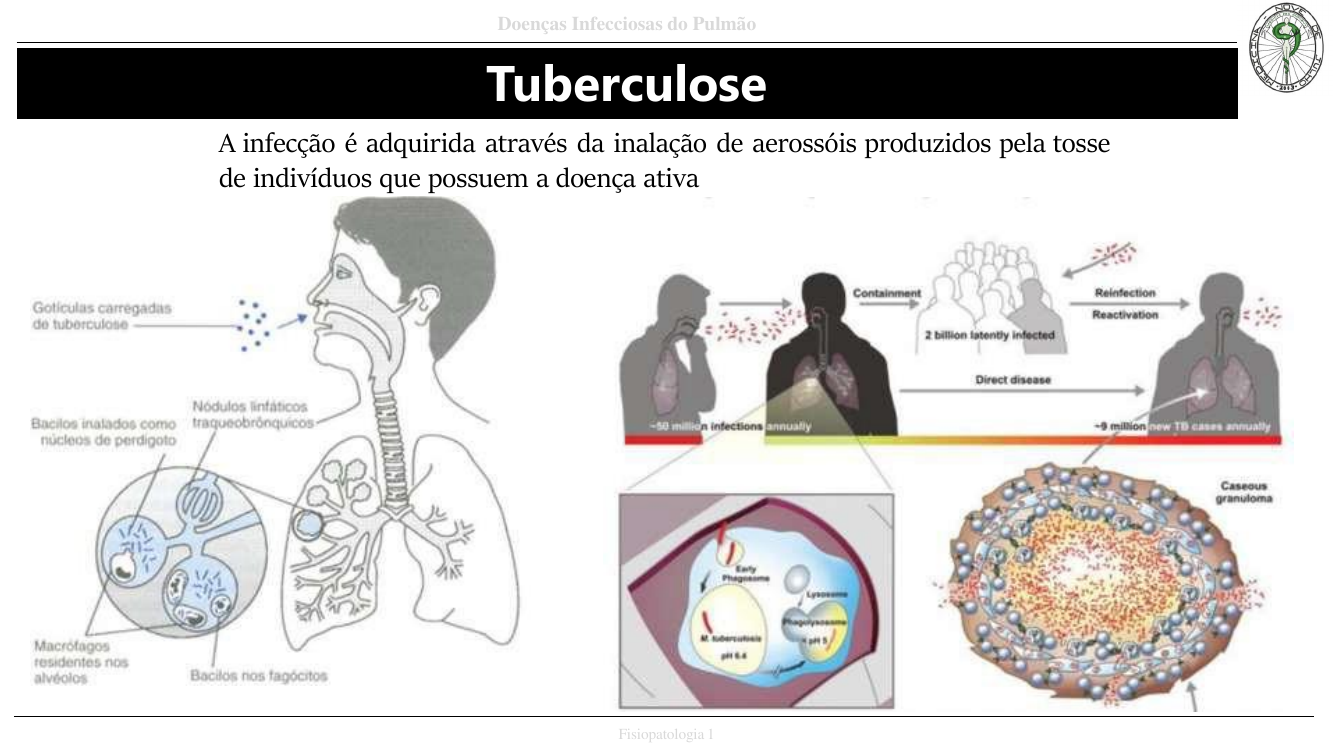
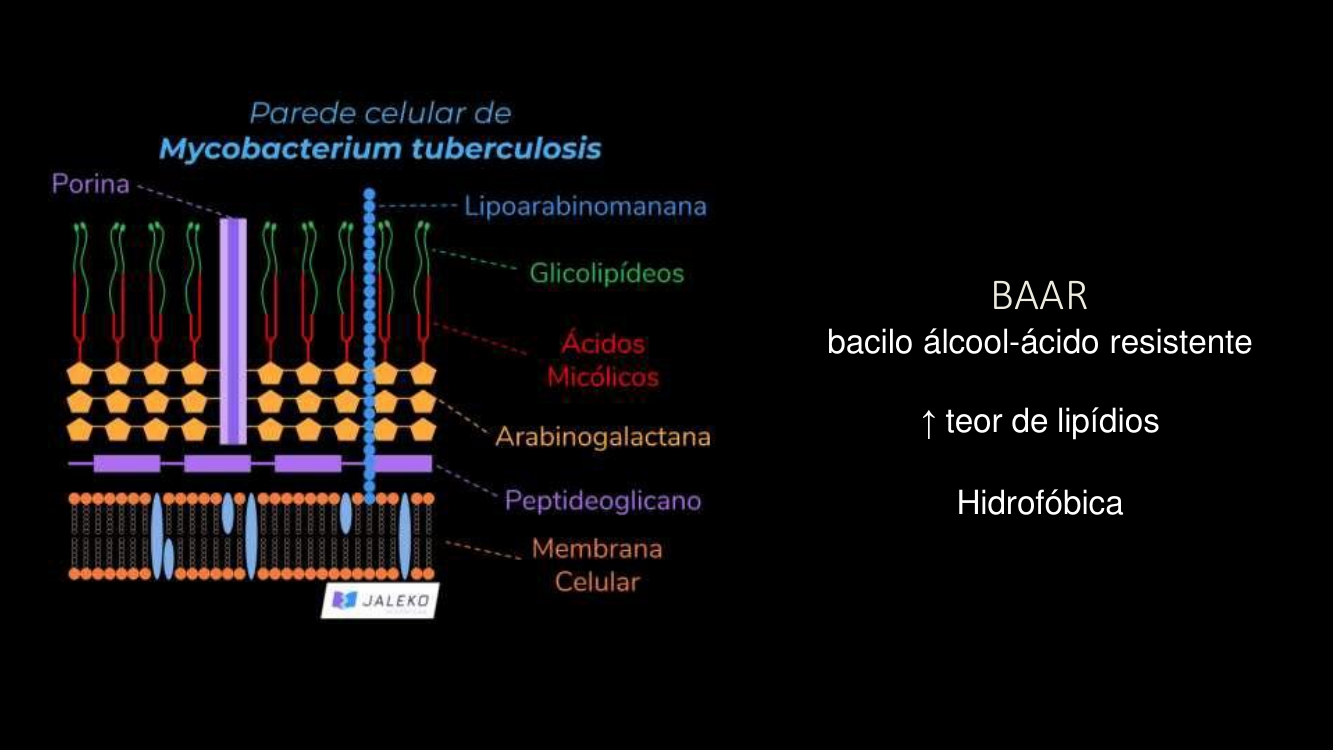
O agente: Mycobacterium tuberculosis
- Bacilo álcool-ácido resistente (BAAR) — coloração de Ziehl-Neelsen.
- Parede rica em ácidos micólicos (hidrofóbica) → sobrevive dentro do macrófago.
- Transmissão por aerossóis da tosse de doente com forma ativa.
História natural — primoinfecção
A grande maioria é assintomática. Apenas ~5% evoluem clinicamente. Fases:
- Exsudativa (<3 semanas): M. tuberculosis inibe maturação do macrófago e formação do fagolisossoma → neutrófilos liberam oxidantes/elastases → alveolite aguda exsudativa.
- Produtiva: resposta TH1 — células T apresentam antígenos, liberam IFN-γ → ativa macrófagos; IL-12, TNF. Macrófagos viram histiócitos epitelióides e formam granuloma.
- Produtivo-caseosa: macrófagos + linfócitos T → necrose caseosa central do granuloma → morte dos bacilos.
- Cicatrização: fibrocalcificação do granuloma → cura com latência.
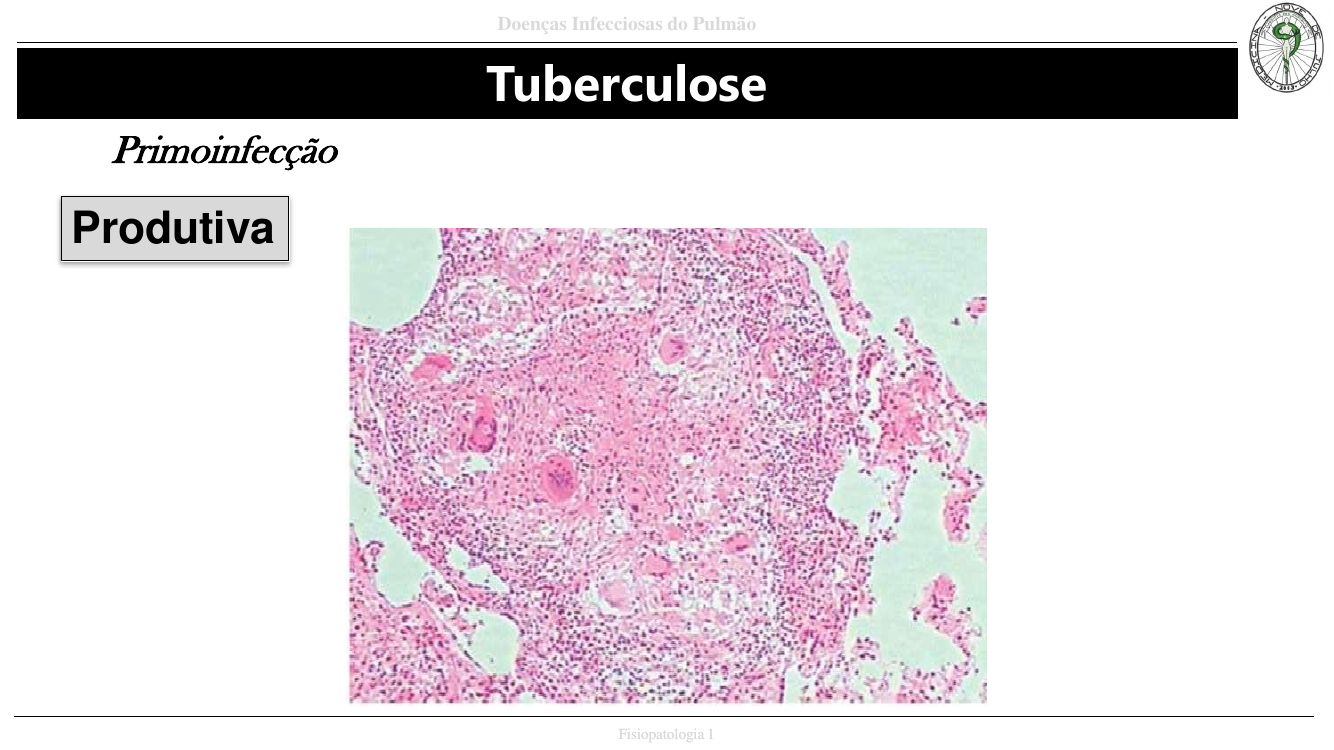
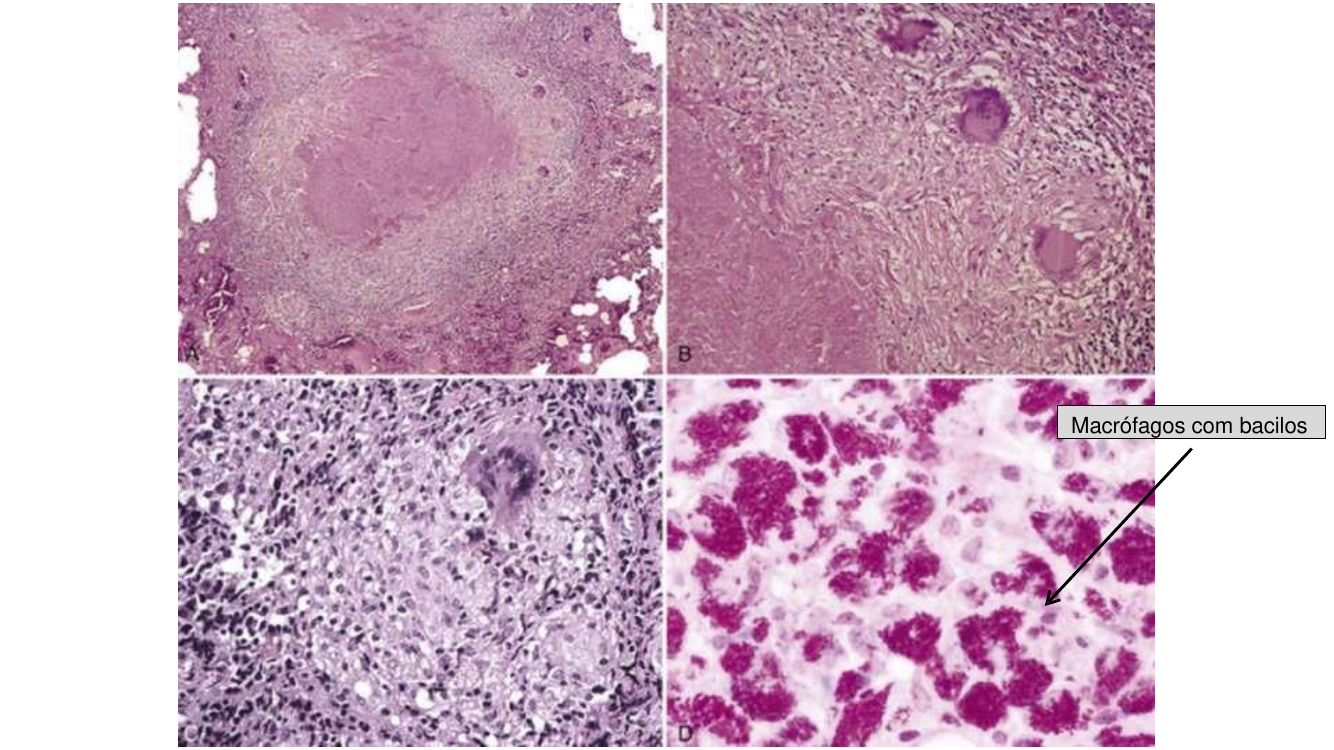
Macroscopia clássica da TB primária
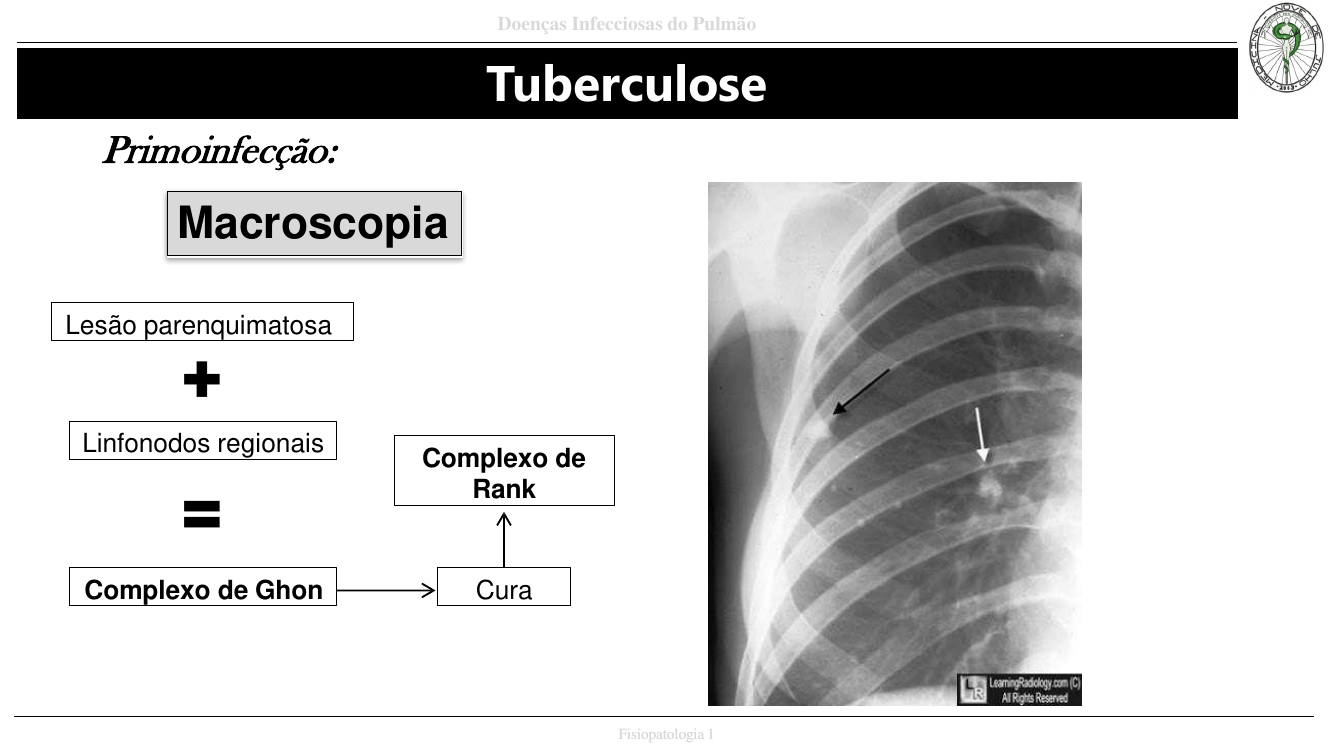
- Nódulo de Ghon: foco parenquimatoso inicial, geralmente subpleural no lobo médio/inferior.
- Complexo de Ghon: Nódulo de Ghon + linfadenite granulomatosa do linfonodo hilar de drenagem.
- Complexo de Ranke: complexo de Ghon cicatrizado e calcificado (achado radiológico comum de TB curada).
TB secundária (pós-primária)

- Em pessoas já sensibilizadas (reativação ou reinfecção) → resposta imediata e marcante.
- Localização apical dos lobos superiores (mais O₂).
- Cavitações: evacuação do centro caseoso via brônquio → pacote de bacilos no escarro → transmissão.
- Erosão de vasos → hemoptise.
TB miliar (do Caso 4)
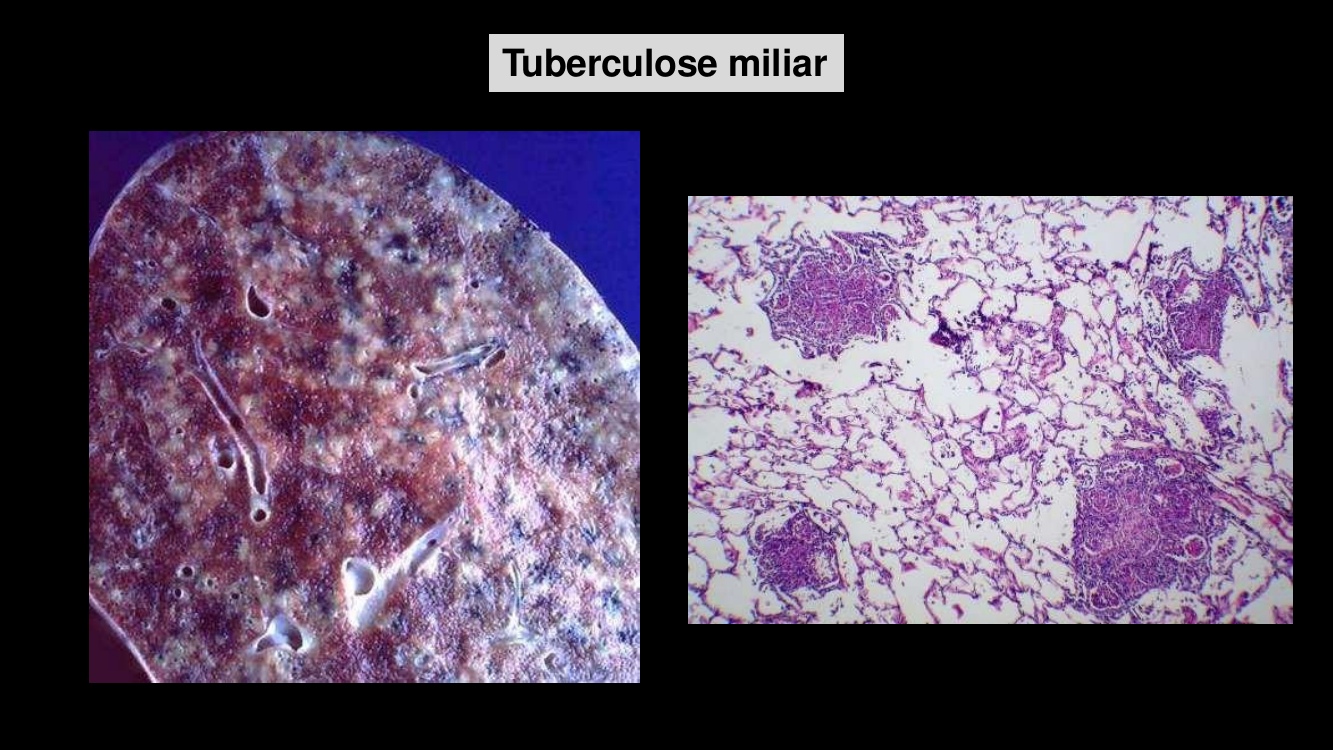

- Disseminação hematogênica → múltiplos pequenos granulomas como "grãos de painço" ("miliar") em qualquer órgão: baço, fígado, rins, suprarrenais, medula, meninges.
- Fatores: imunossupressão, idade avançada, desnutrição.
- O idoso do caso descompensou pela reativação + caquexia + imunossenescência.
Clínica e diagnóstico
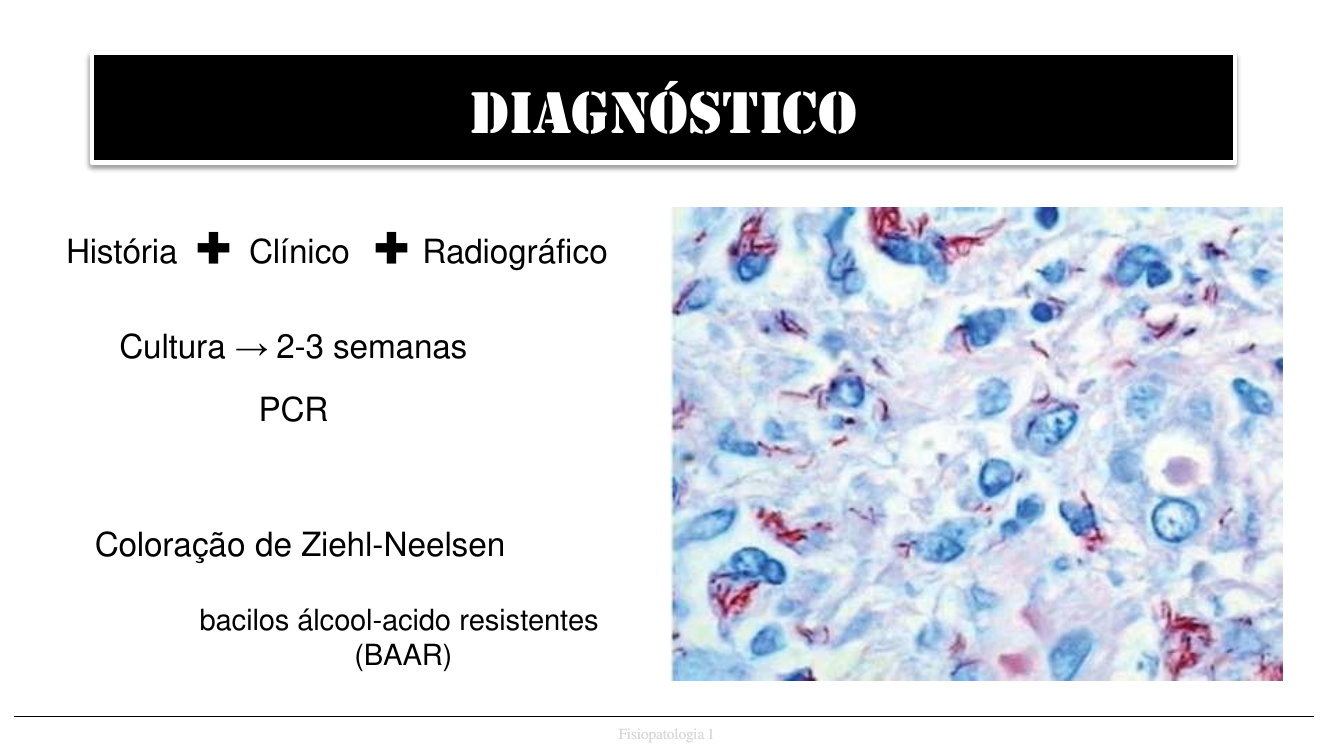
Clínica: mal-estar, febre, perda de peso, anorexia, sudorese noturna, tosse crônica com escarro/hemoptise. Diagnóstico: história + clínica + RX + baciloscopia (Ziehl-Neelsen BAAR) + cultura (2–3 semanas) + PCR (GeneXpert).
Flashcards
Questões objetivas
Pneumonias Oportunistas (Fungos)
Acometem imunossuprimidos: HIV, transplantados, quimioterapia, corticoide prolongado.
Principais agentes
- Aspergillus fumigatus: hifas septadas em ângulo de 45°. Pode formar bola fúngica (aspergiloma) em caverna pré-existente, ou causar aspergilose invasiva (angioinvasão → infarto) em neutropênicos.
- Cryptococcus neoformans: levedura encapsulada (cápsula visível em tinta da China). Clássico em HIV → meningite + pneumonia.
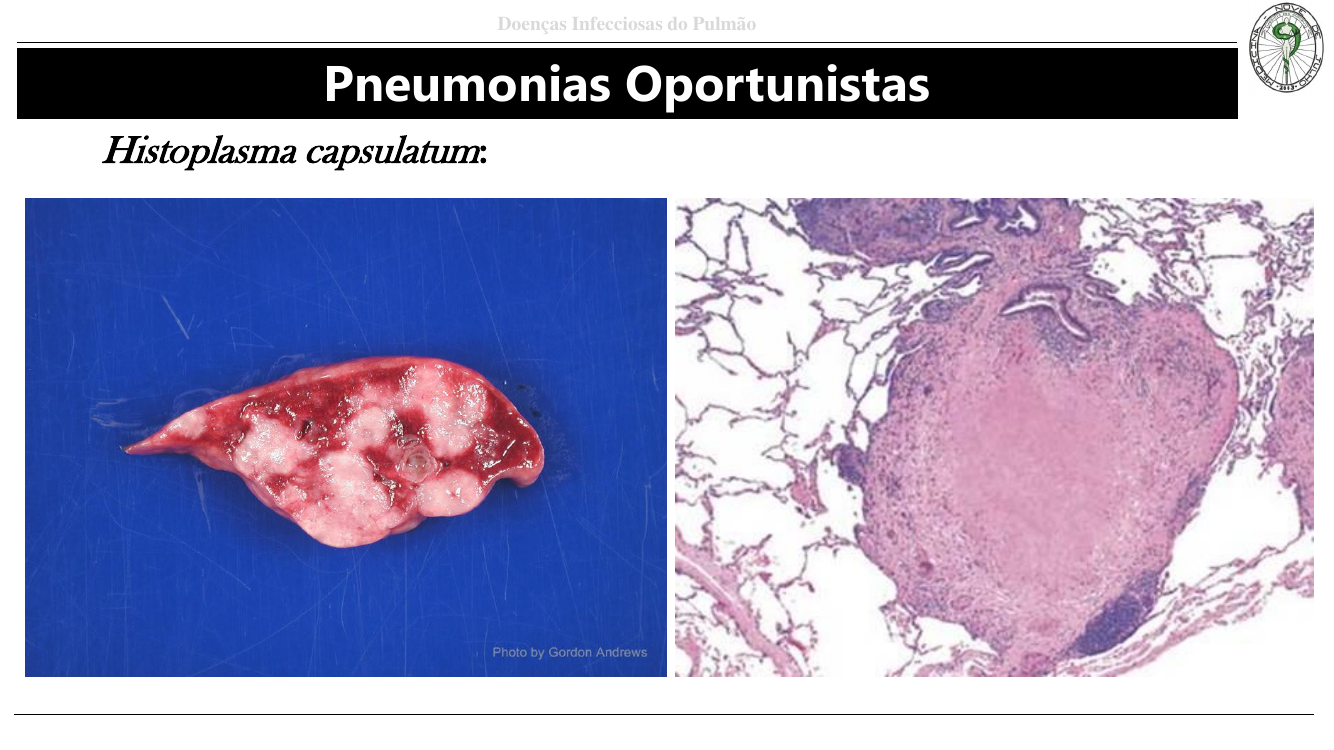
- Histoplasma capsulatum: dimórfico (hifa no meio ambiente, levedura no hospedeiro). Granulomas que mimetizam TB (inclusive calcificações). Associado a cavernas e excretas de morcegos/pássaros.
- Pneumocystis jirovecii: fungo atípico. Quadro clássico em HIV com CD4 < 200: pneumonia intersticial bilateral, LDH alto, dessaturação com esforço.
Flashcards
Questões objetivas
Quadro-síntese para fixar
- Pneumonia lobar → S. pneumoniae → 4 fases (congestão, hep. vermelha, hep. cinzenta, resolução).
- Broncopneumonia → multifocal, ao redor de brônquios → S. aureus, Gram-, idosos/hospital.
- Atípica/intersticial → Mycoplasma, vírus, Chlamydia → dissociação clínico-radiológica.
- PAH ≥ 48 h internação; PAVM ≥ 48–72 h IOT. Precoce vs tardia no 5º dia.
- TB = granuloma caseoso + BAAR. Primária (Ghon/Ranke) → secundária (cavitária apical) → miliar (hematogênica).
- Oportunistas → Aspergillus (bola/angio), Cryptococcus (cápsula), Histoplasma (mimetiza TB), Pneumocystis (HIV).
- Sempre pense: quem é o hospedeiro? qual a porta de entrada? qual o padrão radiológico? → o agente cai por consequência.