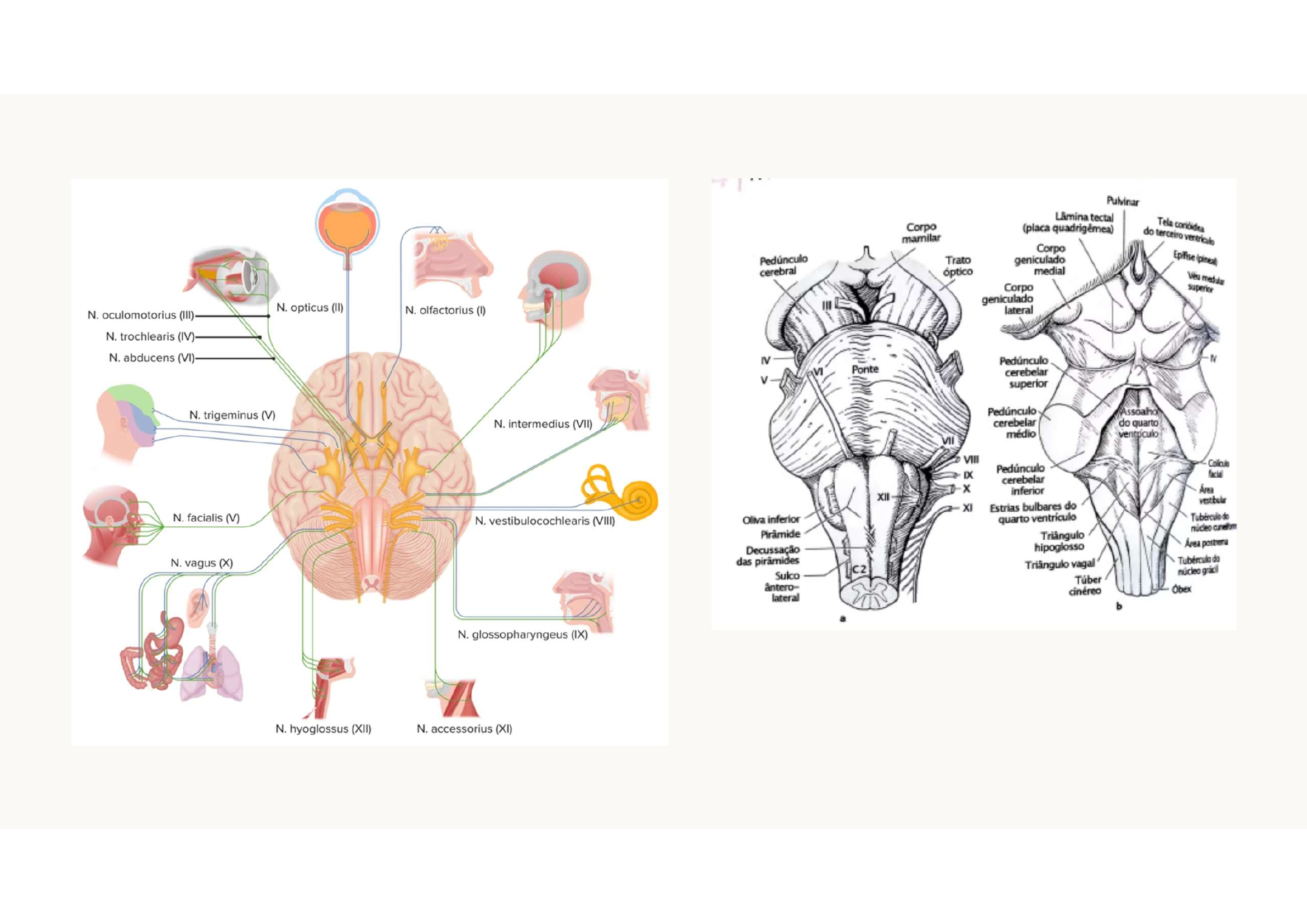
1. Nervos Cranianos I a VI — olfato, visão, movimento ocular
Caso clínico 1 — Perda olfativa isolada
🧠 Pense antes de ler
Qual nervo está em jogo? O que diferenciaria anosmia central (tumor subfrontal, por exemplo) de anosmia periférica (obstrução nasal, pós-viral)? Como você testaria no consultório?
Nervo em questão: NC I — olfatório. Teste-se cada narina separadamente, com narina contralateral ocluída, usando substâncias não irritantes (café, baunilha, sabonete). Nunca use amônia ou álcool — eles estimulam o trigêmeo, não o olfatório.


Caso clínico 2 — Paciente com alteração de campo visual
🧠 Pense antes de ler
Qual o nome desse padrão? Onde é a lesão? Por que o problema é temporal bilateral e não um olho todo?
Hemianopsia bitemporal → lesão no quiasma óptico (fibras nasais que cruzam). Causa clássica: tumor hipofisário (macroadenoma) comprimindo o quiasma de baixo para cima.



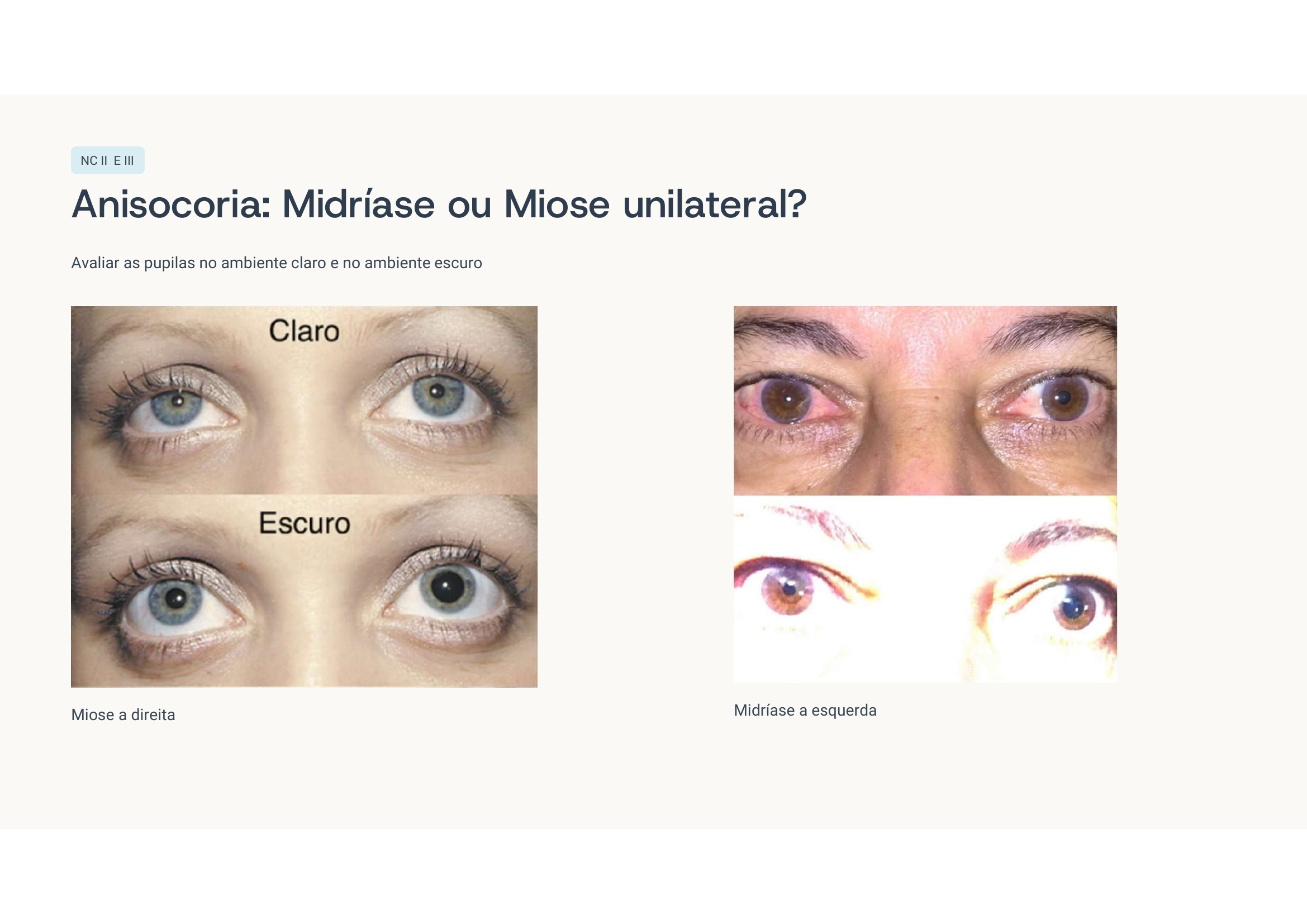
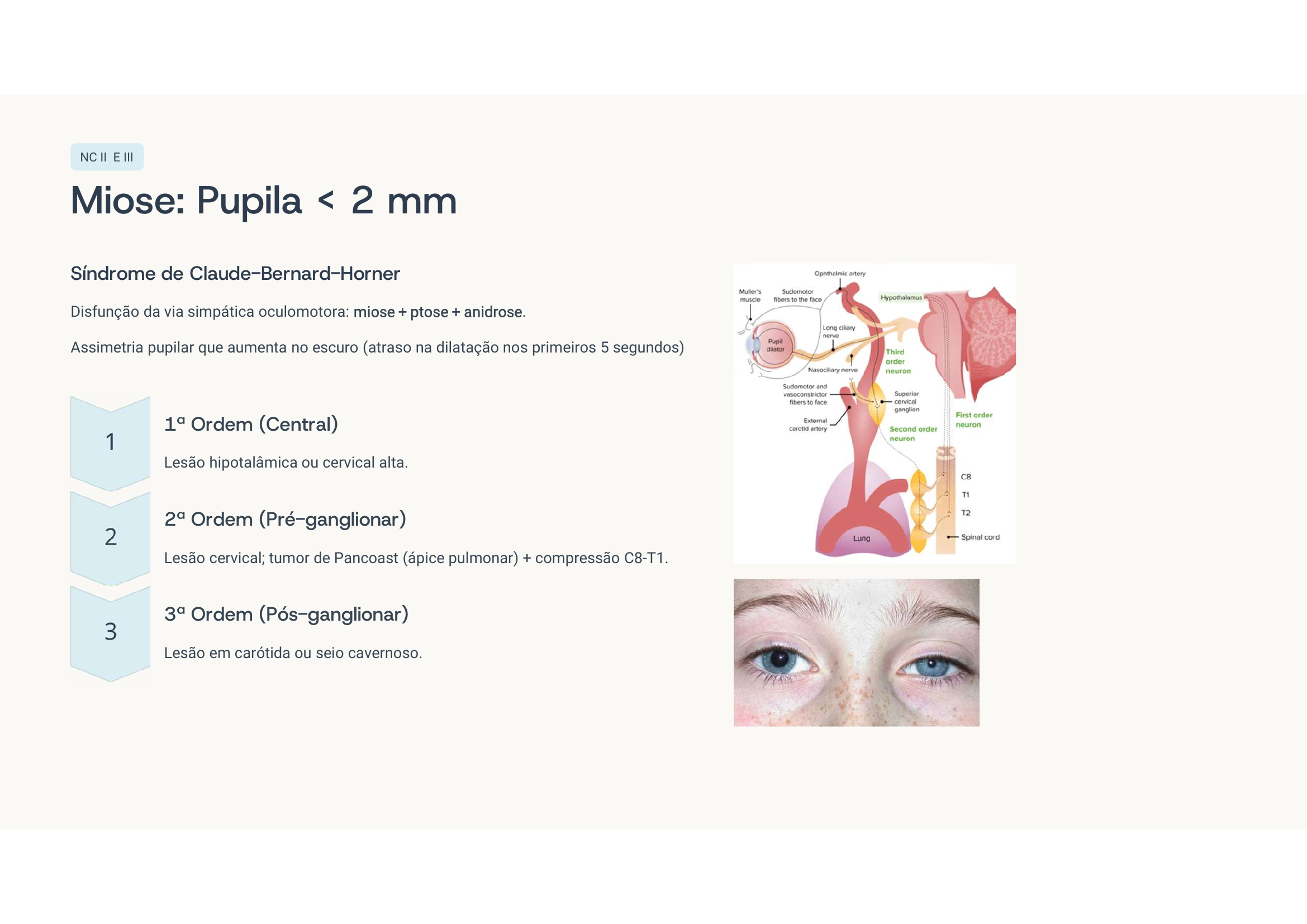
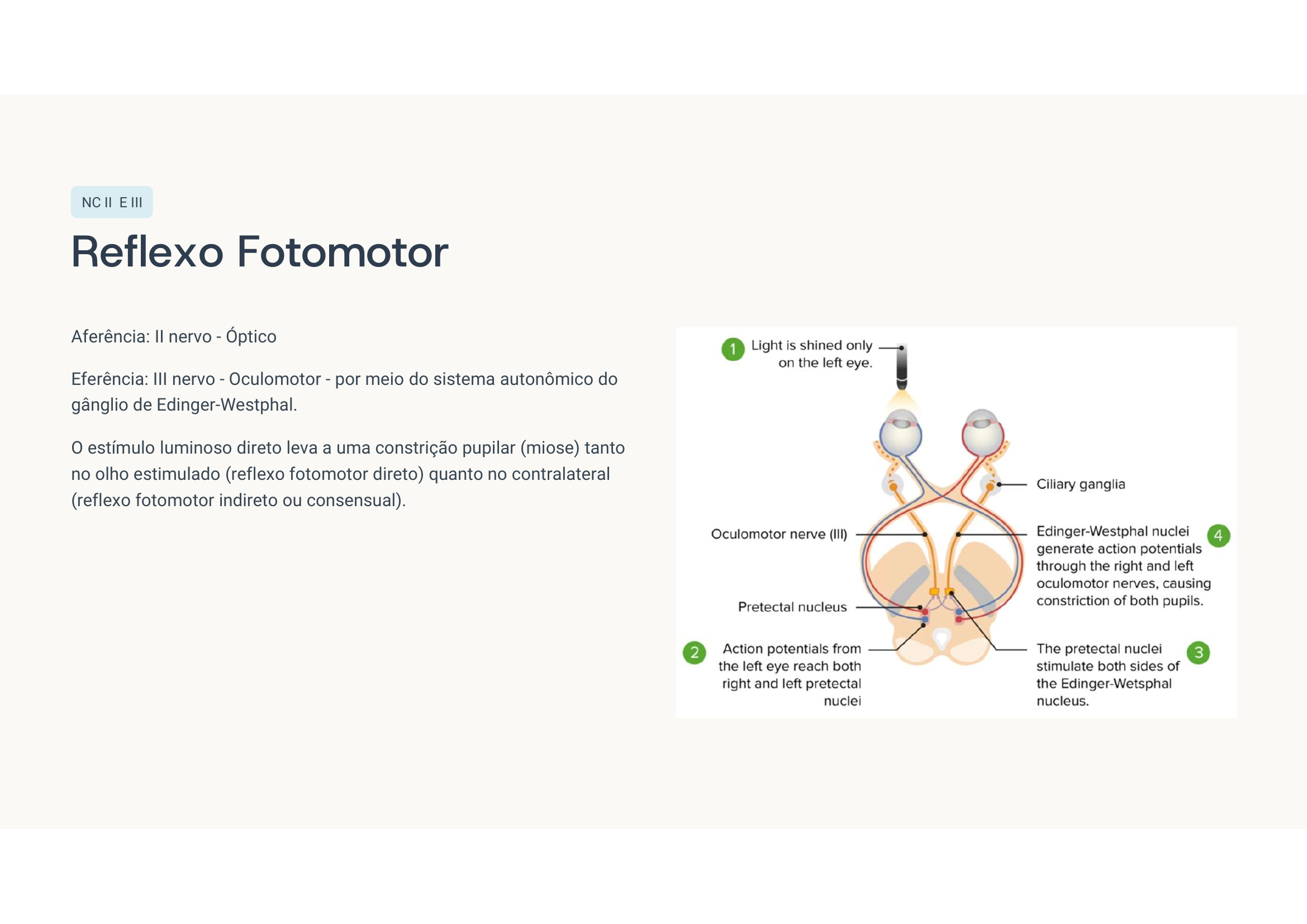
Caso clínico 3 — Anisocoria
🧠 Pense antes de ler
Que nervo está acometido? Qual estrutura vascular está perto dele? Por que isso é emergência?
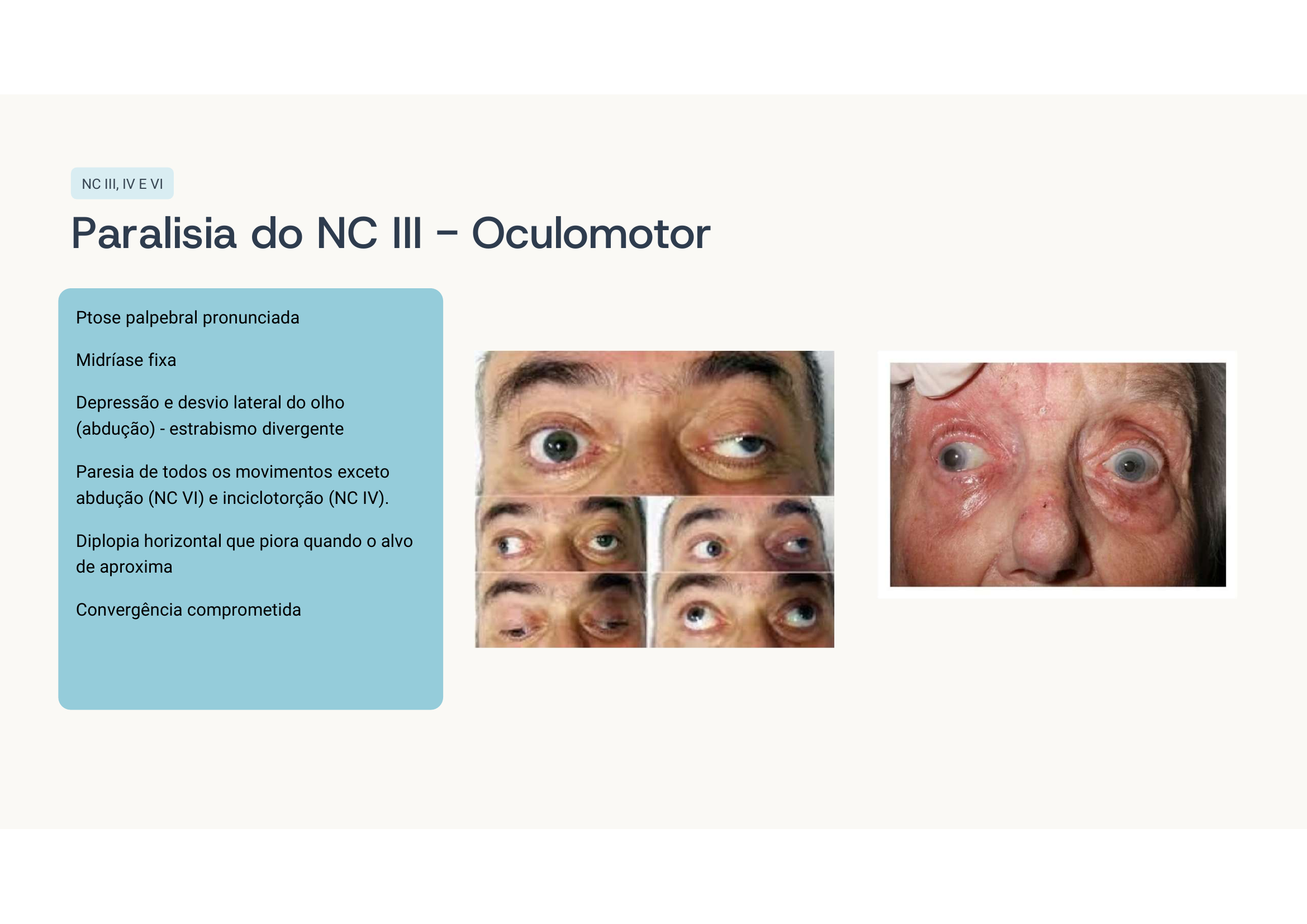
Paralisia do NC III (oculomotor) direito por compressão — sinal de herniação uncal. Pode ser por aneurisma de comunicante posterior ou por efeito de massa (HSA, HIP). As fibras parassimpáticas pupilares correm externamente no III par — por isso a midríase vem antes da paralisia motora completa (sinal de Hutchinson).



Caso clínico 4 — Diplopia
🧠 Pense antes de ler
Qual nervo? Por que o olho fica "para fora e para baixo"? Como você diferencia paralisia do III diabética (poupa pupila) da compressiva (mídríase fixa)?
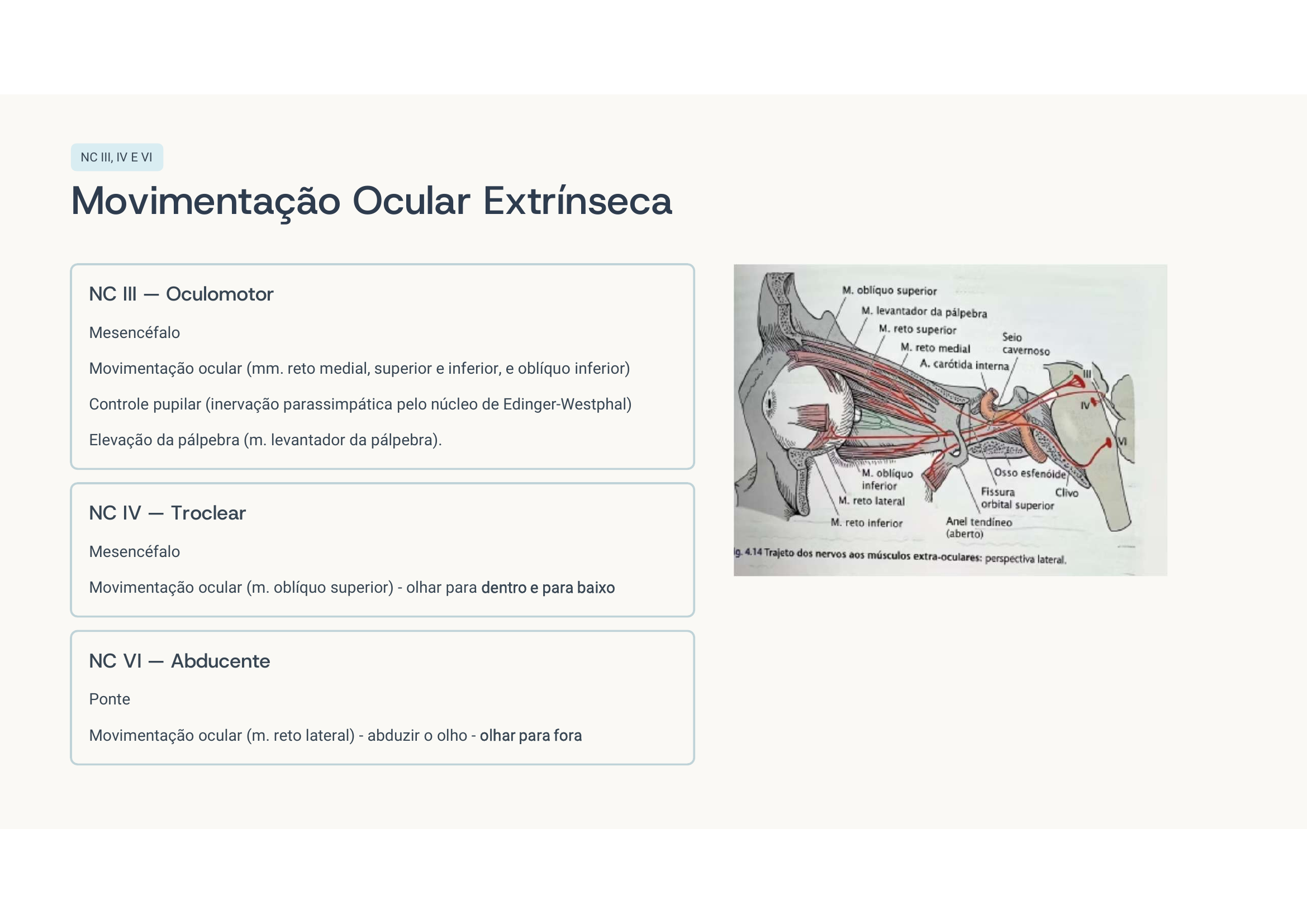
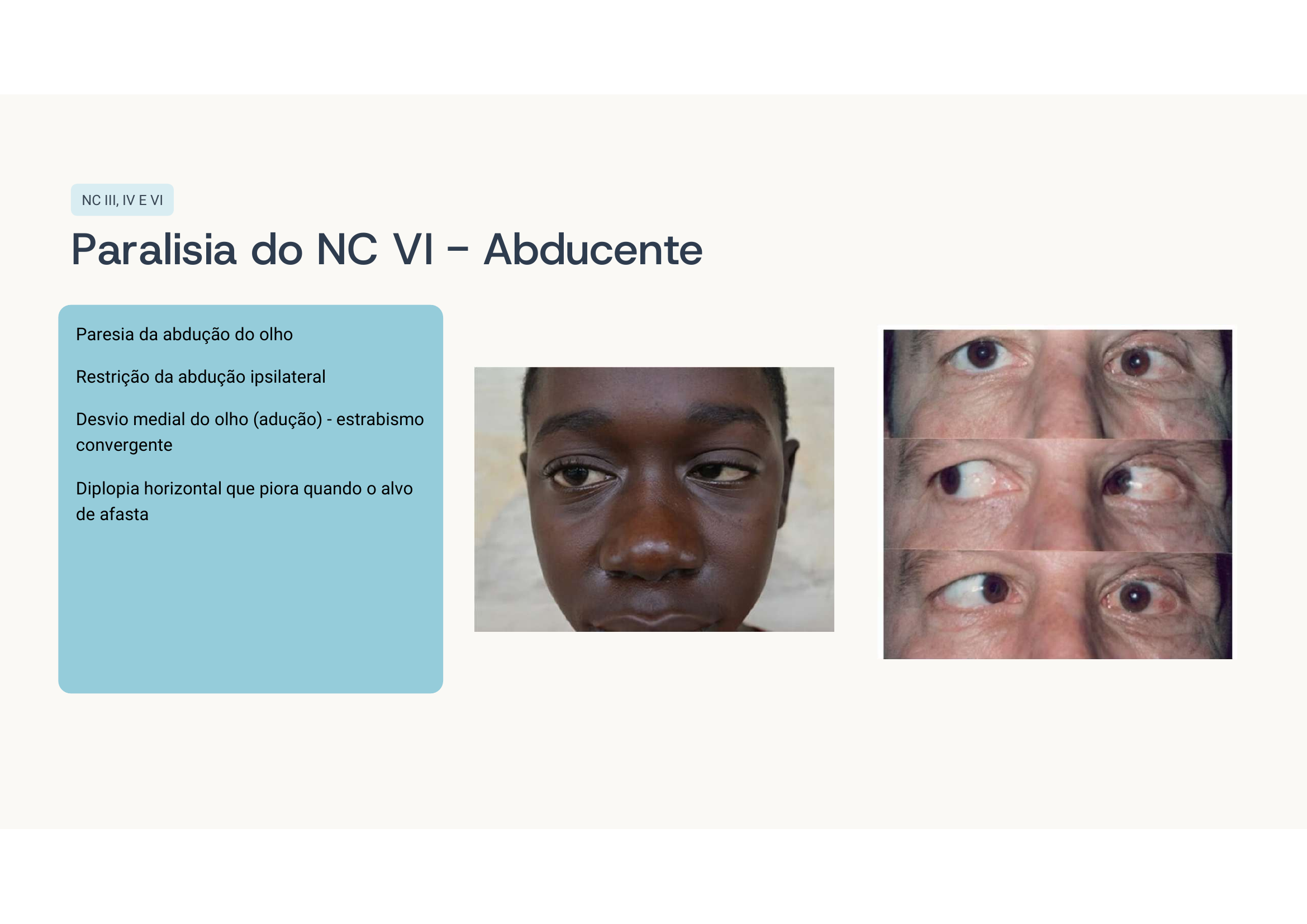
Paralisia do NC III direito completa. Como o III inerva reto medial, superior, inferior e oblíquo inferior, quando ele falha o olho fica sob ação do reto lateral (VI) + oblíquo superior (IV) → "down and out".

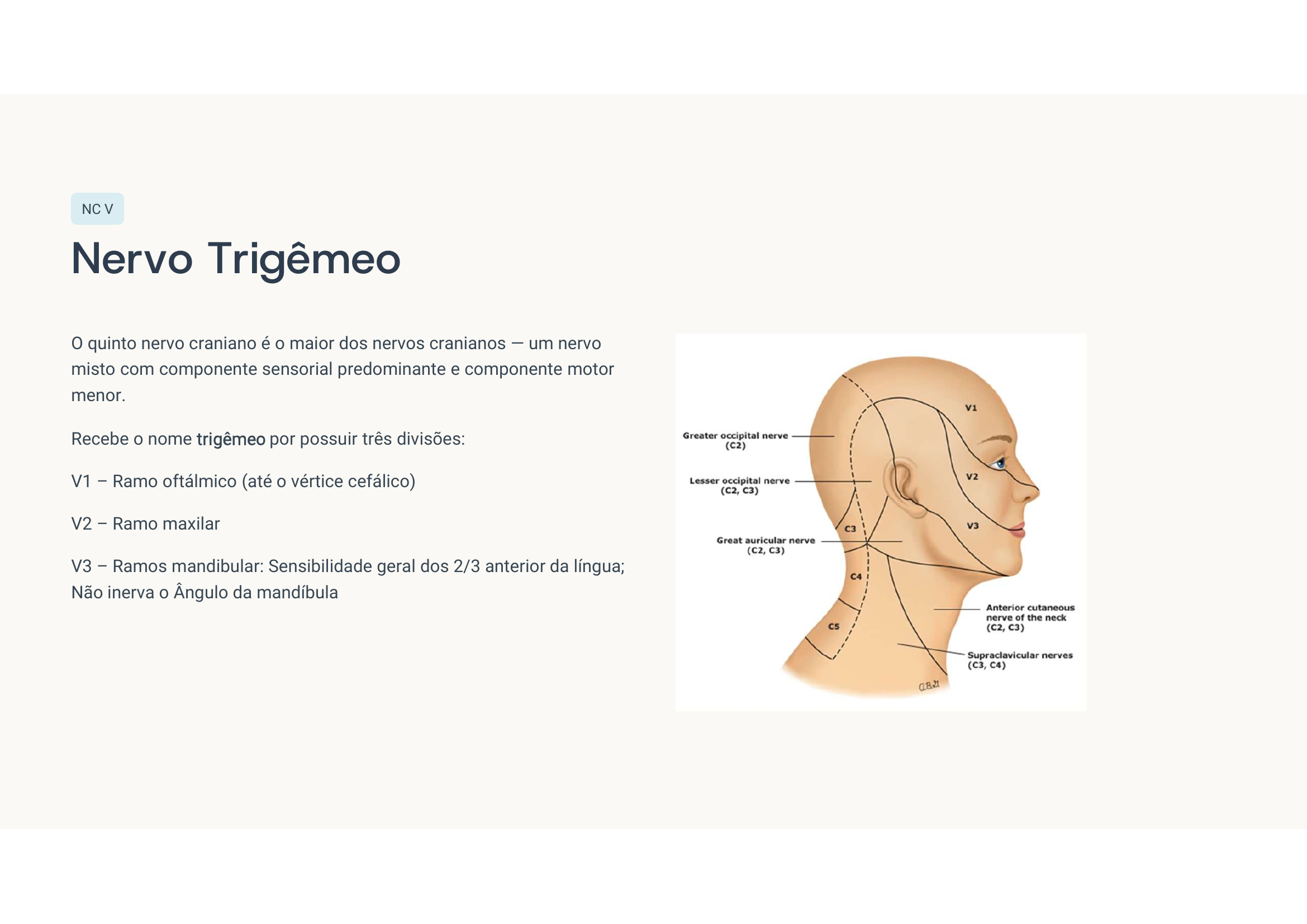
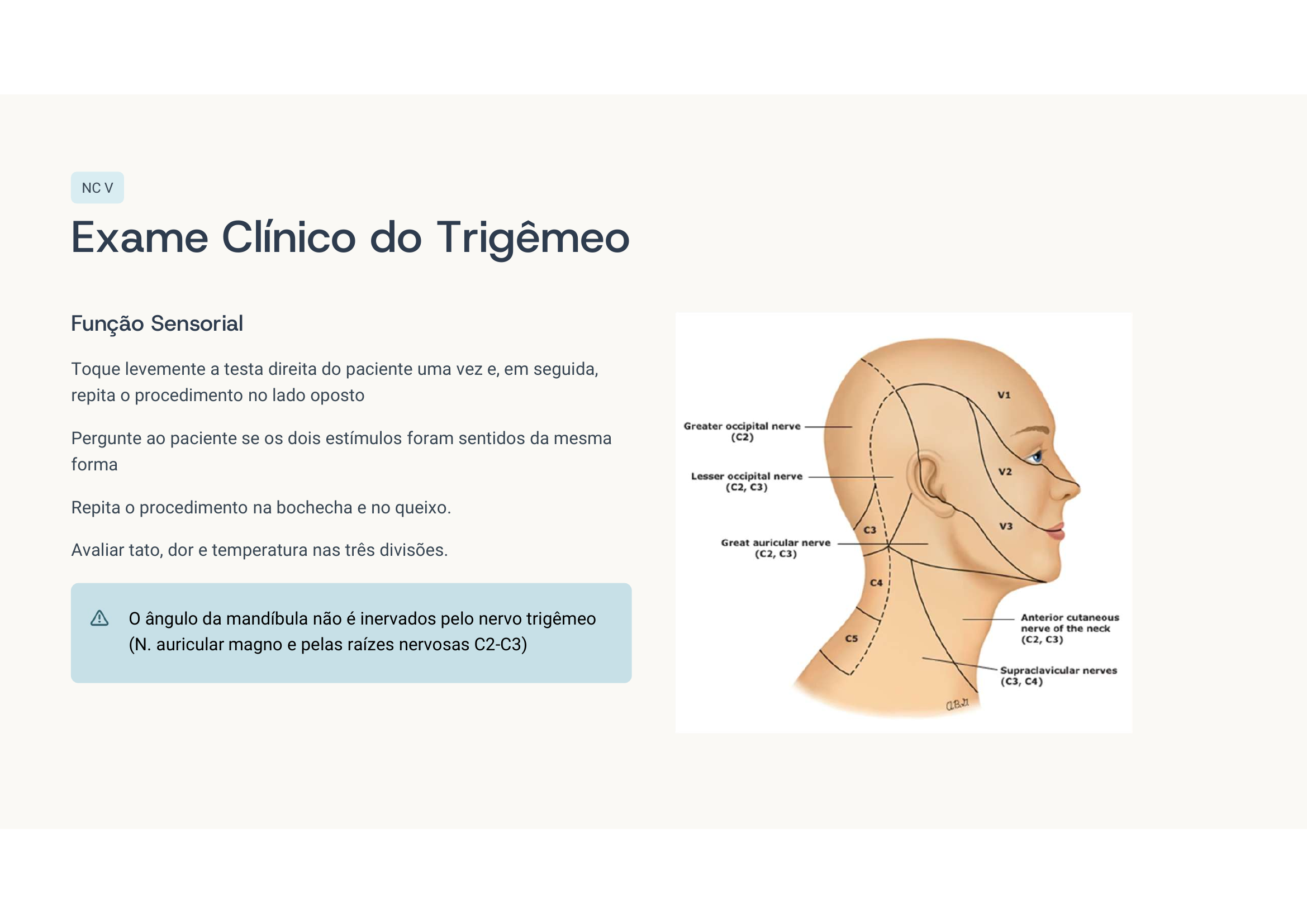
Caso clínico 5 — Neuralgia do trigêmeo
🧠 Pense antes de ler
Qual nervo? Qual ramo mais afetado? Como diferenciar de cefaleia em salvas? Tratamento de 1ª linha?
Neuralgia do trigêmeo (NC V). Mais comum em V2 (maxilar) e V3 (mandibular). Gatilhada por estímulo tátil em zona de trigger. Primeira linha: carbamazepina.


2. Nervos Cranianos VII a XII — face, audição, fala e deglutição
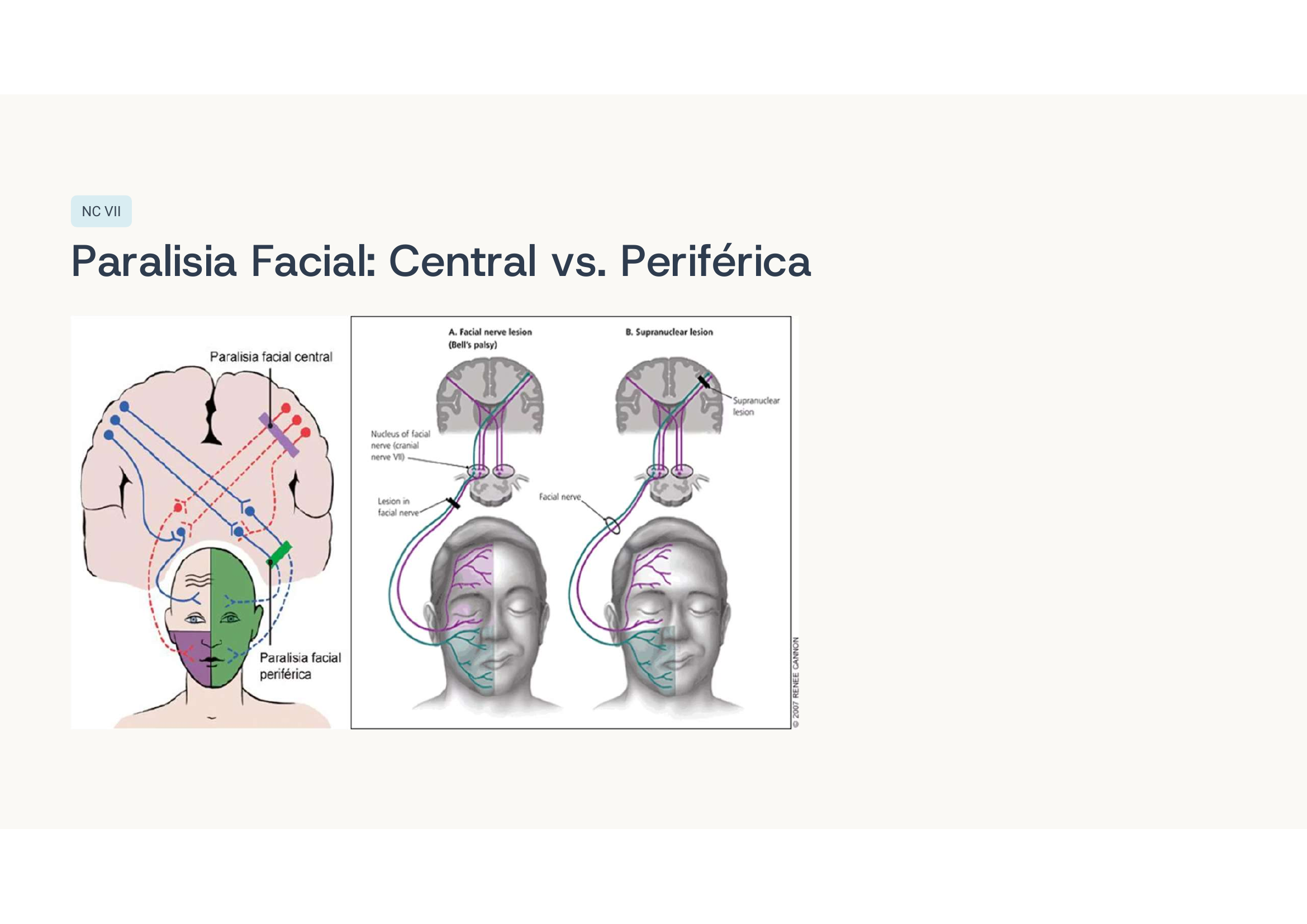
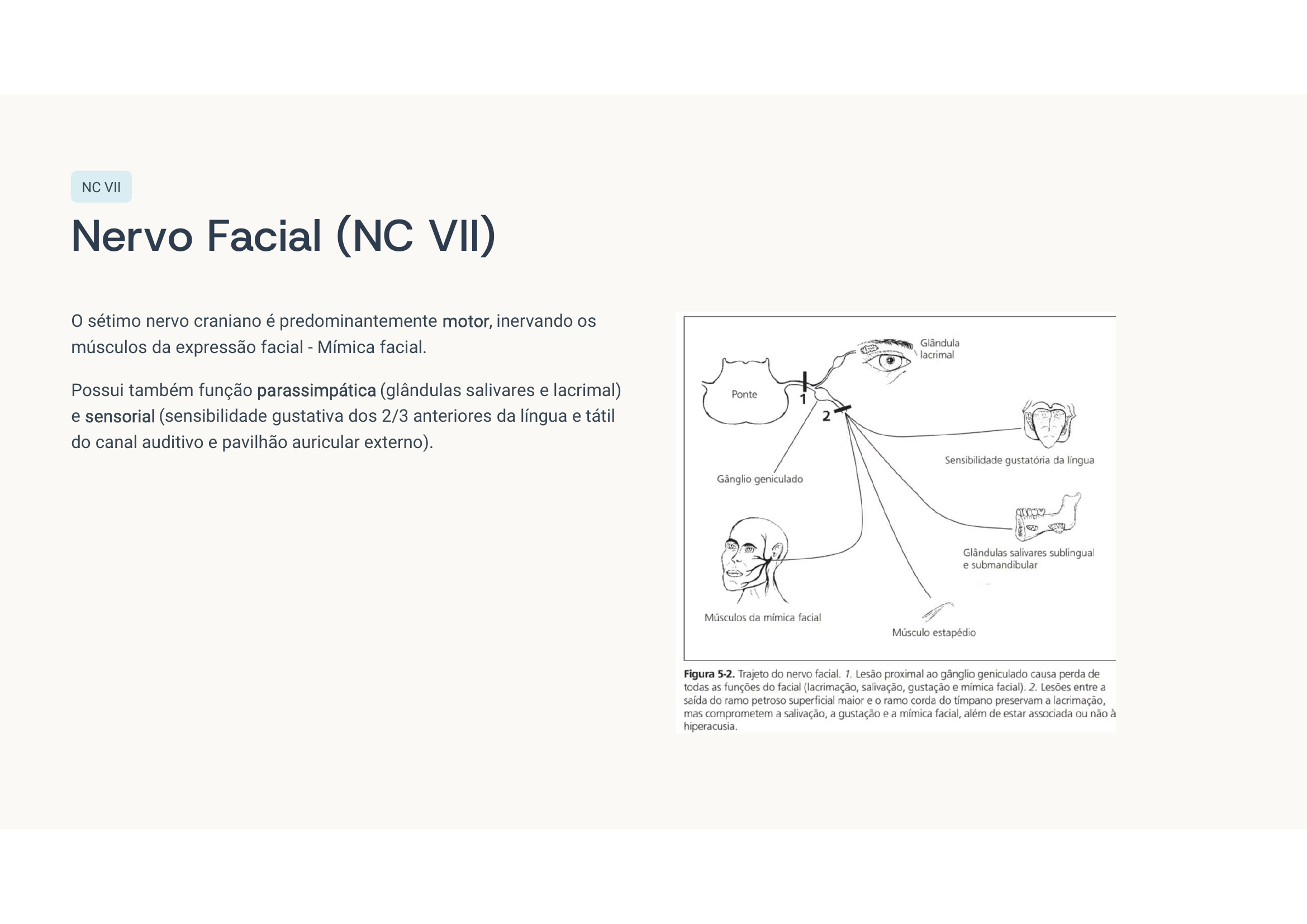
Caso clínico 6 — Paralisia facial
🧠 Pense antes de ler
Paralisia central ou periférica? Como diferenciar? Se a testa está paralisada, é qual? E se ele tivesse AVC, o que mudaria?
Paralisia facial periférica direita (paralisia de Bell). Acomete toda a hemiface, porque a lesão é no nervo facial propriamente dito. Na paralisia central (AVC), só a metade inferior da face contralateral é afetada — a testa é preservada porque recebe inervação bilateral.
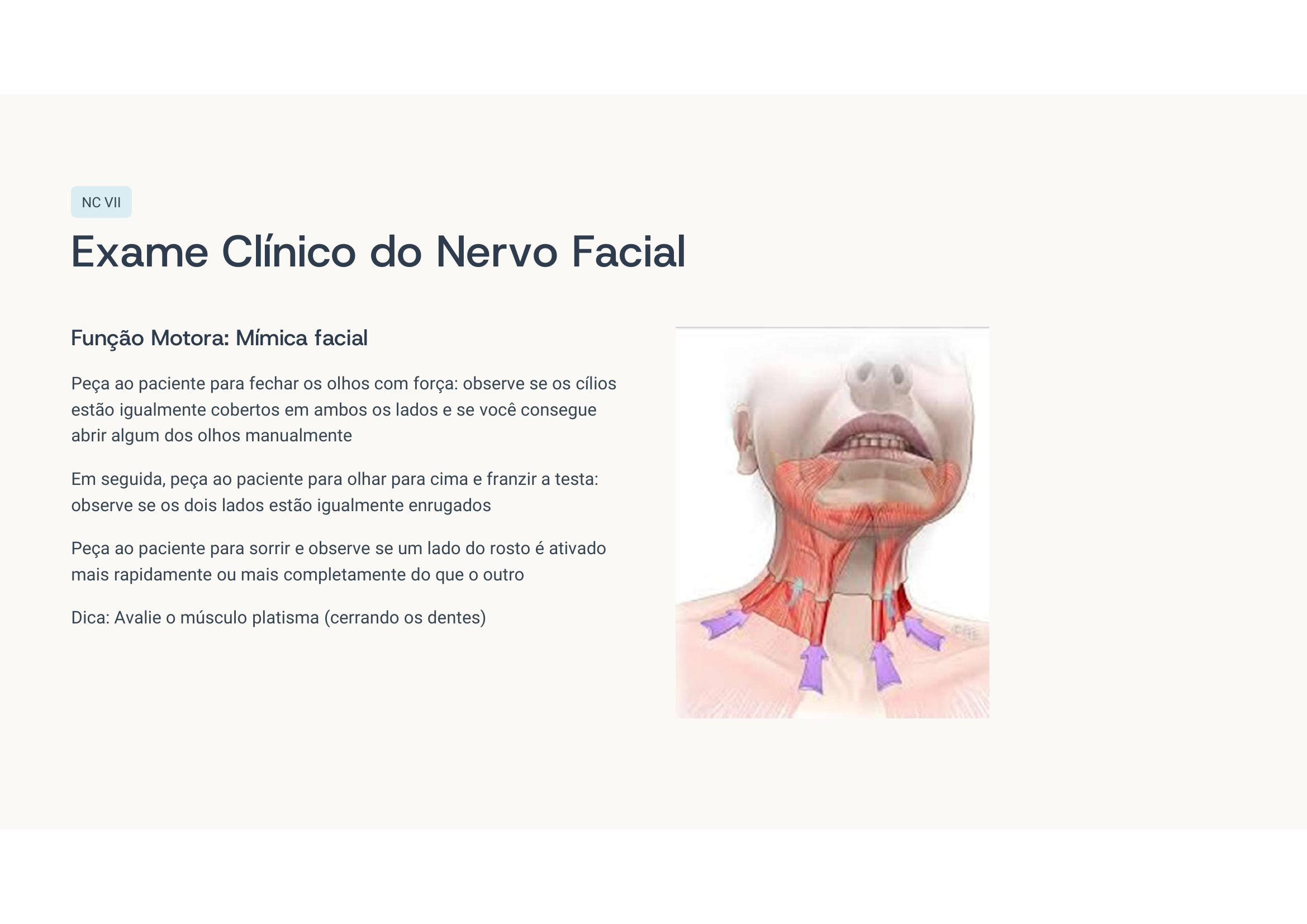
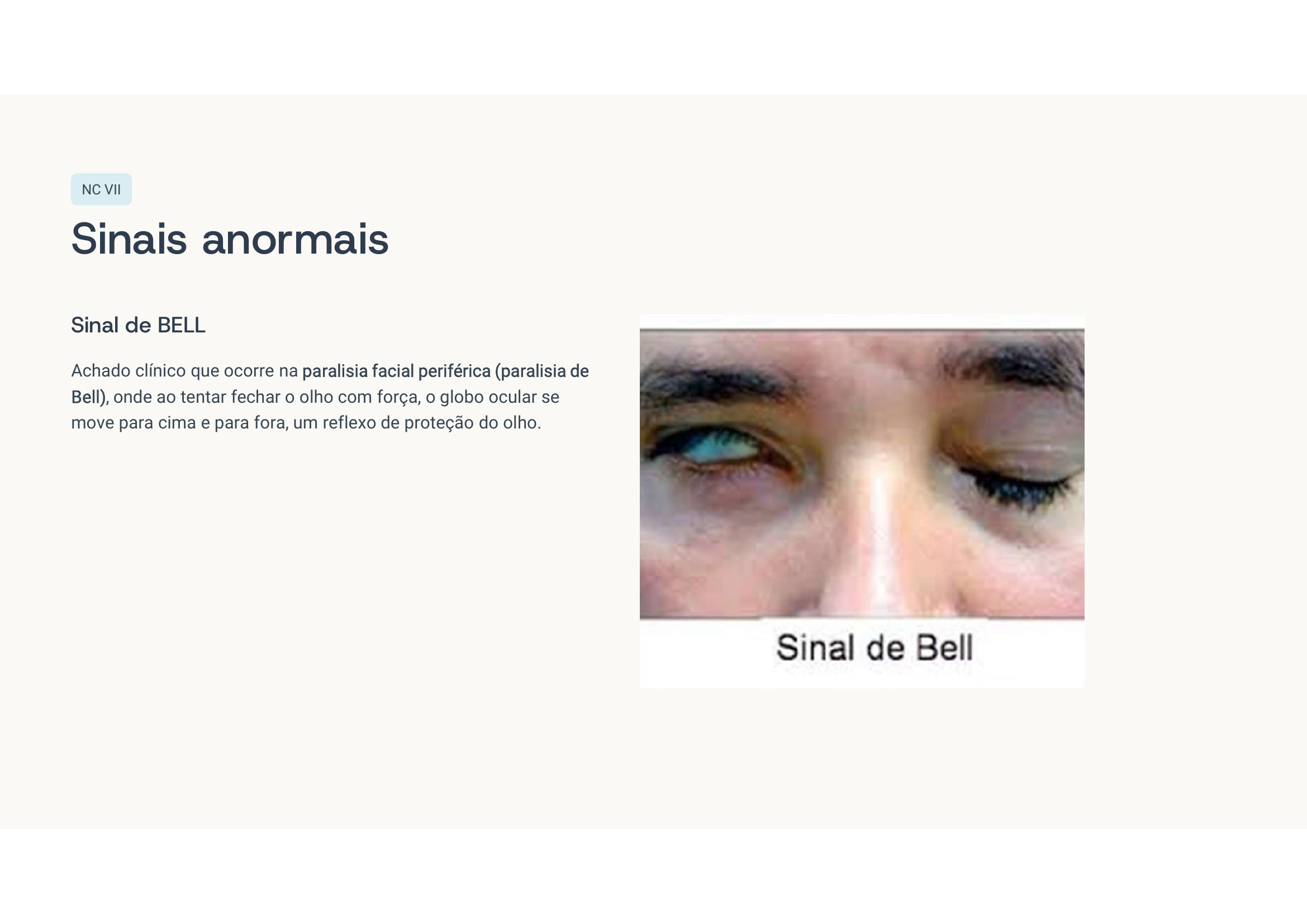
Caso clínico 7 — Vertigem rotatória com nistagmo
🧠 Pense antes de ler
Vertigem central ou periférica? Que características do nistagmo diferenciam? Manobra que confirma VPPB?
Periférica (VPPB provável). Central: nistagmo vertical/multidirecional, sem fadiga, com sinais neurológicos associados. Periférica: nistagmo horizontal-rotatório unidirecional, com fadiga, com sintomas auditivos em alguns casos. Manobra de Dix-Hallpike confirma VPPB do canal posterior.

Caso clínico 8 — Disfagia e desvio de úvula
🧠 Pense antes de ler
Que nervos estão em jogo? Por que a úvula desvia? Para que lado? O que procurar na história?
Lesão de NC IX (glossofaríngeo) e NC X (vago) direitos. A úvula é puxada pelo lado são — como o lado direito está paralisado, ela desvia para a esquerda. Em tabagista/etilista pense em neoplasia de cabeça e pescoço ou metástase de base de crânio.
Caso clínico 9 — Atrofia e desvio da língua
🧠 Pense antes de ler
Qual nervo? Se tem atrofia + fasciculação, é NMS ou NMI? Pensar em que diagnóstico?
Lesão de NC XII (hipoglosso) direito, padrão de NMI (atrofia + fasciculação). Em contexto progressivo, bilateral, com outros sinais bulbares → ELA (esclerose lateral amiotrófica).
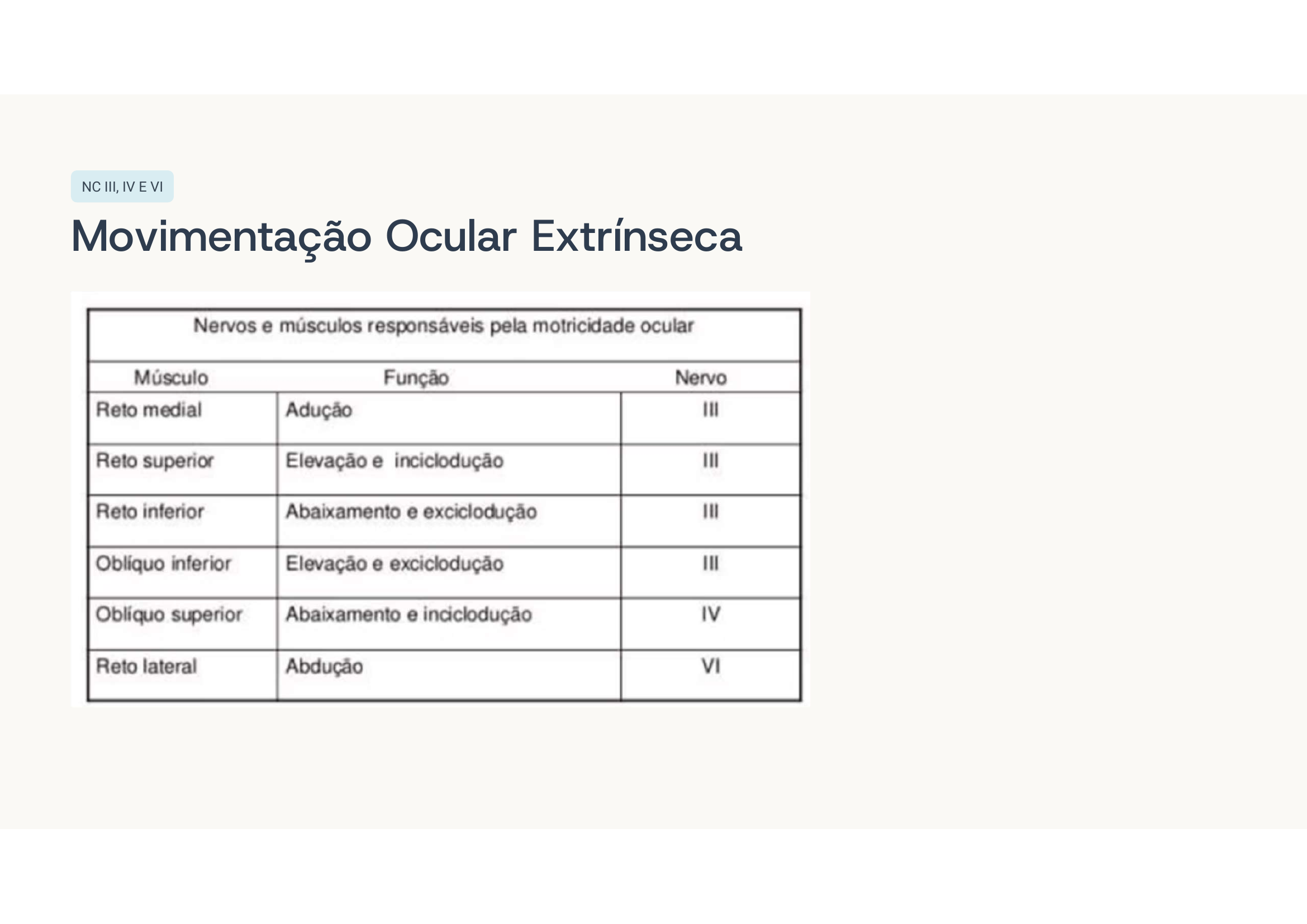
3. Sistema Motor — NMS × NMI, tônus, força
Caso clínico 10 — Hemiparesia súbita
🧠 Pense antes de ler
Lesão de NMS ou NMI? Por que o tônus está baixo se é NMS? Qual o lado da lesão cerebral? E o paciente tem "janela" pra trombolizar?
AVC isquêmico esquerdo → hemiparesia direita. Como a lesão é acima da decussação, déficit é contralateral. Na fase aguda, lesão do NMS pode começar com hipotonia e hiporreflexia (choque espinhal/cerebral); evolui depois para hipertonia espástica + hiperreflexia. Babinski presente já indica NMS.
| Lesão do NMS (1º neurônio) | Lesão do NMI (2º neurônio) | |
|---|---|---|
| Localização | Córtex, cápsula interna, tronco, medula (acima do corno anterior) | Corno anterior, raiz, plexo, nervo periférico |
| Tônus | Hipertonia espástica (após fase aguda) | Hipotonia ("flácida") |
| Reflexos | Hiperreflexia + clônus | Hiporreflexia ou arreflexia |
| Babinski | Presente | Ausente |
| Atrofia | Leve (desuso, tardia) | Precoce e marcante |
| Fasciculações | Ausentes | Presentes (marca do 2º neurônio) |
| Distribuição | Hemicorpo, paraplegia, tetraplegia | Territorial (raiz, nervo) |
Escala de força (0 a 5) — decorar
| Grau | O que o paciente consegue |
|---|---|
| 0 | Nenhuma contração |
| 1 | Contração visível, sem movimento |
| 2 | Movimento no plano horizontal (não vence gravidade) |
| 3 | Vence a gravidade, mas não resistência |
| 4 | Vence gravidade e resistência, mas reduzida |
| 5 | Força normal |
Caso clínico 11 — Fraqueza sutil só aparente na prova
🧠 Pense antes de ler
O que essa sequência significa? É paresia ou resistência voluntária? Por que 2 minutos?
Paresia discreta do NMS à direita. Mingazzini/Barré detectam déficit sutil que passa despercebido em testes rápidos. A sequência clássica "adução dos dedos → pronação → queda" é típica de lesão piramidal.
Topografia da fraqueza
| Padrão | Descrição | Onde pensar |
|---|---|---|
| Monoparesia | 1 membro | Lesão periférica focal, cortical localizada |
| Hemiparesia | MSD + MID (ou MSE + MIE) | Lesão cerebral contralateral (AVC) |
| Paraparesia | MMII apenas | Lesão medular torácica/lombar |
| Tetraparesia | 4 membros | Lesão medular cervical alta, polineuropatia, miopatia |
Tônus — hipertonia piramidal × rigidez extrapiramidal
| Espasticidade (piramidal) | Rigidez (extrapiramidal) | |
|---|---|---|
| Via | NMS/corticoespinal | Gânglios da base (Parkinson) |
| Padrão | "Canivete" — resistência inicial que cede | "Cano de chumbo" — resistência uniforme; ou "roda denteada" se tremor associado |
| Distribuição | Flexores MS + extensores MI | Uniforme |
| Melhora com distração? | Não | Não (hipertonia voluntária melhora) |
4. Reflexos e movimentos involuntários
Caso clínico 12 — Reflexos assimétricos
🧠 Pense antes de ler
O que esse conjunto indica? Por que o clônus aparece? E por que 3+ vale mais como assimetria do que como valor absoluto?
Conjunto sugere síndrome piramidal à direita (NMS). Clônus = reflexo repetido por perda da inibição supraespinhal. A assimetria é o que mais importa — muita gente tem reflexos "vivos" fisiologicamente.
Escala de reflexos (0 a 4+)
| Grau | Interpretação |
|---|---|
| 0 | Ausente |
| 1+ | Diminuído / hipoativo |
| 2+ | Normal |
| 3+ | Vivo (área aumentada, contração de grupos adjacentes) |
| 4+ | Exaltado + clônus |
Técnica — o que não pode errar
- Martelo como pêndulo: movimento do punho, não "marretada".
- Paciente relaxado.
- Se tenso: manobra de Jendrassik (entrelaçar os dedos e puxar com os olhos fechados) — distrai e amplifica o reflexo.
- Avalie: latência, amplitude, área provocadora, resposta muscular, simetria.
Movimentos involuntários — saber descrever
| Tipo | Característica | Onde pensar |
|---|---|---|
| Tremor de repouso | Oscilação rítmica com o membro relaxado | Parkinson |
| Tremor postural | Aparece ao sustentar postura (braços estendidos) | Tremor essencial, ansiedade, hipertireoidismo |
| Tremor de ação/intenção | Piora ao se aproximar do alvo | Lesão cerebelar |
| Coreia | Movimentos rápidos, irregulares, "dançantes" | Huntington, Sydenham |
| Balismo | Arremessos amplos e bruscos de um membro | Lesão do núcleo subtalâmico |
| Tiques | Movimentos/vocalizações súbitos, repetitivos, suprimíveis | Tourette |
5. Sinais meníngeos · Cauda equina × Cone medular
Caso clínico 13 — Febre + cefaleia + rigidez de nuca
🧠 Pense antes de ler
O que esses sinais significam? Próximo passo? Se os sinais fossem negativos, você descartaria meningite?
Suspeita de meningite bacteriana — conduta: hemoculturas, punção lombar imediata (se não houver contraindicação), início empírico de antibiótico. Kernig: com quadril flexionado a 90°, tentar estender o joelho → dor/resistência. Brudzinski: ao fletir o pescoço, o paciente flete joelhos reflexamente.
Caso clínico 14 — Lombalgia e retenção urinária
🧠 Pense antes de ler
Cauda equina ou cone medular? Por que assimetria aponta pra raiz? Por que é emergência?
Síndrome da cauda equina — lesão das raízes abaixo de L1-L2 (a medula termina em L1-L2; o restante é cauda equina). Padrão de NMI: hipotonia, hiporreflexia. Emergência cirúrgica — descompressão em até 48h pra evitar sequela esfincteriana definitiva.
| Cauda equina | Cone medular | |
|---|---|---|
| Nível | Abaixo de L1-L2 (raízes) | L1-L2 (medula terminal) |
| Dor | Intensa (dor radicular) | Pouca ou ausente |
| Simetria | Assimétrica | Simétrica, bilateral |
| Padrão neural | NMI puro (raízes) | Misto NMS + NMI (medula + raízes S) |
| Esfíncter | Tardio | Precoce |
| Reflexos MMII | Arreflexia | Aquileu ausente, patelar preservado |
Sinal de Lasègue
Com paciente em decúbito dorsal, joelho estendido, eleva-se passivamente o MI. Positivo se dor irradiada para a perna entre 30-70°. Sugere radiculopatia lombossacra (hérnia de disco L4-L5 ou L5-S1 é a causa mais comum).
6. Síndromes Pulmonares — consolidação, pleural, brônquica
Caso clínico 15 — Consolidação
🧠 Pense antes de ler
Qual síndrome? Por que FTV aumenta? Por que hipoxemia pode vir antes de hipercapnia? Próximo exame?
Síndrome de consolidação (provável pneumonia lobar pneumocócica). Alvéolos preenchidos conduzem melhor o som → FTV ↑, broncofonia, sopro tubário. Hipoxemia vem antes porque O₂ difunde pior que CO₂ na consolidação. RX: opacidade + broncograma aéreo.
Caso clínico 16 — Síndrome pleural
🧠 Pense antes de ler
Qual síndrome? Por que FTV diminui? O que é a parábola? Diferencia de pneumotórax como?
Derrame pleural. Líquido entre pulmão e parede amortece a transmissão → FTV ↓, MV ↓. A parábola de Damoiseau é a linha superior côncava do derrame. Pneumotórax: FTV também ↓ mas percussão é timpânica (ar); derrame é maciça (líquido).
Caso clínico 17 — Síndrome brônquica
🧠 Pense antes de ler
Qual síndrome? "Não entra" ou "não sai"? Por que silêncio auscultatório é sinal de gravidade?
Síndrome brônquica (crise asmática). O problema é expirar — brônquio fecha mais na expiração → aprisionamento aéreo → hipercapnia. Silêncio auscultatório = emergência (fluxo tão baixo que não faz som).
Quadro-síntese das 3 síndromes
| Achado | Consolidação | Derrame pleural | Pneumotórax | Brônquica |
|---|---|---|---|---|
| FTV | ↑ | ↓ | ↓ | Normal/↓ |
| Percussão | Maciçez focal | Maciçez (parábola) | Hipertimpanismo | Normal |
| MV | ↓ + sopro tubário | ↓↓ / abolido | ↓↓ / abolido | ↓ difuso |
| Ruídos adventícios | Estertores crepitantes, broncofonia, egofonia | Atrito pleural (às vezes) | Ausentes | Sibilos, roncos, expiração prolongada |
| Dor | Pleurítica (se pleura) | Ventilatório-dependente | Súbita em pontada | Aperto |
| RX clássico | Opacidade + broncograma aéreo | Apagamento de seio costofrênico + parábola | Hiperluscência + linha pleural | Hiperinsuflação, retificação de cúpulas |
Dor pleurítica × dor parietal — dica de ouro
Parênquima pulmonar não dói; quem dói é pleura parietal e parede torácica. Observe como o paciente aponta: "um ponto exato" → parede torácica; "mão espalmada" → pleural/visceral.
Quando repetir RX na pneumonia?
- Paciente melhora em <48h → não precisa RX de controle imediato.
- Piora/febre persistente após 48h → pensar complicação (derrame parapneumônico, empiema) → pedir imagem.
- RX pode demorar 4-12 semanas para normalizar — não "tratar o RX".
7. Exame de Cabeça e Pescoço — roteiro prático
Sequência do exame
- Inspeção geral: fácies, simetria, lesões, assimetrias óbvias, abaulamentos.
- Crânio: forma, depressões, cicatrizes, pontos dolorosos.
- Olhos: pupilas (tamanho, simetria, reatividade), conjuntivas, escleróticas, movimentos extrínsecos.
- Ouvidos: pavilhão, trago doloroso, otoscopia se possível.
- Nariz: permeabilidade, secreção, desvio, seios paranasais dolorosos.
- Boca e orofaringe: lábios, mucosa jugal, gengivas, língua, palato, amígdalas, faringe (pedir "AH", observar úvula).
- Pescoço:
- Inspeção: abaulamentos, massas, estase jugular.
- Palpação: linfonodos em cadeias (submentoniana, submandibular, cervical ant/post, supraclavicular, jugular, pré e pós-auricular, occipital).
- Tireoide: inspeção em repouso e deglutindo; palpação por trás com polegares, pedir pra engolir.
- Carótidas: palpar uma de cada vez (nunca ambas!); ausculta para sopros.
- Mobilidade cervical: flexão, extensão, rotação, inclinação.
Linfonodos — o que descrever
| Característica | Suspeito de malignidade | Inflamatório/infeccioso |
|---|---|---|
| Tamanho | >1 cm, progressivo | Variável |
| Consistência | Duro/pétreo | Elástico ou amolecido |
| Mobilidade | Aderido | Móvel |
| Dor | Indolor | Doloroso |
| Número | Único ou conglomerado | Múltiplos pequenos |
| Tempo | Progressão lenta | Agudo, regride |
Tireoide
- Inspeção: olhar com o paciente engolindo água — a tireoide sobe; cistos tireoglossos sobem com deglutição e protrusão da língua.
- Palpação: posicionar-se atrás do paciente, polegares fixando a traqueia, dedos palpando os lobos. Pedir deglutição → sentir a glândula deslizando.
- Ausculta: em bócio hipertireóideo, pode haver sopro (hipervascularização).
Caso clínico 18 — Massa cervical
🧠 Pense antes de ler
Suspeita principal? Conduta?
Altíssima suspeita de neoplasia de cabeça e pescoço (carcinoma espinocelular de orofaringe, base de língua ou hipofaringe). Conduta: encaminhar para nasofibrolaringoscopia, biópsia, TC/RM. Jamais tratar como "linfadenite" e esperar.
8. Tipos de Choque — os 4 que vão cair
Caso clínico 19 — Choque hipovolêmico/hemorrágico
🧠 Pense antes de ler
Qual tipo de choque? Por que jugular colabada? Conduta inicial?
Choque hipovolêmico hemorrágico. Perda de volume → ↓ retorno venoso → jugular murcha. Conduta: controlar a fonte (compressão, torniquete) + acesso calibroso + cristaloide + transfusão precoce (protocolo de transfusão maciça se grave).
Caso clínico 20 — Choque cardiogênico
🧠 Pense antes de ler
Qual tipo? Como o conjunto "frio + congesto + jugular alta + B3" muda tudo? Por que NÃO encher de volume?
Choque cardiogênico — provavelmente IAM extenso. Pista de ouro: hipoperfusão + congestão pulmonar + jugular alta + B3. Conduta: ECG/troponina → reperfusão (angioplastia/trombólise), suporte com inotrópico/vasopressor; cautela com volume (já está congesto). Não tratar como pneumonia só pelos estertores.
Caso clínico 21 — Choque obstrutivo
🧠 Pense antes de ler
Qual tipo? Por que jugular alta com pulmão limpo? 3 causas clássicas?
Choque obstrutivo — TEP maciço. Algo "trava" o fluxo: as 3 causas clássicas são TEP maciço, tamponamento cardíaco e pneumotórax hipertensivo. Jugular alta + pulmão limpo é a pista que diferencia do cardiogênico. Conduta: angio-TC, anticoagulação, considerar trombólise.
Caso clínico 22 — Choque distributivo (séptico)
🧠 Pense antes de ler
Qual tipo? Por que extremidades quentes (diferente dos outros)? Conduta na 1ª hora?
Choque distributivo séptico. Vasoplegia → resistência vascular cai → fluxo periférico aumentado de início ("choque quente"). Em fase tardia pode virar "choque frio". Bundle da 1ª hora: hemoculturas → antibiótico empírico de amplo espectro → cristaloide 30 mL/kg → vasopressor (noradrenalina) se PA não responde.
Quadro-síntese — diferencial à beira do leito
| Tipo | Pele/extremidades | Jugular | Pulmão | Causas clássicas | Conduta-chave |
|---|---|---|---|---|---|
| Hipovolêmico | Fria, pálida | Colabada | Limpo | Hemorragia, queimadura, diarreia/vômito | Controlar fonte + volume/sangue |
| Cardiogênico | Fria, sudoreica | Alta | Congesto (estertores, B3) | IAM, IC descompensada, arritmia | Reperfusão + inotrópico (cuidado com volume) |
| Obstrutivo | Fria | Alta | Limpo (geralmente) | TEP maciço, tamponamento, pneumotórax hipertensivo | Tratar a obstrução (drenar/anticoagular) |
| Distributivo | Quente (inicial), depois fria | Colabada | Limpo (exceto se foco pulmonar) | Sepse, anafilaxia, neurogênico | ATB precoce + volume + vasopressor |
Sinais à beira-leito — sempre avaliar
- Perfusão periférica: TEC, temperatura/cor da pele, pulso (cheio × filiforme)
- Consciência: alerta × sonolência × confusão
- Diurese: < 0,5 mL/kg/h = oligúria = hipoperfusão renal
- Turgência jugular: alta (cardiogênico/obstrutivo) × baixa (hipovolêmico/distributivo)
- Pulmão: congesto (cardiogênico) × limpo (os outros)
- Lactato: > 2 mmol/L sugere anaerobiose tecidual
📋 Ficha de Anamnese — modelo
O modelo de anamnese que você usa nas práticas. Útil pra ter como referência rápida na hora de fazer o caso clínico.
Estrutura básica da anamnese
- Identificação: nome, idade, sexo, raça/cor, profissão, naturalidade, procedência, estado civil, religião.
- Queixa principal (QP): motivo da consulta, em palavras do paciente.
- HMA (História da Moléstia Atual): início, evolução, fatores de melhora/piora, sintomas associados, tratamentos prévios.
- ISDA (Interrogatório Sintomatológico): revisão por sistemas (geral, cabeça, olhos, ouvidos, nariz, boca, pescoço, respiratório, cardio, GI, GU, músculo-esquelético, neuro, endócrino, hematológico, psíquico).
- Antecedentes pessoais: patológicos, cirúrgicos, alérgicos, medicações em uso, vacinação, transfusões.
- Antecedentes ginecológicos/obstétricos (se mulher).
- Antecedentes familiares.
- Hábitos de vida: alimentação, sono, atividade física, tabagismo, etilismo, drogas, sexualidade.
- Condições socioeconômicas: moradia, saneamento, animais, renda, escolaridade.
Revisão final — 10 regras de ouro para a prova
- Testa paralisada = periférica. Testa preservada = central.
- Úvula desvia para o lado são; língua desvia para o lado doente.
- Anisocoria que aumenta no claro → problema na pupila grande (III, Adie).
- Paralisia do III com midríase = compressão até prova em contrário.
- NMS: hipertonia, hiperreflexia, Babinski, SEM atrofia/fasciculação. NMI: hipotonia, hiporreflexia, COM atrofia/fasciculação.
- Acima da decussação → contralateral. Abaixo → ipsilateral.
- Mingazzini/Barré: 2 minutos. Sequência "adução dos dedos → pronação → queda" = NMS.
- Sinais meníngeos negativos NÃO descartam meningite.
- Cauda equina = raízes, assimétrico, dor intensa, esfíncter tardio. Cone = L1-L2, simétrico, pouca dor, esfíncter precoce.
- FTV ↑ = consolidação; FTV ↓ = derrame ou pneumotórax (percussão diferencia: maciça × timpânica).
Flashcards rápidos
Poucas objetivas estratégicas
Q1. Paciente com cefaleia súbita, pupila direita de 6 mm fixa e ptose ipsilateral. Conduta inicial mais adequada?
Q2. Paciente com úvula desviada para a esquerda. A lesão está no nervo:
Q3. Paciente com dispneia, FTV diminuído em base direita, macicez à percussão, MV abolido. Síndrome mais provável?
Q4. Paciente pós-AVC em fase aguda apresenta hemiparesia à direita, hiporreflexia ipsilateral e Babinski presente à direita. O mais correto é:
Q5. Lombalgia + fraqueza assimétrica em MMII + reflexo anal ausente + anestesia em sela + dor intensa. Diagnóstico topográfico?